Причины менингита
Менингит может иметь инфекционное и неинфекционное происхождение. Инфекционная форма заболевания развивается в результате проникновения в организм микроорганизмов: бактерий, вирусов, грибков и паразитов. Неинфекционный менингит развивается у больных в результате приема некоторых медикаментов и формирования опухолей.
Записаться на приём
В медицине используется классификация по типу микроорганизмов-возбудителей. Современному человеку важно знать, как распознать менингит и какие разновидности заболевания существуют:
- бактериальный менингит наиболее часто вызывают стрептококки, менингококки, пневмококки и гемофильные палочки, которые передаются воздушно-капельным путем;
- вирусный менингит. Наиболее распространенная форма заболевания. Данный тип характеризуется наименьшей тяжестью. Возбудителями вирусного менингита являются энтеровирусы;
- грибковый менингит развивается в результате жизнедеятельности определенных видов грибковых микроорганизмов;
- паразитические менингиты.
Перечень терапевтических мероприятий при менингите определяется тем, в результате действия каких факторов началось развитие заболевания. Так, при лечении бактериального менингита назначаются антибиотики, которые являются неэффективными при вирусном менингите. Если человеку известно, как распознать менингит, то вероятность диагностирования заболевания на начальной стадии и эффективность терапевтических мероприятий высоки.
Определить менингит самостоятельно не представляется возможным. Клиническая картина заболевания имеет разнообразный характер. Признаки отличаются в соответствии с этиологическим фактором. Начальные проявления менингита часто принимают за симптомы простуды. По мере распространения инфекционного процесса состояние резко ухудшается. Высокий риск летального исхода вследствие менингита сохраняется на протяжении 1-2 суток с момента появления первых патологических симптомов. Несвоевременная диагностика и терапия приводят к развитию тяжелых, угрожающих жизни осложнений.
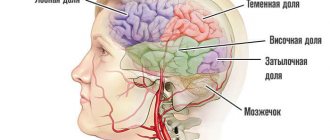
Менингит
Менингит — заболевание, при котором развивается воспаление мозговых оболочек: защитных оболочек, покрывающих головной и спинной мозг. Чаще всего менингит вызывают бактерии, вирусы, простейшие и грибки. Однако возможна неинфекционная форма менингита, когда мозговые оболочки воспаляются из-за некоторых заболеваний, лекарств, травм. (1)
Причины менингита
Причины заболевания — различные виды возбудителей. В зависимости от их типа, различают виды менингита, которые они могут вызывать:
- бактериальный. Его могут вызывать различные виды бактерий, в том числе менингококки, стафилококки, стрептококки, кишечная палочка и другие
- вирусный. Возможные возбудители этой формы — вирусы паротита, герпеса, гриппа и т. п.;
- грибковый могут вызвать кандиды, криптококк;
- форма менингита, вызванная простейшими — ее причинами могут быть амебы, токсоплазмы и другие простейшие;
- смешанная форма менингита возникает, если в организме одновременно обнаружено несколько возбудителей, каждый из которых может стать причиной менингита.
Виды, формы менингита
По скорости развития заболевания различают несколько форм. Очень быстрое, внезапное развитие симптомов — это молниеносная форма менингита. Острая форма менингита развивается в течение 1–2 дней. При подостром менингите симптомы развиваются в течение нескольких дней или недель. Хронический менингит длится более 4 недель, а если после исчезновения симптомов заболевание вновь возвращается, то это рецидивирующий менингит.
По типу воспалительного процесса выделяют два типа менингита — серозный, который чаще всего развивается при вирусной инфекции (энтеровирусы, аденовирусы, вирус паротита, гриппа, клещевого энцефалита) и гнойный менингит — более тяжелая форма, вызываемая бактериальной инфекцией. Наиболее частыми возбудителями гнойного бактериального менингита являются менингококки, пневмококки и гемофильная палочка типа b (Hib).
По происхождению формы менингита делят на первичный и вторичный. Первичный развивается как самостоятельное заболевание. Вторичный менингит является следствием или осложнением уже имеющейся в организме инфекции, например, отита, гриппа, туберкулеза, часто протекает в форме серозного.
По распространенности воспаления различают: спинальный (или менингит спинного мозга) — воспалительный процесс развивается в оболочках спинного мозга. Если воспаление в основном локализовано в области верхней части головного мозга, то это конвекситальный менингит, а при воспалении нижней части мозга развивается менингит базальный. Процесс, охватывающий и головной, и спинной мозг, носит название цереброспинального — так часто протекает менингококковый менингит. (1)
Симптомы менингита головного мозга
В зависимости от причины, вызвавшей менингит, симптомы этого заболевания могут быть разными. Но менингиты имеют также общие симптомы, называемые менингеальными. Они делятся на общемозговые — возникающие из-за повышения внутричерепного давления и истинные менингеальные симптомы, которые возникают вследствие воспаления оболочек головного мозга. (1)
Среди ранних общемозговых симптомов чаще всего появляется головная боль. Она может быть распространенной, а может отмечаться на отдельных участках головы, степень выраженности боли также различается. У многих боль усиливается при шуме, смене положения, включении освещения. Маленькие дети могут реагировать на нее так называемым «мозговым криком» — это повторяющиеся монотонные пронзительные вскрики.
Головная боль может сопровождаться сильной внезапной рвотой, которая не приносит облегчения. Могут быть судороги, тики (неконтролируемые движения мелких мышц), изменения сознания.
Из менингеальных симптомов могут проявляться:
- типичная поза с запрокинутой головой, согнутыми руками и подтянутыми к животу ногами («поза легавой собаки»);
- ригидность (жесткость) затылочных мышц: не удается попытка со стороны прижать подбородок больного к груди;
- другие симптомы, говорящие о раздражении мозговых оболочек.
Другие симптомы могут иметь различия в зависимости от типа возбудителя, приведшего к заболеванию и от вида менингита. Они рассмотрены отдельно в описании соответствующих форм.
Вирусный менингит
Вирусные менингиты могут быть вызваны энтеровирусами, в том числе вирусами Коксаки А, ECHO, эпидемического паротита, парагриппа, вирусами семейства герпеса (вызывающие простой герпес, опоясывающий лишай, болезнь Эпштейна-Барр, детскую розеолу), вирусом клещевого энцефалита и другими.
По типу воспаления это, чаще всего, серозный менингит.
Инкубационный период — время от момента попадания возбудителя в организм до развития симптомов заболевания, — у взрослых составляет в среднем от 6 до 14 дней. У детей он может быть короче или длиннее, а признаки заболевания могут быть менее выражены.
Клиника вирусных менингитов
Как правило, первыми появляются жалобы, которые могут свидетельствовать об инфекционном заболевании: слабость, недомогание, повышение температуры, головная боль. Затем, в течение 1–3 дней присоединяются менингеальные симптомы, которые могут включать ригидность затылочных мышц, симптомы Брудзинского, симптом Кернига, повышенную чувствительность к свету, звукам, прикосновениям. У грудных детей может выбухать и пульсировать родничок, отмечаться симптом Лесажа, при котором взятый подмышки ребенок на весу подтягивает ножки к животу.
При некоторых видах вирусного серозного менингита клиническая картина может быть невыраженной, стертой, жалобы могут быть умеренными, а менингеальные симптомы выглядеть стертыми, неочевидными. Так, менингиты, возникающие на фоне аденовирусной инфекции, зачастую протекают без менингеальных симптомов, но с выраженным воспалением носоглотки и верхних дыхательных путей, конъюнктивитом.
Менингит, вызванный вирусом эпидемического паротита, может протекать с интенсивными болями в животе, признаками панкреатита, воспалением яичек или яичников.
Затяжное течение может быть при менингите, вызванном вирусами герпеса. Часто он начинается с признаков герпеса — типичных пузырьков на слизистых, опоясывающего лишая и т. д. Нередко такой менингит протекает без менингеальных симптомов.
Для менингита при клещевом энцефалите, как правило, характерно быстрое начало, с подъемом температуры, выраженной интоксикацией, мышечными болями и менингеальными симптомами. Он может протекать волнообразно — после острого периода температура снижается, а через несколько дней снова поднимается. Выздоровление часто затягивается, довольно долго сохраняется слабость, астения, неврологическая симптоматика.
Диагностика вирусного менингита
Поставить правильный диагноз может только врач, поэтому если есть подозрения, что у больного может быть менингит, то стоит обратиться за медицинской помощью. Врач проведет опрос пациента или его близких, осмотр и оценку состояния и если возникнет необходимость, то для того, чтобы убедиться, что симптомы вызваны воспалением менингеальных оболочек, назначит забор спинномозговой жидкости и оценку ее показателей.
Лечение
В большинстве случаев лечение вирусного менингита симптоматическое. Рекомендует постельный режим, приглушенный свет. В начале заболевания проводят дезинтоксикационную терапию по показаниям, назначают препараты, облегчающие симптомы: головную боль, рвоту, повышение температуры, боли в животе, спазмы, судороги. При менингите, вызванном вирусом из семейства герпесвирусов врач может назначить внутривенное капельное введение противовирусного препарата ацикловира.
При правильном лечении протекают вирусные менингиты, как правило, довольно легко, прогноз в большинстве случаев благоприятный. (1) (2)
Профилактика
Вакцинация в соответствии с Национальным календарем прививок РФ может служить оптимальным способом защиты от риска развития некоторых форм вирусного менингита. Это вакцинация от вирусов полиомиелита, эпидемического паротита и кори.
В отношении других вирусов эффективными могут быть мероприятия, направленные на снижение риска передачи вируса от носителей и больных к здоровым. К ним относятся:
- выявление заболевших и своевременное разобщение контактов (карантин);
- соблюдение норм личной гигиены и санитарной культуры;
- укрепление и поддержание иммунитета;
- комплекс мер со стороны органов здравоохранения. (1) (2)
Бактериальный менингит
Бактериальные менингиты могут быть вызваны менингококками, пневмококками, гемофильной палочкой, туберкулезной палочкой, а также стафилококками, сальмонеллами, листериями и другими бактериями. Воспалительный процесс в оболочках спинного и головного мозга, вызванный бактериями, в большинстве случаев является гнойным.
«В 2015 году в РФ из 2452 случаев гнойного бактериального менингита […] в этиологической структуре преобладал менингококк (44%). Далее по частоте выделения следовал пневмококк (26%), далее — гемофильная палочка (10%). На долю прочих микроорганизмов пришлось 19%». (3)
Согласно источнику (3) «наибольший риск заболеть гнойным бактериальным менингитом любой этиологии характерен для детей до 5 лет, при этом более выражен в этой группе риск заболеть генерализованными формами менингококковой инфекции, далее в этой возрастной группе следует гемофильный менингит, далее пневмококковый менингит»
Менингококковый менингит
Для этой формы типично острое начало заболевания. Интоксикация, повышение температуры могут быть выраженными, также как и другая симптоматика. Интенсивность жалоб нарастает очень быстро, отмечается сильная головная боль, лихорадка, не приносящая облегчения многократная рвота, резкое повышение чувствительности к свету, звукам, прикосновениям, движению. Вскоре присоединяются менингеальные симптомы: «поза легавой собаки», симптомы Кернига, Брудзинского. При тяжелом течении у больного могут появиться судороги, нарушения сознания вплоть до комы.
У детей грудного возраста начало гнойного менингита сопровождается плачем на фоне беспокойного поведения, отказа от груди, вскрикиваниями, резкой реакцией на прикосновения (отдергивание конечностей, вздрагивание, усиление плача), судорогами. При проведении обследования могут выявляться менингеальные симптомы — Лесажа, ригидность затылочных мышц, типичная менингеальная поза.
При распространении инфекции и воспаления, попадании менингококков в кровь состояние больного усугубляется. Может развиться менингококцемия (сепсис, заражение крови) и инфекционно-токсический шок. К описанным выше симптомам присоединятся геморрагическая сыпь, ухудшается работа сердца и сосудов. При инфекционно-токсическом шоке ухудшение состояния может прогрессировать очень быстро, повышенная температура и сыпь появляются почти одновременно, развиваются судороги, нарушается сознание.
При подозрении на менингококковый менингит рекомендуется обратиться за срочной медицинской помощью, поскольку эта форма менингита может быстро прогрессировать (вплоть до летального исхода) и вызывать тяжелые осложнения.
Для постановки диагноза врач опирается на данные осмотра и других обследований, по результатам которых он может назначать исследования спинномозговой жидкости, анализ крови, молекулярные методы диагностики (например, ПЦР) для уточнения типа возбудителя. По данным обследования устанавливается диагноз, назначается лечение: антибиотики, детоксикационная и симптоматическая терапия, при необходимости может проводиться коррекция обезвоживания и других обменных нарушений.
Длительность заболевания при правильно проводимом лечении в среднем может составлять от 2 до 6 недель. Без лечения высока вероятность летального исхода или развития тяжелых осложнений, приводящих к инвалидности: по данным источника у 10–20% перенесших бактериальный менингит развиваются повреждения мозга, утрата слуха, когнитивные нарушения, трудности в обучении. В тяжёлых случаях возможна гангрена пальцев кистей, стоп, ушных раковин. (4)
Профилактика
В настоящее время в России зарегистрированы следующие вакцины для профилактики тяжелых форм менингококковой инфекции.
- Менингококковые полисахаридные вакцины:
- моновалентная (серогруппа A) — одновалентная против серогруппы А полисахаридная сухая;
- четырехвалентная (серогруппы A, C, W, Y).
- Менингококковые конъюгированные:
- моновалентная (серогруппа C);
- четырехвалентные (серогруппы A, C, Y, W).
Пневмококковый менингит
Этот вид менингита вызывают пневмококки различных типов. Чаще всего развивается он у детей раннего возраста. «Особенно беззащитными перед пневмококком оказываются маленькие дети до 2 лет, чей организм не в состоянии противостоять инфекции.» Для этой возрастной группы пневмококки — это наиболее частая причина тяжелых форм пневмонии, отита, а также вторая по частоте причина бактериального менингита. инфекция №1 и наиболее частая причина тяжелых форм пневмонии, отита, менингита». (9)
Пневмококковый менингит протекает в форме гнойного менингита, может быть первичным или вторичным, когда он возникает на фоне имеющегося заболевания — отита, пневмонии, синусита.
Развитие инфекции и, соответственно, жалобы и клинические признаки, могут развиваться в двух формах. Первичные пневмококковые менингиты развиваются, как правило, остро и наиболее типичны для детей старше 5 лет и взрослых. Температура тела резко повышается, быстро появляются симптомы интоксикации — слабость, вялость, сонливость, тошнота, головные боли. Спустя 2–3 дня от появления первых признаков, присоединяются менингеальные симптомы, многократная рвота без облегчения состояния. Грудные дети монотонно плачут, периодически вскрикивают и стонут, выбухает родничок. У детей и у взрослых могут появиться высыпания на слизистых, в виде мелких петехий, напоминающих геморрагическую сыпь.
Часто процесс воспаления затрагивает вещество головного мозга (менингоэнцефалит), и на его фоне отмечаются тяжелые проявление со стороны нервной системы: судороги, парезы, хаотичные движения конечностей, нарушения сознания, что может закончиться комой.
Затяжное течение чаще всего имеют вторичные пневмококковые менингиты. Симптомы развиваются постепенно, в течение 2–7 дней, сначала они напоминают ОРВИ, температура тела может быть повышена, но иногда может оставаться нормальной. Далее в течение нескольких дней жалобы становятся сходными с симптомами острого пневмококкового менингита.
Для установления диагноза и назначения адекватной терапии врач может назначить забор крови и спинномозговой жидкости с последующим лабораторным исследованием. Лечение заключается в назначении антибиотиков, к которым чувствителен возбудитель, проведении мероприятий по поддержанию работы органов и систем, симптоматическая терапия. (1) (2)
При своевременном назначении лечения в течение первой недели состояние начинает улучшаться, постепенно стихает воспаление и вызванные им симптомы. Однако прогноз при пневмококковом менингите серьезный, поскольку при этой форме менингита «осложнения в виде задержки умственного развития, нарушения двигательной активности, эпилепсии и глухоты встречаются достоверно чаще, чем в исходе бактериальных менингитов иной этиологии» (9). Особенно тяжелым может быть прогноз в случае перехода менингита в септическую форму, которая может привести к эндо- и перикардитам, артритам и другим серьезным осложнениям.
Профилактика
Согласно данным сайта yaprivit.ru «массовая вакцинация более чем на 80% снижает частоту пневмококковых менингитов… Носительство пневмококков у детей сокращается, соответственно меньше болеют и невакцинированные дети и взрослые».
В РФ вакцинация осуществляется следующими вакцинами:
- 10-валентная пневмококковая конъюгированная вакцина — ПКВ10;
- 13-валентная пневмококковая конъюгированная вакцина — ПКВ13.
Обе эти вакцины могут использоваться у детей с 2 месяцев и взрослых.
- 23-валентная полисахаридная вакцина — ППВ23.
Может использоваться у детей с возраста 2 лет и взрослых. (6)(9)
Гемофильный менингит (Нib-менингит)
Эта форма менингита вызывается гемофильной палочкой типа b и чаще всего отмечается у детей до 5 лет, но может быть и у детей старшего возраста — до 8 лет, также отмечен рост заболеваемости у взрослых. (7)(9)
Жалобы и симптомы зависят от возраста больного, состояния его организма и длительности заболевания. У детей Нib-менингит чаще начинается внезапно, с повышением температуры, неоднократной рвотой, головной болью. У маленьких детей о, выбухание родничка, выраженно беспокойство. К этим общемозговым симптомам присоединяются менингеальные: симптомы Брудзинского и Кернига, Лесажа у детей до года, ригидность затылочных мышц. Также быстро могут появиться судороги, нарушения сознания вплоть до комы.
Если Нib-менингит развивается как вторичное заболевание, то развитие симптомов идет медленно, начинается с жалоб по основному заболеванию, а затем уже присоединяются симптомы менингита и общемозговая симптоматика.
Лечение начинается сразу после установления диагноза, еще до получения результатов исследования крови и ликвора. Назначаются комбинации антибиотиков в больших дозах, ведется борьба с симптомами, профилактика осложнений, а после уточнения данных обследования подбираются антибиотики с учетом выявленного возбудителя.
Гемофильная форма менингита плохо поддается лечению из-за особенности возбудителя: палочки Hib вырабатывают фермент, который защищает их от антибиотиков. По этой причине у трети больных, получавших правильное лечение, развиваются различные неврологические осложнения: судорожный синдром, отставание в развитии, утрата слуха и зрения. Летальность при тяжело протекающем гнойном гемофильном менингите может достигать 16–20%. (1) (7) (9)
Профилактика
Высокоэффективной мерой профилактики Hib-менингита (и других форм Hib-инфекции) является вакцинация (8). В настоящее время вакцинация всех детей первого года жизни против данной инфекции включена в календари прививок более 180 стран мира (8). В настоящее время в России, в отличие от большинства других стран, вакцина против Hib-инфекции рекомендована только для детей из определенных групп риска (5). В России вакцины против Hib-инфекции доступны как в форме моновакцин, так и в составе комбинированных (5-,6-компонентных) вакцин.
Показать источники
Источники
- Бережнова И. А. Инфекционные болезни. — Учебное пособие / И. А. Бережнова— М.: РИОР. — 2007. — 319 с.
- Детские болезни: учебник / Под ред. А. А. Баранова — 2-е изд., — М.: ГЭОТАР-Медиа. — 2009. — 1008 с.
- Информационно-аналитический обзор «Менингококковая инфекция и гнойные бактериальные менингиты в Российской Федерации. 2015 год». Российский референс-центр по мониторингу за бактериальными менингитами. — М., — 2021.
- Менингококковая инфекция [Электронный ресурс]. — Режим доступа: https://www.yaprivit.ru/diseases/meningokokkovaya-infekciya — Статья. — (Дата обращения: 17.04.2018).
- Приказ Министерства здравоохранения РФ от 21 марта 2014 г. №125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» (с изменениями и дополнениями). — Режим доступа: https://base.garant.ru/. (Дата обращения 17.04.2018).
- Абрамцева, М. В. Менингококковая инфекция. Конъюгированные полисахаридные менингококковые вакцины и вакцины нового поколения. Сообщение 3 / М. В. Абрамцева, А. П. Тарасов, Т. И. Немировская // Журнал «Биопрепараты. Профилактика. Диагностика. Лечение». Том 16 №1 (57) / Январь-март 2021 года. — С. 3–13.
- Журнал «Медицинский алфавит» № 6 / 2021, том № 1 Эпидемиология и гигиена.
- World Health Organization. Haemophilus influenzae type b (Hib) vaccination position paper — July 2013. Wkly Epidemiol Rec 2013; 88:413-426 [Электронный ресурс]. — Режим доступа: https://www.who.int/wer/2013/wer8839.pdf . (Дата обращения 17.04.2018)
- Пневмококковая инфекция [Электронный ресурс]. — Режим доступа: https://www.yaprivit.ru/diseases/pnevmokokkovaya-infekciya/. — Статья. — (Дата обращения: 19.03.2017). (по состоянию на 17.04.2018)
SPRU.MENAC.18.03.0031(1)
Группа риска
В группу риска по менингиту входят дети и пожилые люди. Кроме того, данное заболевание часто диагностируется у людей с отсутствием селезенки и иммунодефицитом.
Распространение менингита, как и всех других инфекционных заболеваний, активнее в местах большого скопления людей, закрытых группах, например, в детских садах, школах, студенческих общежитиях, казармах, так как заболеть менингитом легче, оказавшись в компании с бессимптомными носителями.
Чаще всего менингит передается воздушно-капельным путем. Этот механизм передачи инфекции считается самым распространенным и свойственным для менингита вирусного происхождения. Возбудитель инфекции передается через кашель, чихание, поцелуи и сексуальные контакты.
Новорожденные дети могут заразиться от зараженной матери через родовые пути. Особенно велика вероятность заражения у детей, появляющихся на свет с помощью кесарева сечения. Таким путем может передаваться бактериальный и вирусный менингит.
Заражение менингитом может произойти орально-фекальным путем: через грязную пищу или неочищенную воду.
Кроме того, менингит может развиться в результате укуса насекомого или животного – носителя инфекционного агента.
Энцефаломиелит — симптомы и лечение
Диагностикастроится на выявлении симптомов многоочагового поражения нервной системы. При сборе анамнеза следует учитывать, что заболевание возникает на фоне инфекционных проявлений или вслед за ними. Энцефаломиелит также может быть связан с вакцинацией или укусами клеща. Поэтому у пациента уточняют:
- не был ли он в эндемичном районе;
- не кусал ли его клещ;
- делали ему прививки;
- имеются ли какие-либо соматические заболевания.
В неврологическом обследовании обращают внимание на уровень сознания, парезы или параличи, нарушения чувствительности и функций тазовых органов, вегетативные расстройства.
В лабораторных исследованиях при остром рассеянном энцефаломиелите (ОРЭМ) часто встречаются воспалительные изменения: лейкоцитоз (повышение содержания лейкоцитов в крови), повышенная СОЭ (ускорение скорости оседания эритроцитов), а иногда лимфопения (снижение содержания лимфоцитов) [7].
Пациентам с подозрением на энцефаломиелит показано исследование спинно-мозговой жидкости. Изменения в спинно-мозговой жидкости при ОРЭМ отмечены в 2/3 случаев. Они характеризуются умеренным лимфоцитарным плеоцитозом (увеличение количества лимфоцитов) и повышением уровня белка. Олигоклональные IgG, характерные для рассеянного склероза, зачастую отсутствуют, но могут встречаться у 30 % детей и до 50 % взрослых, что затрудняет дифференциальную диагностику [12][16][17].
МРТ считается основным нейровизуализирующим методом диагностики ОРЭМ. При заболевании выявляют большие множественные, асимметричные очаги, вовлекающие подкорковое и центральное белое вещество, а также и переход кортикального серого и прилежащего белого вещества больших полушарий, полушария мозжечка, ствол мозга и спинной мозг. Часто вовлекается глубокое серое вещество: таламус и базальные ганглии. Типично симметричное расположение очагов. Мозолистое тело обычно не вовлекается, но может быть поражено при больших очагах [7][18].
Выделены четыре паттерна церебрального поражения при остром рассеянном энцефаломиелите (ОРЭМ) по данным МРТ:
- ОРЭМ с небольшими очагами (менее 5 мм);
- ОРЭМ с большими сливающимися, псевдотуморозными (напоминающими опухоль) очагами с частым интенсивным окружающим отёком и масс-эффектом (компрессией, смещением, деформацией);
- ОРЭМ с дополнительным симметричным двусторонним вовлечением таламуса;
- острый геморрагический энцефаломиелит с кровоизлияниями в большие очаги демиелинизации [18].
При этом изменения на МРТ не влияют на прогноз и инвалидизацию и могут изменяться в процессе лечения [7].
Сложной является дифференциальная диагностика рассеянного энцефаломиелита. Остро возникший неврологический дефицит с симптомами диффузного поражения головного и спинного мозга требует проведения дифференциальной диагностики прежде всего с рассеянным склерозом, оптикомиелитом (болезнью Девика), вторичным рассеянным энцефаломиелитом (инфекционным, поствакцинальным и др.).
В дифференциальной диагностике с рассеянным склерозом следует учитывать, что ОРЭМ чаще развивается остро на фоне или вслед за инфекционными проявлениями. При нём, в отличие от рассеянного склероза, может вовлекаться и белое, и серое вещество. Также при ОРЭМ чаще вовлекается периферическая нервная система с соответствующими симптомами — боли, парезы, снижение рефлексов. Помогает в диагностике и тот факт, что в большинстве случаев ОРЭМ имеет однонаправленное течение, с переходом от острого периода к восстановлению, а далее — в остаточные явления. При рассеянном склерозе отмечается вторично-прогрессирующее течение. В случае же хронических форм РЭМ дифференциальная диагностика становиться ещё более затруднительной [5][7][8][9][10]. Поэтому предложены критерии дифференциальной диагностики между ОРЭМ и рассеянным склерозом по данным МРТ:
1) отсутствие диффузного билатерального (двухстороннего) очагового паттерна;
2) наличие «чёрных дыр» (участков просветления внутри бляшек);
3) наличие двух или более перивентрикулярных очагов (вокруг желудочков мозга).
Выявление двух из перечисленных признаков позволяет отличить первую атаку рассеянного склероза от ОРЭМ с чувствительностью 81 % и специфичностью 95 % (чувствительностью – способностью отличить одно заболевание от другого и специфичностью для каждого заболевания) [19]. Также при ОРЭМ в отличие от рассеянного склероза указываются следующие характеристики очагов: одиночный очаг, с одной стороны большая зона, кортикальные очаги, поражение субкортикального (подкорковые узлы) серого вещества (таламус, базальные ганглии) [1][6]. Наконец, Международной комиссией экспертов по рассеянному склерозу был достигнут консенсус и предложены критерии диагноза ОРЭМ [20]. Однако, и при этом таких обстоятельствах часть больных необходимо наблюдать и в дальнейшем в группе риска по рассеянному склерозу.
Критерии диагноза острого рассеянный энцефаломиелита (ОРЭМ):
- подострая энцефалопатия (нарушение уровня сознания, поведения или когнитивных функций);
- развитие в течение от 1 недели до 3 месяцев, допускается развитие новых симптомов, включая демиелинизирующие синдромы, такие как оптический неврит, миелит в течение первых трёх месяцев от начала болезни, если не отделены периодом полной ремиссии от начальных симптомов (в данном случае необходимо диагностировать рассеянный склероз);
- последующее улучшение и восстановление, хотя может сохраняться остаточный неврологический дефицит;
- при МРТ преобладают симптоматические очаги в белом веществе (острые, множественные, реже — один большой очаг; как правило, наличие по меньшей мере одного большого очага 1-2 см в диаметре; вариабельное накопление контрастного вещества — накопление контраста не является необходимым; могут дополнительно выявляться очаги в базальных ганглиях, но их присутствие не является необходимым).
Оптиконевромиелит или болезнь Девика (это отдельное заболевание, отличающееся течением и подходами к терапии) относится к редким демиелинизирующим заболеваниям нервной системы. Болезнь проявляется разнообразными симптомами — нарушение зрения, нижний парапарез, нарушения функции тазовых органов. Поражения зрительных нервов и спинного мозга в некоторых случаях могут возникать одновременно, но чаще — с временным интервалом, который может составлять месяцы, годы и даже десятилетия. Симптоматика нарастает в течение нескольких дней, а регрессирует неделями и месяцами, и зачастую полного восстановления не происходит. С каждой последующей атакой неврологический дефицит нарастает и приводит к тяжелейшим нарушениям со стороны двигательной, чувствительной, зрительной и вегетативной систем [21]. На МРТ выявляются очаги в спинном мозге, в 80 % случаев они локализуются в грудном отделе. У большинства пациентов в острой фазе миелита МРТ выявляет обширные очаги более чем трёх позвоночных сегментов [6]. В лабораторных исследованиях выявляют антитела к авкапорину-4, которые коррелируют с активностью заболевания и снижаются при лечении ритуксимабом, азатиоприном, циклофосфамидом[21].
При вторичных энцефаломиелитах в анамнезе надо искать перенесённые инфекции (например корь, краснуху, ветряную оспу) или же указания на сделанную накануне прививку. Чаще всего неврологические осложнения даёт антирабическая вакцина, а у маленьких детей — противококлюшная [8]. Так как РЭМ при боррелиозе возникает на третьей стадии заболевания, то у этих пациентов могут быть указания на предшествующие симптомы: укус клеща, кольцевидная эритема, лимфоаденопатия, боли в суставах, поражение периферической нервной системы — синдром Баннварта, а в позднюю стадию — атрофический акродерматит (воспалительные изменения кожи кистей и стоп и её истончение) [11]. В этиологической диагностике важное значение имеет бактериологическое и серологическое исследование крови и ликвора. При подозрении на боррелиоз проводят ИФА-исследование на наличие специфических IgM- и IgG- антител к боррелиям в крови.
При подозрении на герпетические инфекции проводят ПЦР ликвора на наличие ДНК вируса герпеса. Подобные исследования проводятся и при других инфекциях. Полученные результаты имеют важное значение для назначения лечения.
Симптомы менингита у взрослых
Менингит, как правило, отличается внезапным началом. Первыми симптомами менингита у взрослых являются: повышение температуры тела, головные боли, рвота (так называемая, менингальная триада). Однако данные патологические признаки менингита сопровождают и другие инфекционные заболевания, поэтому важно знать особенности проявления менингита.
Менингит отличается стремительным развитием с ярко выраженными признаками интоксикации:
- головной болью;
- высокой температурой и ознобом;
- спутанностью и потерей сознания;
- судорогами;
- кожной сыпью;
- мышечной слабостью;
- сонливостью;
- светобоязнью, повышенной чувствительностью кожи, реакцией на звук;
- ригидностью затылочных мышц;
- потерей аппетита, тошнотой, рвотой;
- конъюнктивитом;
- повышением частоты сердечных сокращений.
У больных менингитом часто первым признаком заболевания являются высыпания на коже и слизистых оболочках. Сыпь изначально носит геморрагический характер, иногда на кожных покровах появляются пятна и папулы. Высыпания расценивают как аллергическую реакцию на приём лекарственных средств.
Головная боль
Насторожить должна сильная головная боль. Головные боли, вызванные менингитом, по ощущениям отличаются от других видов болей. Их интенсивность гораздо выше, чем у головных болей, связанных с обезвоживанием или с мигренями. Прием безрецептурных обезболивающих препаратов не приносит облегчения.
Тошнота и рвота
Тошнота и рвота, появившиеся при головной боли, не являются абсолютными признаками менингита. Данные симптомы могут сопровождать и другие заболевания, например, мигрень. Пристальное внимание необходимо обратить на другие состояния, которые возникают наряду с рвотой и тошнотой.
Рвота при менингите редко бывает однократной, чаще всего она многократная, повторяющаяся, и не связана с приемом пищи.
Высокая температура
Повышение температуры тела, как и другие симптомы, может свидетельствовать о развитии менингита. При данном заболевании температура обычно гораздо выше, чем при ОРЗ. К тому же прием жаропонижающих средств при менингите малоэффективен – температура снижается очень сложно и кратковременно.
Температура при менингите может быть умеренной, высокой и сверхвысокой. Умеренная температура держится в пределах от 380 до 390С, высокая от 390 до 420С, сверхвысокая от 420Си выше.
Менингит у ребенка без температуры встречается в нескольких случаях:
- если у ребенка есть сопутствующая инфекция носоглотки, менингит в данном случае считается вторичным заболеванием.
- если ребенок недоношенный, заражение инфекцией произошло внутриутробно, во время родов, после родов, то нередко заболевание не проявляется повышением температуры – симптомы менингита сглажены. Такое состояние связано с плохой работой иммунной системы малыша, морфофункциональной незрелостью организма.
- если менингит развился у новорожденного после рождения, то первые симптомы заболевания появятся через 20-25 дней. К этому моменту снижается в крови ребенка уровень антител, полученных от матери. Очень часто такой менингит протекает на начальных стадиях без температуры.
- нередко без температуры протекает вирусный менингит. Он проходит в легкой форме за несколько дней.
Независимо от того, есть у ребенка повышенная температура или нет, при появлении первых симптомов менингита следует срочно обратиться к врачу.
Болевые ощущения в шее
Довольно часто больные с менингитом жалуются на болезненность и чувство напряжения в шее, им трудно повернуть или поднять голову. Это связано с давлением от воспаленных оболочек мозга. Данный симптом может наблюдаться также при растяжении мышц шеи или травме от резкого движения головой.
Подтвердить подозрение на менингит может сгибание бедер в горизонтальном положении больного – возникновение болей в шее во время выполнения данного движения является признаком менингита.
Затрудненная концентрация внимания
Воспаление мозговых оболочек при менингите сопряжено с возникновением у больных трудностей восприятия. Им сложно дочитать до конца статью, сосредоточиться на разговоре, завершить выполняемое задание. Степень спутанности сознания может усугубляться по мере нарастания отека головного мозга. Кроме вялости и спутанности сознания у больных наблюдается падение артериального давления, появление одышки, шумного поверхностного дыхания.
Вялость, сонливость
Больные становятся не способными к самостоятельным действиям, у них появляется сонливость и вялость. Данное состояние возникает как следствие общей интоксикации организма или отека головного мозга. Бактериальные менингиты могут сопровождаться резким угнетением сознания и даже комой.
Светобоязнь
Проявлением светобоязни у больных менингитом является сильная боль, возникающая при ярком свете. Появление болевых ощущений и чувствительности глаз, как реакции на свет, считается тревожным сигналом, так как является характерным признаком менингита.
Судороги
Судороги, иногда с непроизвольным мочеиспусканием и дезориентацией в пространстве, наблюдаются у 20% больных менингитом. Их течение схоже с эпилептическим, либо наблюдается появление тремора отдельных мышц и отдельных частей тела. Возникновение судорог (генерализованных и локальных) связано с раздражением коры и подкорковых структур головного мозга.
Характерная сыпь
Сыпь геморрагического характера на кожных покровах и слизистой не является специфическим симптомом менингита. Она появляется у 25% больных с бактериальным менингитом и чаще всего наблюдается при заболевании менингококковой природы, так как именно менингококк вызывает повреждение внутренних стенок сосудов. Появление кожных высыпаний отмечается, как правило, через 15-20 часов от начала болезни. При этом сыпь является полиморфной – может быть розеолезной, папулезной, в виде узелков или петехий. Высыпания имеют неправильную форму, могут выступать над уровнем кожи.
Психомоторное возбуждение, беспокойство
Беспокойство, возбуждение и дезориентация возникают у больных с такой формой заболевания, как менингоэнцефалит, в начале заболевания. При бактериальной форме менингита подобные симптомы могут появляться на 4-5 день от начала болезни. После психомоторного возбуждения у больных может произойти потеря сознания или кома.
В начале заболевания, как и в более поздних стадиях у больных менингитом может развиться симптоматический психоз, проявляющийся возбуждением либо наоборот, заторможенностью, бредом, зрительными и звуковыми галлюцинациями.
Бред и галлюцинации могут возникать у больных с лимфоцитарным хориоменингитом и менингитом, который вызывает вирус клещевого энцефалита.
Среди этиологических факторов менингита выделяют гайморит. Скопление гнойного содержимого в области носовых пазух без корректного лечения может привести к распространению инфекции на мозговые оболочки. В подобных случаях менингит рассматривается в качестве осложнения гайморита. От качества проводимой диагностики зависит эффективность лечения воспаления носовых пазух.
Когда воспалён головной мозг: что такое энцефалит?
Заболевание, с одной стороны, не массовое. Но всё же случается, особенно, в определённых регионах. А, как известно, вооружён тот, кто предупреждён.
На вопросы об энцефалите отвечает врач-невролог «Клиника Эксперт» Смоленск Ирина Сергеевна Игнатьева.
– Ирина Сергеевна, давайте начнём с определения: что такое энцефалит?
– Если коротко, энцефалит – это воспаление вещества головного мозга. Когда, к примеру, мы говорим о менингите, то имеется в виду воспаление оболочек мозга. А при энцефалите воспаляется именно его вещество. В Международной квалификации болезней (МКБ-10) энцефалит, как основное заболевание, значится под кодом G04. Его подвиды имеют другие обозначения.
– Каковы причины развития энцефалита?
– Первичные энцефалиты возникают в результате проникновения вируса через гематоэнцефалический барьер. Они могут быть вызваны, например, вирусом герпеса или арбовирусом, переносчиками которого являются иксодовые клещи. В отдельных случаях болезнь развивается в результате осложнения после вакцинации. Вторичные энцефалиты возникают после перенесённого гриппа, кори, ветряной оспы.
Подробнее о ветряной оспе у детей читайте в нашей статье
– Энцефалит – это сезонное или региональное заболевание?
– Энцефалит может быть и сезонным, и региональным заболеванием одновременно. К примеру, клещевой энцефалит. Пик заболеваемости приходится на весенне-летний период – клещи в это время наиболее активны. Теперь о региональности. В основном иксодовые клещи (клещи-переносчики вируса клещевого энцефалита) встречаются в Сибири, на Дальнем Востоке, на Урале, но, случается, и в Центральном федеральном округе. А, скажем, для герпетического энцефалита не важны ни сезонность, ни региональность – это заболевание может развиться у человека в любом районе и в любое время.
Ещё отметим такой факт: клещевым энцефалитом можно заболеть и в результате употребления в пищу сырого, содержащего вирус, коровьего или козьего молока.
– Каковы симптомы энцефалита?
– Это головная боль, тошнота, рвота, лихорадка (повышение температуры тела более 37 градусов Цельсия), могут присутствовать спутанность сознания и дезориентация в пространстве, судороги, двигательные и чувствительные нарушения. В отдельных случаях наблюдаются психические расстройства.
– Ирина Сергеевна, доводилось встречать такую формулировку: для выявления вирусного энцефалита исследуется ликвор. О чем идёт речь?
– Речь идёт о диагностике заболевания. При подозрении на энцефалит проводится люмбальная пункция для исследования спинномозговой жидкости, которая и называется ликвором.
Необходимо сдать общий анализ крови, провести ЭЭГ, МРТ и КТ головного мозга – для исключения других болезней (опухоль, абсцесс головного мозга).
Если МРТ головного мозга показало… На некоторые наиболее часто задаваемые вопросы об МРТ головного мозга и его сосудов отвечают врачи ГК Эксперт
– Если энцефалит может вызываться вирусами, то, наверное, существуют и соответствующие прививки?
– Прививка разработана только против клещевого вирусного энцефалита. Вакцинация против него включена в специальный календарь профилактических прививок по эпидемическим показаниям. То есть в национальный календарь такая прививка не входит, она актуальна только для определённых, эндемичных регионов – выше мы говорили о них. В общей сложности, делается три прививки: вторая – через две недели после первой, и третья – через год после второй. Причём планировать вакцинацию нужно таким образом, чтобы с момента второй прививки до возможной встречи с клещом прошло не менее двух недель.
– Насколько эффективна прививка против энцефалита?
– Повторю: если речь идёт именно о клещевом энцефалите – практически на сто процентов.
– Как проводится лечение энцефалита?
– В каждом лечебном учреждении – особенно в эндемичных районах – должен быть в наличии определённый запас так называемого противоэнцефалитного иммуноглобулина. Это иммунологически активная фракция белка, которую выделяют из донорской сыворотки или плазмы вакцинированного человека. Заболевшему её вводят внутримышечно, и антитела начинают бороться с вирусом. Подчеркну: здесь вновь идёт речь именно о клещевом энцефалите.
Кроме того, применяется симптоматическая терапия: жаропонижающие, обезболивающие препараты, при необходимости лекарства, восполняющие объём жидкости в организме.
– Передаётся ли вирус энцефалита от человека человеку?
– Нет.
– Что поможет избежать заболевания?
– Против клещевого энцефалита – прививки. Кроме того, в эндемичных районах проводится обработка местности специальными противоклещевыми препаратами. После того, как вы побывали на природе, следует внимательно осмотреть себя и тех, с кем выезжали, чтобы своевременно обнаружить и снять с тела клеща. Если он всё-таки успел присосаться, не стоит пытаться избавиться от него самостоятельно, лучше добраться до ближайшего травмпункта или любого медучреждения, где этим займутся специалисты – чтобы в теле не осталось никаких фрагментов членистоногого.
Чтобы максимально снизить риск заболевания вторичным энцефалитом, необходимо проходить вакцинацию от кори, паротита, гриппа, ветряной оспы, герпеса. Избегать мест большого скопления людей во время эпидемий ОРВИ. Не помешает в такое время ношение ватно-марлевых повязок. При наличии герпеса или какого-то иного недомогания инфекционной природы необходимо своевременно обращаться за медицинской помощью.
Также желательно исключать факторы, приводящие к ослаблению защитных сил организма: это недосыпание, стрессы, переохлаждение, чрезмерные физические нагрузки.
Беседовал Игорь Чичинов
Редакция рекомендует:
Атака по голове. Как уберечься от летнего менингита?
Покажет ли МРТ менингит?
Что такое ОРВИ?
Как подготовиться к сезону гриппа?
Прививки: где правда, а где ложь?
Для справки:
Игнатьева Ирина Сергеевна
Выпускница лечебного факультета Смоленской государственной медицинской академии 2004 года.
В 2005 году окончила интернатуру, а в 2007 — клиническую ординатуру по неврологии.
В настоящее время — врач-невролог первой категории. Ведёт приём в «Клиника Эксперт» Смоленск по адресу: ул. 8 Марта, д. 20.
Гайморит и менингит: взаимосвязь заболеваний
Менингит развивается как самостоятельное заболевание, так и может являться осложнением при патологических процессах. Гайморит и менингит взаимосвязаны, так как скопление гноя в гайморовых пазухах может стать причиной воспаления оболочки мозга. Людям, относящимся к группе риска, важно знать, как гайморит переходит в менингит, какие симптомы при этом отмечаются у больного.
Развитие осложнений при гайморите наблюдается редко, так как современные специалисты используют эффективные методы лечения. Однако при несвоевременном и неэффективном лечении на фоне сниженного иммунитета у пациента может развиваться менингит. Если у больного существуют подозрения на менингит или резко ухудшилось самочувствие, необходимо обратиться к врачу-терапевту или неврологу, который назначит обследование и установит причину проблемы.
Самым главным и показательным анализом при подозрении на наличие воспалительного процесса в оболочках головного и спинного мозга является люмбальная пункция. Исследовать спинномозговую жидкость необходимо для выявления причины воспаления и назначения адекватной терапии.
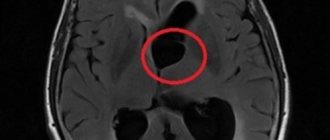
Магнитно-резонансная томография (МРТ) в Санкт-Петербурге
МРТ головного мозга. Т2-взвешенная аксиальная МРТ. Рассеянный склероз. Цветовая обработка изображения.
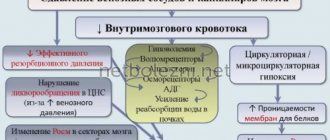
Лучевая диагностика не позволяет в высокой степенью достоверности говорить о возбудителе, для этого применяются бактериологические методы и выявление антител. Вместе с тем, методы лучевой диагностики позволяют говорить об объеме поражения, осложнениях и прослеживать эффективность лечения. С точки зрения морфологических изменений инфекционное начало вызывает изменения, главным образом, типа менингита, энцефалита, абсцесса мозга. МРТ СПб позволяет выбирать место томографии, причем мы имеем очень большой опыт МРТ исследования мозга при инфекциях. и МРТ головного мозга являются важнейшими методами для морфологической оценки состояния головного мозга. Ультразвуковой дуплексное сканирование – дополнительный метод, применяемый при необходимости оценки кровотока. Последний страдает, главным образом, при отеке мозга. Кроме того, инфекционное поражение может осложняться артериальным или венозным тромбозом.
Бактериальные инфекции
Менингит
Менингит – это воспаление оболочек мозга. Обычно сопровождается воспалением выстилки желудочков – вентрикулитом. Воспаление паутиной оболочки приводит к нарушению гемато-энцефалического барьера, изоляции от иммунной системы организма, повышению проницаемости сосудов. В результате развивается отёк и нарушение кровоснабжения. Возбудители: у новорожденных – стрептококки (свыше 60%) и E.coli, у детей – гемофилус и ниссерия (менингококк), у взрослых – стрептококкус пневмониа и ниссерия. Кроме бактериальных бывают вирусные, туберкулёзные и грибковые менингиты. Пути проникновения возбудителя: гематогенный (обычно носоглотка), экстрацеребральный – через внутреннее ухо (отит, мастоидит, синусит) и прямой – занос инфекции во время операция. Частота составляет у новорожденных – 0,25-1 на 1000, у детей – 4-6,5 на 100 тыс., у взрослых – около 4 на 100 тыс. 70% до 5 лет. Смертность сильно колеблется в зависимости от возбудителя, массивности заражения, возраста заболевшего: и состояния иммунитета. При недоаточной эффективности антибактериальной терапии достигает 15-30%.
Клинические проявления состоят из головных болей, лихорадки, могут быть тошнота, рвота (35%), судороги (30%), нарушение сознания. Очень острое начало. В неврологическом статусе определяются менингеальные знаки (50%). Основной метод диагностики люмбальная пункция и исследование СМЖ. КТ и МРТ играют роль для выявления осложнений. Осложнения наблюдаются у 50% пациентов – это тромбоз венозного синуса, артериальный или венозный инфаркты (30%), церебрит и абсцесс мозга, субдуральное скопление экссудата (20-50%) и эмпиема (2%), вентрикулит (новорожденные – 92%, взрослые – 30%), гидроцефалия, отёк мозга. Неконтрастные КТ и МРТ при неосложнённом менингите в 50% нечувствительны, в остальных случаях выявляют гидроцефалию, отёк извилин, расширение межполушарной щели, облитерацию цистерн. После контрастирования отмечается усиление оболочек (пахименингит) и, иногда, борозд (лептоменингит). При дуплексном сканировании повышение индексов сопротивления свидетельствует о повышенном внутричерепном давлении.
Абсцесс мозга
МКБ-10 рассматривает абсцесс мозга как самостоятельное заболевание. Однако первым этапом повреждения мозга гнойной инфекцией является церебрит. Ранняя его стадия длится 3-5 дней и не сопровождается макроскопическими изменениями. В позднюю стадию церебрита (5-14 дни) формируется участок некроза. После 14 дня постепенно формируется капсула абсцесса. Смертность от абсцесса мозга составляет 5-50% в зависимости от эффективности антибиотикотерапии.
При КТ и МРТ в ранюю стадию церебрита выявляется отёк, может быть паренхимальное контрастирование, в позднюю – центральный некроз и периферический отёк, отмечается контрастирование по периферическому типу. Сформировавшийся абсцесс имеет контрастирующуюся капсулу, стенки ее ровные, их толщина до 5 мм. На МРТ типа ДВИ содержимое абсцесса яркое, что отличает их от внутриопухолевого некроза.
| МРТ головного мозга. Абсцесс мозга. Аксиальная МРТ типа FLAIR. | МРТ головного мозга. Аксиальная Т1-взвешенная МРТ с контрастом. Абсцесс мозга. | МРТ головного мозга. Абсцесс мозга. Аксиальная диффузионно-взвешенная МРТ. |
Тромбоз венозного синуса
Тромбоз венозного синуса является следствием окклюзии синуса и (или) корковой вены. Патогенез связан с внешней компрессией (отёк при инфекции, опухолевая инвазия) и частичным тромбозом (гиперкоагуляция). Следствием венозного тромбоза является инфаркт с геморрагическим компонентом. Типичная локализация инфарктов при тромбозе поверхностной вены – на стыке белого и серого веществ, а при тромбозе глубоких вен (Розенталя) – симметрично в зрительных буграх. Смертность очень высокая.
На неконтрастных КТ иногда виден тромб в виде “дельта-знака” – плотного треугольного участка (обычно в верхнем сагиттальном синусе). На контрастированных КТ виден “обратный дельта-знак”, то есть неконтрастировавшийся треугольник. Только оба признака вместе имеют диагностическое значение. Дополнительно могут быть выявлены венозные инфаркты.
КТ. Гиподенсный участок инфаркта в левой височной доле. Гиперденсный треугольный участок в левом поперечном синусе.
На неконтрастных МРТ головного мозга виден тромб в виде участка кровоизлияния, сигнал от которого зависит от срока. МР-венография демонстрирует отсутствие кровотока. При МРВ нередки ложно-положительные результаты в связи с врождённой гипоплазией синуса, эффектом втекания (потеря сигнала) и развитыми арахноидальными грануляциями.
| МРТ головного мозга. Гиперинтенсивный с кровоизлиянием (тёмный дезоксигемоглобин) участок инфаркта в левой височной доле на Т2-зависимых МРТ изображениях. | Отсутствие кровотока в левом поперечном синусе при МРВ. |
Арахноидит
Арахноидит – общий термин, отражающий воспаление оболочек. Арахноидит головного мозга – редкий диагноз. Виден только на МРТ головного мозга с контрастированием как усиление базальных цистерн.
МРТ головного мозга. Т1-взвешенная аксиальная МРТ с контрастированием. Арахноидит.
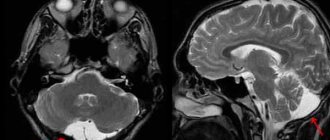
Вирусные энцефалиты
Энцефалит – диффузное паренхимальное воспаление мозга. Этиология – заболевание может быть вызвано герпетической инфекцией, арбовирусами, энтеровирусами, экховирусами. Герпес – самая частая причина энцефалита. У взрослых 95% случаев герпетической инфекции вызывается вирусом герпес симплекс тип 1, у детей вирусом герпес симплекс тип 2. У детей герпес – это первичная инфекция, у взрослых – это реактивация латентных вирусов, попадающих в мозг гематогенным путём или по ходу тройничного и обонятельного нервов. Частота составляет у взрослых около 3 на 100 тыс. или 10-20% от всех вирусных энцефалитов. У новорожденных наблюдаются единичные спорадические случаи. Клиника: головная боль, лихорадка, дополнительно – нарушения психики, афазия, судороги, парестезии, менингеальные знаки. Смертность при нелеченном герпетическом энцефалите типа 1 достигает 70%, при эффективном лечении – 30%; при нелеченном типе 2 – 15% (локальный)- 60% (диссеминированный).
Посев культуры СМЖ положителен меньше, чем в 5%. Антитела в крови появляются только через 1-3 недели. Поэтому стандартом служит исследование ДНК (уже через 24 часа) и пробное лечение ацикловиром.
КТ и МРТ головного мозга выявляют энцефалит не раньше 3-5 дней. Ранние признаки состоят из полей низкой плотности одной или обеих височных долей на КТ и гиперинтенсивности в тех же зонах на Т2-зависимых МРТ. При МРТ головного мозга может быть видно, вовлечены нижние отделы лобной доли и островок. Позже появляются очаги кровоизлияний, определяемые на Т1-взвешенных МРТ головного мозга и пятнистый тип усиления при МРТ головного мозга с контрастированием.
| МРТ головного мозга. Т2-взвешенная аксиальная МРТ. Герпетический энцефалит. | МРТ головного мозга. Т1-взвешенная аксиальная МРТ после контрастирования. Герпетический энцефалит. |
Демиелинизирующие заболевания
К демиелинизирующим относится группа заболеваний, основным признаком которых является разрушение миелиновых оболочек нервов. В разделе популярно об МРТ представлена специальная статья, посвященная МРТ рассеянного склероза. Многие демиелинизирующие заболевания поражают не только головной, но и спинной мозг, МРТ спинного мозга при инфекционных заболеваниях описано в специальном разделе.
Острый диссеминирующий энцефаломиелит
Острый диссеминирующий энцефаломиелит (постинфекционный энцефалит) – это аутоиммунное заболевание, возникающее после вирусной инфекции или вакцинации (3-6% случаев). Патофизиология ОДЭМ очень напоминает ранние стадии рассеянного склероза. В настоящее время ОДЭМ рассматривают как острый демиелинизирующий процесс. Вариантом является сверхострый геморрагический ОДЭМ. Частота составляет около 1 на 100 тыс. Возраст пациентов в 80% случаев до 10 лет. Латентный период от 2 до 20 дней. Клиника: острое начало в виде лихорадки, нарушения сознания, летаргии, судорог (25%), может быть неврит зрительного нерва, гемипарез и атаксия. Лабораторные исследования неспецифичны. Смертность достигает 10-30%. В остальных случаях полное выздоровление.
На КТ в 50% случаев выявляются субкортикальные участки низкой плотности, могут быть с кольцевым типом контрастирования. Чувствительность МРТ головного мозга составляет 80-90%, причём у части больных изменения выявляются только через месяц от начала симптомов. МРТ признаки состоят из множественных гиперинтенсивных очагов на Т2-зависимых МРТ изображениях, они несимметричные, часто сливные. Бывают кровоизлияния в очаги. Локализация очагов бывает любая. Характерным признаком ОДЭМ является исчезновение очагов на МРТ головного мозга по мере выздоровления.
МРТ, отражающее протонную плотность. ОДЭМ. Очаги указаны стрелками.
Рассеянный склероз
Рассеянный склероз – аутоиммунное демиелинизирующее заболевание ЦНС. Процесс состоит из локального разрушения миелина, повреждения аксонов, глиоза и образования бляшек. Частота составляет около 2 на 1000 населения. Соотношение М:Ж как 1:2. Возраст может быть любой (2-74 года по данным литературы), пик приходится на молодой (средний 35 лет). Известно несколько вариантов течения РС. Обычно оно волнообразное, с прогрессирующим неврологическим дефицитом от рецидива к рецидиву. Клинические признаки состоят из чувствительных и двигательных нарушений, зрительных нарушений и тазовых расстройств (80%). Разными авторами предлагались разные критерии рассеянного склероза, во все входит наличие нескольких (от 2 до 9) типично расположенных на МРТ очагов. Критерии McDonald 2010 приняты Международным комитетом по диагностике РС – включают пространственное распределение очагов и динамику во времени. Пространственное – 1 или более очагов на Т2 в по крайней мере в 2 из 4 зон: перивентрикулярной, подкорковой, инфратенториальной или сп.мозге. Временные: появляются новые очаги на Т2 или контрастных Т1 МРТ, одновременное присутствие бессимптомных контрастируемых или неконтрастируемых очагов. Критерии первично прогрессирующего РС: прогрессирование болезни в течение года + 2 из трёх критериев – не менее 1 очага в типичной области, 2 и более очагов в сп.мозге, положительный тест СМЖ.
Чувствительность КТ даже при клинически явном РС составляет менее 50%, несколько увеличивается при тройной дозе контрастирования. Чувствительность и специфичность МРТ на ранних стадиях составляет 70-80%. Очаги гиперинтенсивны на Т2-зависимых изображениях и отражающих протонную плотность. На Т1-зависимых МРТ видны только «старые» очаги. Локализация очагов может быть любая, но типичная – нижняя треть мозолистого тела, перивентрикулярно, в стволе и спинном мозге. Форма очагов типично округлая и овоидная, направленная радиально от желудочков на сагиттальных МР (симптом “пальца” или Доусона), что отражает перивенулярный процесс. Края активных очагов бывают нечёткие, отмечается слабое контрастирование (нередко кольцевидное или С-образное), которое становится очевиднее с увеличением дозы. Небольшой масс-эффект описан при агрессивном течении (вариант Марбурга). Концентрический вариант рассеянного склероза (вариант Бало) отличается большими размерами очага, небольшим отеком вокруг и круговой структурой. Исключительно редко встречается кистозные очаги при рассеянном склерозе. Назначение гормонов в дозе значительно превышающих физиологическую потребность организма вызывает торможение пролиферативных воспалительных процессов. Однако кортикостероидная терапия замедляет астроцитарный глиоз и полости остаются незаполненными.
На диффузионно-взвешенных изображениях сигнал от бляшек повышен, ИКД также повышен, но в активных бляшках может быть снижен.
МРТ головного мозга . Аксиальная и корональная МРТ, отражающая протонную плотность, и типа FLAIR. Типичные очаги рассеянного склероза.
МРТ головного мозга с контрастированием. Паренхимальный (слева) и кольцевой (справа) типы контрастирования при рассеянном склерозе.
МРТ головного мозга. Кистозные очаги рассеянного склероза. FLAIR и Т1-зависимая МРТ с контрастированием.
МРТ головного мозга. Очаг рассеянного склероза на диффузионно-взвешенной МРТ (слева) и карте диффузии (справа).
Часто первым проявлением рассеянного склероза служит неврит зрительного нерва. Неврит зрительного нерва – это клинический диагноз, когда остро нарушается зрение и имеются боли. Изолированные очаги в зрительном нерве могут не сопровождаться очагами в головном мозге, либо они появляются позже (даже через 15 лет), либо совсем не появляются.
МРТ головного мозга. Неврит зрительного нерва при рассеянном склерозе. Т1-зависимая МРТ с контрастированием – усиление внутриканальцевой части зрительного нерва слева.
Об МРТ рассеянного склероза и других демиелинизаций можно почитать в отдельной статье на этом сайте.
Дифференциальная диагностика очагов рассеянного склероза должна проводиться с другими заболевания, проявляющиеся очаговыми изменениями:
- Другие демиелинизации
- Мигренозные очаги
- Васкулиты (Системная красная волчанка и др)
- Болезнь Бехчета
- Лимфома ЦНС
- Анти-фосфолипидный синдром
- Инфекции (бореллиоз, саркоидоз, сифилис, СПИД и др.)
- Ишемические изменения
- Метаболические нарушения
МРТ головного мозга, отражающая протонную плотность. Очаги при мигрени (стрелки).
МРТ головного мозга. Аксиальные МРТ типа FLAIR. Очаги при системной красной волчанке (стрелки).
Прогрессирующая мультифокальная лейкоэнцефалопатия
Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ)- демиелинизирующее заболевание вирусной этиологии, развивающееся на фоне иммунодефицита. Этиология –вызывается JC вирусами из группы паповавирусов, это реактивация латентной инфекции на фоне иммунодефицита. Вирус поражает олигодендроциты, разрушает их, что приводит к демиелинизации. Клиническая картина состоит из локального неврологического дефицита, нарушения сознания. Смерть наступает в течение 9 мес.от начала заболевания.
На МРТ головного мозга очаги при ПМЛ чаще двухсторонние, несимметричные, быстро увеличиваются в размерах. У 1/3 поражается задняя черепная ямка, в 10% случаев – изолированно ЗЧЯ. Бывают множественные очаги. Часто вовлекаются базальные ганглии. Усиление при МРТ с контрастированием наблюдается редко, если отмечается, то периферическое и слабое.
МРТ головного мозга. МРТ типа FLAIR. ПМЛ. Сливной очаг в левой лобной и теменнной долях.
Детская атаксия с центральной гипомиелинизацией
Крайне редко встречающийся вариант демиелинизации (“исчезающая” болезнь белого вещества) – наблюдается у детей после инфекций или небольших травм. Этиология точно неизвестна, возможно, основную роль играет генный дефект. Поражается белое вещество преимущественно перивентрикулярных зон с микрокистозной дегенерацией и разрушением волокон мозолистого тела. Клиническая картина представлена отставанием психомоторного развития, спастичностью, мозжечковой атаксией, нарушением зрения. При МРТ головного мозга в белом веществе выявляются симметричные сливные очаги. На Т2-взвешенных МРТ они имеют ликворную интенсивность сигнала. Особенность течения заболевания является постепенное улучшение клинической симптоматики и уменьшение очагов на МРТ головного мозга. В отличие от других демиелинизаций при МРТ головного мозга наблюдается атрофия мозжечка и значительное распространение поражения белого вещества, вплоть до подкорковых областей. Дифференциальная диагностика больше проводится с дисмиелогенными заболеваниями, особенно, лейкодистрофиями, при которых на Т2-взвешенных МРТ головного мозга наблюдается сходная картина.
МРТ головного мозга. Т2-взвешенная аксиальная МРТ. “Исчезающая” болезнь белого вещества.
Гранулематозные воспаления
Туберкулёз
Нейротуберкулёз является следствием гематогенного заноса микобактерии из первичного очага в мозг. Воспаление начинается с субпиальных или субэпендимальных корковых гранулём. Следствием гранулематозного воспаления служит базальный лептоменингит, гидроцефалия, мелкие инфаркты в области подкорковых ядер. Паренхимальное поражение проявляется в виде туберкулём, абсцессов и церебрита. Клинические проявления состоят из субфебрилитета, головных болей, иногда судорог.
На КТ выявляются инфаркты, контрастное усиление оболочек и туберкулём. Туберкулёмы кальцифицируются и выглядят как “мишени”.
При МРТ головного мозга туберкулёмы типично гипоинтенсивны, но могут быть и гиперинтенсивны, окружены отёком. Усиление сигнала на Т1-взвешенных МРТ при МРТ с контрастированием однородное или кольцевидное (при кальцификации). Церебрит и менингит выглядят неспецифично.
КТ. Нейротуберкулез. Очаги инфаркта мозга.
МРТ головного мозга. Аксиальная Т2-взвешенная МРТ. Нейротуберкулез. Тубуркулема.
Саркоидоз
Патанатомия саркоидоза очень напоминает туберкулёз. Поражение головного мозга наблюдается у 5% больных саркоидозом. Нейросаркоидоз протекает в форме лептоменингита и паренхимального поражения.
На КТ и МРТ саркоиды, в отличие от туберкулём, не имеют кальцифицировавшегося центра . Локализация саркоидов при МРТ головного мозга может быть любая, но типичная гипоталамус и перекрест зрительных нервов.
МРТ головного мозга. Т1- зависимая МРТ с контрастированием. Нейросаркоидоз. Поражение оболочек, черепных нервов, очаги в стволе (стрелки).
Синдром приобретенного иммунодефицита
Заболевание вызывается вирусами ВИЧ. Неврологические нарушения наблюдаются у более, чем 80% больных, причем примерно у 10% они являются первыми проявлениями. Следует различать признаки собственно ВИЧ инфекции и симптомы наслоившейся (оппортунистической) инфекции – цитомегаловирусной, криптококкоза, токсоплазмоза, туберкулёза, сифилиса, ПМЛ или наслоившихся опухолей – лимфомы и саркомы Капоши. На самых ранних стадиях ВИЧ инфицирования КТ и МРТ патологии не выявляют. По мере прогрессирования при МРТ головного мозга при СПИДе видно, что поражается субкортикальное серое вещество – комплекс деменции, а затем развивается поражение белого вещества – атрофия и лейкоэнцефалопатия.
МРТ головного мозга. Аксиальная Т1-взвешеннная МРТ с контрастированием. Деменция при ВИЧ поражении: атрофия и лейкоэнцефалопатия.
Токсоплазмоз – самая частая из инфекций, наслаивающихся на СПИД. Токсоплазмоз при СПИДе – это реактивация инфекции.
На КТ и МРТ головного мозга видны множественные узловые или кольцевидные очаги, окружённые вазогенным отёком разной степени выраженности. Чаще очаги при МРТ обнаруживаются на границе белого и серого веществ, базальных ганглиях и зрительном бугре.
МРТ головного мозга. Аксиальная Т2-зависимая МРТ. Токсоплазмоз.
Криптококкоз – встречается как самостоятельная инфекция, а также как оппортунистическая у 6-7% больных СПИД. Он относится к грибковым инфекциям и при СПИДе протекает в паренхимальной форме. Выявляются кисты, псевдокисты и множественные очаги гиперинтенсивные на Т2-зависимых МРТ головного мозга. Лептоменингит не всегда усиливается при МРТ с контрастированием. Расширены сосудистые сплетения (плексит). При СПИДе встречаются и другие микозы – кандидиаз и кокцидоидомикоз.
МРТ головного мозга. Аксиальная Т1-зависимая МРТ с контрастированием. Криптококкоз. Очаги и лептоменингит.
Цитомегаловирусная инфекция – протекает в форме энцефалита и вентрикулита. Выявляются двухсторонние очаги с характерной локализацией в полуовальных центрах.
МРТ в СПб мы выполняем в ведущих центрах, по всем вопросам обращаться к администратору по тел. 676-66-48. При исследовании в открытом МРТ нет боязни замкнутого пространства, но исследование длиться чуть дольше.
Оставить отзыв.
06.10.2016 Добавил Сергей
МРТ в Санкт-Петербурге , USA
Отличная статья. Спасибо. Врач МРТ.
business 0.3 МРТ в Санкт-Петербурге , USA 5.0 5.0 1 1 Отличная статья. Спасибо. Врач МРТ.
МРТ в Санкт-Петербурге USA
Боли при менингите
Наиболее характерным признаком патологии является головная боль. Она имеет место при любой форме менингита и появляется с первых дней заболевания. Головные боли могут иметь различный характер, но, как правило, пациенты жалуются на то, что болит вся голова. Также на фоне головных болей нередко наблюдаются приступы тошноты и рвоты.
Какие боли возникают
Проявление болевых ощущений напрямую зависит от локализации зоны поражения мозга, природы возникновения менингита (вирусной либо инфекционной, либо же как следствие развития заболевания по причине сужения сосудов и нарушений позвоночника).
Во всех случаях характер головной боли будет отличаться. Боли зависят от области расположения воспаления, его распространенности, а также от степени влияния на работу мозга.
Головная боль при серозном менингите
При серозном менингите во всем черепе наблюдается умеренное проявление боли. При этом жара и повышения температуры тела не наблюдается. У больного на фоне постоянных головных болей также появляется озноб, тошнота и рвота. При этом после рвоты облегчения больной не ощущает.
Как болит голова при гнойном менингите
При данной форме менингита у больного появляются сильные головные боли, имеющие распирающий характер. Болевые ощущения то стихают, то вновь нарастают. Характерными в данном случае являются тошнота, рвота, жар, озноб.
Боли при субарахноидальном кровоизлиянии
В данной ситуации головные боли имеют постоянный характер, то есть они не утихают ни днем, ни ночью, ни летом, ни зимой. Головная боль характеризуется интенсивным, резким и острым проявлением.
Как болит голова при туберкулезном менингите
Это самая слабая по своим проявлениям форма менингита, отличающаяся нарастающим характером проявления симптоматики. У пациентов наблюдается постоянная слабость, повышенное потоотделение, депрессия. Тошнота и рвота появляются очень редко.
При любой форме менингита головные боли приводят к ухудшению зрения. Нередко у пациентов развивается непереносимость громких звуков и светобоязнь. Боли в несколько раз усиливаются при нажатии на область висков или глаз.
Причины вторичной головной боли
К причинам вторичной головной боли (связанной с заболеванием или травмой) относятся:
- артериальная гипертензия;
- заболевания сосудов головного мозга (ишемический инсульт, геморрагический инсульт, аневризма сосудов головного мозга);
- инфекционные болезни (менингит, энцефалит, отит, синусит);
- гидроцефалия;
- идиопатическая внутричерепная гипертензия;
- травмы головы;
- бесконтрольное (чрезмерное) употребление лекарств;
- доброкачественные и злокачественные опухоли головного мозга.
Диагностика менингита
Диагноз «менингит» может быть выставлен на основании результатов дополнительных исследований – лабораторных и инструментальных:
- развернутого анализа крови;
- осмотра глазного дна;
- рентгенологического исследования черепа;
- электрокардиограммы сердца;
- электроэнцефалографии;
- компьютерной и магнитно-резонансной томографии.
Для подтверждения диагноза менингита врачи используют бактериологическое исследование слизи из носоглотки и спинномозговой жидкости. При бактериоскопическом исследовании спинномозговой жидкости проводят окраску мазков по Граму или метиленовым синим. Для исключения грибкового менингита окрашивают препарат со спинномозговой жидкостью тушью. Лаборанты выделяют чистую культуру на средах с добавлением нормальной лошадиной сыворотки или сыворотки крупного рогатого скота и проводят её идентификацию по биохимической активности, антигенной структуре.
При вирусных менингитах в препаратах, которые приготовлены с окрашиванием по Граму и тушью, невозможно идентифицировать возбудитель инфекции. Культивирование бактерий и грибов также даёт отрицательные результаты. При культивировании клеточного материала со стандартными лабораторными клеточными линиями можно выделить возбудителя, серологически идентичного вирусу кори. С помощью метода кокультивирования выделяют вирус краснухи.
Для выявления олигоклональных иммуноглобулинов используют метод электрофореза в агарозном геле или изоэлектрофокусирования гамма-глобулинов спинномозговой жидкости. Иммуноглобулины появляются при целом ряде вирусных инфекций. В результате иммунологических исследований в цереброспинальной жидкости обнаруживают антигены вирусов или антитела, методом полимеразной цепной реакции—нуклеиновую кислоту вируса. Методом иммуноферментного анализа выявляют антигены возбудителя в кале, моче или слюне. Экспресс-методы позволяют быстро и в ранние сроки определить наличие антигена вируса простого герпеса в ликворе и крови или ДНК вируса (методом полимеразной цепной реакции).
Цитоз ликвора при менингите
Анализ спинномозговой жидкости позволяет не только подтвердить диагноз, а также и дифференцировать гнойный и серозный менингит, выявить возбудителя заболевания, определить степень интоксикации, а также дает возможность проводить контроль эффективности лечения.
Бактериологическое исследование спинномозговой жидкости в случае туберкулезного менингита может давать ложноотрицательный результат. Выявление туберкулезной палочки в ликворе зависит от тщательности проведения исследований. В Юсуповской больнице все диагностические процедуры выполняют с использованием современной медицинской аппаратуры и применением новых препаратов и методик. Результаты исследований, проведенных в Юсуповской больнице, являются достоверными и максимально информативными.
Как лечится менингит
В Юсуповской больнице пациенты могут получить полный спектр медицинских услуг по выявлению и лечению менингита, реабилитации после перенесенного заболевания и профилактике. Пациенты с менингитами могут обратиться в клинику неврологи Юсуповской больницы ежедневно в течение 24 часов для получения экстренной помощи.
При поступлении пациентов в Юсуповскую больницу проводится комплексная диагностика, включающая ряд обследований для выявления причин менингита, сбор жалоб и симптоматики. Больные менингитом нуждаются в стационарном лечении, поэтому в Юсуповской больнице созданы комфортные условия пребывания и обеспечивается взаимодействие с квалифицированным персоналом.
Последствия менингита
Так как мужчины реже своевременно обращаются к врачу и чаще, чем женщины, болеют цереброспинальным менингитом, у них нередко развиваются осложнения во время болезни. К легким осложнениям относится головная боль при перемене погоды или переутомлении, незначительное снижение слуха, концентрации внимания, памяти. В зависимости от тяжести течения менингита и своевременности обращения к врачу могут развиться следующие осложнения:
- резкое снижение остроты зрения;
- заикание;
- косоглазие;
- значительная потеря слуха;
- снижение интеллекта;
- водянка мозга;
- эпилепсия;
- нарушение психики;
- развитие шизофрении;
- деменция.
Больной может впасть в кому, у него может развиться паралич, при осложненном течении менингита возможен летальный исход.
В Юсуповской больнице проводят эффективную диагностику заболевания. Больной проходит обследование в диагностическом центре больницы, который оснащен современным оборудованием ведущих мировых производителей. Записаться на консультацию к врачу можно по телефону Юсуповской больницы.
Бактериальные инфекции
Огромное количество возбудителей относящихся к бактериальным инфекциям могут поражать головной мозг. Такие заболевания как менингит, энцефалит или абсцесс головного мозга вполне могут вызвать такие «обыденные» возбудители, как пневмококк, стафилококк, энтеробактерии. Но произойти это может, только при:
- повреждении костей черепа, с нарушением целостности оболочек мозга;
- заносе возбудителей во время нейрохирургической операции;
- наличии гнойного очага в организме и ослабленный иммунитет.
Однако с другими возбудителями дело обстоит иначе.
Менингококковая инфекция – традиционная нейроинфекция, которая поражает головной мозг. Пик заболеваемости отмечается в осенне- зимний период, когда иммунная система из-за частых переохлаждений человека и нехватки витаминов снижена. Если иммунная система в норме, то вы ограничитесь обычным назофарингитом, в обратном случае – вероятность заполучить менингит или менингоэнцефалит возрастает.
Симптомы менингококковой инфекции
- лихорадка,
- повышение температуры тела до 39-40° С.
- озноб,
- головная боль
- слабость
- напряжение мышц шеи
- тошнота,
- рвота,
специфические симптомы
- Выступающая над поверхностью кожи сыпь красно-фиолетового цвета, элементы которой напоминают по форме звезду
- Заболевание начинается очень остро (часто можно указать конкретное время (час), когда человек заболел)
- В течение 24-х часов, пока человек в сознании должно начаться лечение, в противном случае он может впасть в кому.
Микобактерии туберкулеза кроме в всего прочего могут поражать и головной мозг. Чаще болеют дети, пожилые люди и лица страдающие иммунодефицитом.
Симптоматика начала заболевания ярко не выражена, чаще это общая слабость, недомогание, отсутствие аппетита, головная боль и раздражительность, температура тела носит субфебрильный характер (температура повышается на протяжении длительного времени в пределах 37,1 – 38°C. ). Впоследствии присоединяются «обычные» менингеальные симптомы.
После присоединяются неврологические нарушения – парезы и параличи лицевого нерва, глазодвигательной мускулатуры, головокружения. На фоне неврологических расстройств возникают нарушения психики.
Нейросифилис, сейчас почти не встречается, но до открытия пенициллина составлял основу работы неврологов. Нейросифилис бывает нескольких видов:
- Асимптомный, протекает без особых признаков, обнаружить заболевание можно только по анализам.
- Менингит – часто появляется в течение первого года заболевания, проявляется нарушениями работы черепно-мозговых нервов и повышенным внутричерепным давлением (ВЧД).
- Цереброваскулярный – возникает в основном на 2-5 году заболевания и может привести к инсульту или трансформироваться в спинную сухотку или прогрессивный паралич.
- Прогрессивный паралич – заболевание, которое еще называли «параличом помешанных». Возникает через 15-20 лет после инфицирования и сначала проявляется психическими симптомами, затем возникают и прогрессируют параличи мускулатуры, которые в конечном итоге приводят к смерти.
- Врожденный, который, строго говоря, поражает весь организм и характеризуется множественными дефектами развития ребенка.
- Гумма головного мозга – проявляется как объемное образование. Симптомы включают в себя повышение ВЧД и очаговую симптоматику, в зависимости от локализации гуммы.
Неприятной особенностью заболевания является его трудная диагностика.