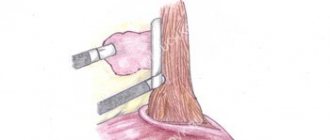
Стационар одного дня 3-е КО
Дадыев
Ислам Артурович
Стаж 11 лет
Врач-онколог (ОМС), врач-хирург-онколог, кандидат медицинских наук, член Ассоциации онкологов России, член российского общества химиотерапевтов RUSSCO
Записаться на прием
Рак пищевода – злокачественная патология, которая заключается в перерождении клеток слизистой оболочки пищевода и последующем формировании опухоли. Увеличиваясь в размерах, новообразование частично или полностью перекрывает просвет пищевода, прорастает сквозь его стенку и распространяется на находящиеся рядом органы. При отсутствии лечения неизбежен летальный исход. Заболевание в четыре раза чаще поражает мужчин, чем женщин. Основная группа риска – пожилые люди: средний возраст пациентов-мужчин составляет 64 года, женщин – 70 лет.
Виды
По гистологическим признакам рак пищевода подразделяют на:
- плоскоклеточный – развивающийся из эпителиальных плоских клеток, в свою очередь, бывает поверхностным и глубоко-инвазивным;
- аденокарцинома – развивающаяся из клеток, вырабатывающих защитную слизь.
По расположению различают опухоли верхней (10%), средней (35%) и нижней (55%) части пищевода.
Плоскоклеточные опухоли в поверхностной форме хорошо поддаются лечению. Инвазивная опухоль склонна к прорастанию глубоко в ткани и образованию метастазов в близлежащие органы. Аденокарцинома встречается намного реже и отличается тяжелым течением болезни.
Химиотерапия
Химиотерапия, то есть прием препаратов, оказывающих тормозящее и разрушающее влияние на клетки новообразования, может быть адъювантной, неоадъювантной и самостоятельной.
Предоперационная химиотерапия особенно эффективна при аденокарциноме, при которой назначается 2-3 курса лечения. Послеоперационная химиотерапия обычно показана в связке с неоадъювантной и не рекомендована без неё при аденокарциноме и плоскоклеточном раке. Полностью самостоятельно химиотерапия рекомендована только неоперабельным больным при противопоказаниях к радиологическим методам лечения.
Симптомы
Как правило, первые симптомы рака пищевода появляются слишком поздно, когда опухоль уже приобрела значительные размеры, либо случайно, при обследовании по поводу другого заболевания. Обычно заболевание проявляется через:
- затруднения при глотании пищи, особенно твердой, из-за которых больной вынужден уменьшать порции, отдавать предпочтение жидким блюдам;
- ощущение постоянного комка в горле;
- усиленное выделение слюны, часто даже при отсутствии пищи;
- ощущение дискомфорта или даже боль в груди;
- снижение веса из-за проблем с питанием;
- икота, кашель, изменение голоса – более редкие симптомы;
- кровотечения в пищеводе, из-за которых каловые массы приобретают темный, почти черный цвет;
- анемия, бледность кожи, постоянная слабость и сонливость.
При появлении перечисленных признаков необходимо как можно скорее обратиться к врачу для тщательного обследования.
Клиническая картина болезни
Клинические симптомы зависят от степени заболевания
Клиническая картина напрямую зависит от степени поражения пищевода. Особенно мучительно протекают рак верхнее-грудного и верхнего отделов пищевода. Больные часто жалуются на такие признаки, как ощущение инородного тела в пищеводе, царапанье во время приема пищи и т.д.
Немного позже появляются также и признаки глоточной недостаточности – частые срыгивания, дисфагия, иногда асфиксия.
Если опухоль поразила средне-грудный отдел пищевода, то в первую очередь у больного будут наблюдаться дисфагия, боль за грудиной. После того, как опухоль начнет прорастать в соседние ткани и органы, боль усилится. Опухоль нижнее-грудного отдела пищевода характерна проявлением дисфагии на левую часть грудной клетки, а также прогрессирующей стенокардией.
Причины и факторы риска
Механизм возникновения и развития онкологии пищевода до сих пор досконально не изучен. Тем не менее, установлены факторы, повышающие риск появления опухоли:
- курение и употребление крепких спиртных напитков, обжигающих слизистую пищевода;
- пожилой возраст: не менее 85% пациентов составляют люди старше 55 леи;
- лишний вес, ожирение;
- привычка к употреблению очень горячей еды и напитков;
- наличие «пищевода Баррета» – патологических участков кишечного эпителия в нижней части пищевода, возникающих из-за хронического ожога желудочным соком;
- воспалительные заболевания пищевода;
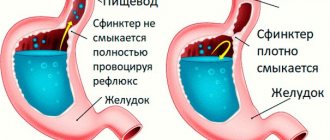
- снижение запирающей функции сфинктера между пищеводом и желудком;
- синдром Пламмера-Вильсона (одновременное нарушение функции глотания, сужение просвета пищевода и железодефицитная анемия);
- постоянный контакт с испарениями канцерогенных веществ, кислот и других агрессивных реагентов;
- инфицирование папилломавирусом.
Повышенная заболеваемость мужчин по сравнению с женщинами объясняется тем, что они намного чаще подвергаются воздействию перечисленных негативных факторов.
Анатомия пищевода
Пищевод представляет собой полую мышечную трубку, которая соединяет глотку и ротовую полость с желудком. Стенка пищевода построена из слизистой оболочки, подслизистой основы, мышечной и адвентициальной оболочек. Мышечная оболочка пищевода состоит из двух слоев: наружного продольного и внутреннего циркулярного. В верхней части пищевода мышечная оболочка образована поперечно-мышечными волокнами. Примерно на уровне одной трети пищевода (считая сверху) поперечно-полосатые мышечные волокна постепенно заменяются гладкомышечными. В нижней части мышечная оболочка состоит только из гладкомышечной ткани.
Слизистая оболочка покрыта многослойным плоским эпителием, в подслизистой оболочке находятся слизистые железы, открывающиеся в просвет органа.
В пищеводе слизистая оболочка кожного типа. Эпителий многослойный плоский неороговевающий, лежит на тонковолокнистой соединительной ткани — собственном слое слизистой оболочки, состоящем из тонких пучков коллагеновых волокон; содержит также ретикулиновые волокна, соединительнотканные клетки. Собственный слой слизистой оболочки вдаётся в эпителий в виде сосочков.
Особенностью пищевода является отсутствие у него серозной оболочки, наружной слой представлен адвентицией, рыхлой соединительной тканью. Лишь в нижней трети пищевод, точнее его абдоминальный отдел, покрыт серозой.
Стадии
Онкологи выделяют следующие стадии рака пищевода.
- Нулевая. Новообразование располагается на поверхности эпителиального слоя, не прорастая даже вглубь эпителия, и представляет собой рак «in situ», т.е. «на месте». Обнаружить его можно лишь случайно при эндоскопическом обследовании пищевода изнутри.
- Первая. Злокачественные клетки распространяются на весь эпителий, но пока не затрагивают мышечную ткань. Лимфоузлы не поражены, метастазов нет.
- Вторая. Опухоль либо прорастает сквозь всю стенку пищевода, включая мышечную и соединительную ткань, но без поражения лимфоузлов, либо распространяется только на мышечный слой и метастазирует в несколько ближайших лимфоузлов.
- Третья. Размеры новообразования создают препятствия для глотания. Злокачественные клетки поражают расположенные рядом органы и регионарные лимфоузлы.
- Четвертая. Независимо от размеров опухоли и степени ее распространения на соседние ткани, обнаруживаются метастазы рака пищевода в отдаленных органах – печени, легких, костных структурах.
Дифференциальное диагностирование
На стадии определения рака пищевода крайне важно исключить все другие виды заболеваний, для которых характерна дисфагия: рубцовые сужения после химических ожогов, стенозы у больных эзофагитом, туберкулез, доброкачественные новообразования. Также необходимо исключить оттеснение пищевода извне опухолями заднего средостения внутригрудным зобом, увеличение лимфатических узлов.
Смещение пищевода – первый признак сдавливания, которые определяется рентгенологическим путем. Даже значительное увеличение соседних органов не может вызывать дисфагию, потому как вероятность смещения пищевода очень велика.
Если пищевод сдавлен и проходимость нарушена, это может быть обусловлено также и фиброзным медиастинитом, который может развиваться после воспалительных процессов в легких и лимфатических узлах. В сочетании с биопсией можно использовать и эндоскопию, что повышает точность диагностирования до 90%.
Исходя из всего описанного выше, стоит отметить, что процедура обследования пациента при подозрении на рак пищевода должна включать в себя рентгенологическое обследование, эзофагоскопию, эндоскопию, УЗИ, множественную биопсию, компьютерную томографию легких.
Диагностика
Если жалобы пациента сходны с симптомами рака пищевода, онколог назначает ряд диагностических исследований, чтобы подтвердить или опровергнуть это подозрение.
- Рентген пищевода. Исследование выполняется с контрастным веществом, которое пациент выпивает, чтобы сделать пищевод более заметным на снимке. Изображение показывает сужение просвета, позволяет определить толщину стенок, указывает на наличие язвы.
- Эзофагоскопия. Эндоскопическое исследование проводят при помощи гибкого зонда с видеокамерой, которая транслирует изображение внутренних стенок на экран. Эндоскоп позволяет не только обнаруживать патологии, но и брать образцы измененной ткани для анализа.
- УЗИ пищевода и брюшной полости. Проводится для определения размеров опухоли и для выявления метастазов в лимфоузлах и в органах брюшины.
- МСКТ грудной полости. Процедура позволяет не только выявить даже небольшую опухоль, но и определить степень ее распространения на соседние ткани, выявить метастазы в лимфоузлах и других органах, в том числе развивающиеся в костной ткани.
- Лапароскопия. Через небольшой прокол в брюшную полость вводят зонд, чтобы осмотреть органы для обнаружения вторичных опухолей и биопсии пораженных тканей.
- Гистологический анализ биоптата. Взятые образцы тканей препарируют и исследуют под микроскопом, чтобы определить тип опухолевых клеток. Это один из наиболее важных методов диагностики рака пищевода.
Внимание!
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7 , или можете прочитать более подробно здесь…
Томотерапия
Ионизирующее излучение приводит к изменениям ДНК раковых клеток, что мешает передать генетическую информацию дочерним клеткам опухоли. Это приводит к замедлению их роста и деления. Под действием радиации развивается повреждение клеток новообразования с дальнейшим некрозом и замещением здоровыми тканями. Эти процессы не происходят мгновенно, и оценить терапевтическое действие лучевой терапии можно спустя некоторое время.
Существует несколько вариантов применения лучевой терапии:
- Адъювантная, проводимая после операции, с целью «добить» уцелевшие клетки опухоли;
- Неоадъювантная, наоборот, применяющаяся перед операцией, чтобы добиться уменьшения размеров новообразования и сделать операбельным;
- Лучевая терапия, не связанная с оперативным лечением.
Самостоятельно стандартное облучение может применяться при относительно небольших размерах новообразования, отсутствии отдаленных метастазов и при относительно удовлетворительном общем состоянии пациента. Вместе с тем, облучение первичной опухоли при раке пищевода без применения других методов лечения, как правило, обладает невысокой эффективностью, что отчасти объясняется отсутствием возможности подвести значительную дозу радиации к опухоли, не навредив окружающим органам.
Принципиально иной подход предполагает применение инновационного метода лечения на аппарате Tomotherapy. Это устройство представляет собой облучатель, совмещенный с томографом, что позволяет максимально точно контурировать опухоль и не облучать окружающие ткани. Длительность лечения на аппарате составляет до полутора месяцев, а суммарно подводимая доза радиации — 40-50 Грей.
Лечение
Чтобы лечение рака пищевода было максимально успешным, онкологи применяют разные методы и направления, выстраивая терапевтическую стратегию в соответствии со степенью распространения процесса, состоянием пациента, стадией болезни и т.д.
- Хирургия. Операция по удалению патологических тканей наиболее результативна при локализации опухоли в среднем или нижнем отделе пищевода. В некоторых случаях выполняют полное удаление пищевода и пораженных метастазами лимфоузлов с последующей реконструкцией органа из отрезка тонкого кишечника. На последних стадиях вмешательство проводится для раскрытия просвета пищевода, чтобы вернуть больному возможность питаться обычным способом.
- Эндоскопия. Если рак обнаружен на нулевой или первой стадии, возможно проведение щадящей эндоскопической операции. Зонд с камерой, хирургической петлей или лазерным излучателем вводят через ротовое отверстие и удаляют пораженную болезнью ткань. Такая операция в 70% случаев возвращает больного к привычному образу жизни.
- Лучевая терапия. Часто курс облучения проводят перед операцией, чтобы уменьшить размеры опухоли. Послеоперационная терапия проводится для снижения рисков рецидива и уничтожения остаточных злокачественных клеток. При неоперабельном раке пищевода лечение позволяет снизить темпы роста злокачественной ткани и продлить жизнь больного.
- Химиотерапия. Современные методы сочетания цитостатических препаратов с лучевой терапией позволяют добиваться существенного уменьшения новообразований и снижения рисков метастазирования.
Статистика
Это одно из самых агрессивных злокачественных заболеваний. Рак пищевода занимает 8-е место по смертности во всем мире. В соответствии с данными Международного агентства по изучению рака, в 2018 году заболеваемость – 7,49 случая на 100 000 человек в год, а смертность – 6,62. Расчеты же Росстата Минздрава России говорят, что заболеваемость составляет 5,6 случая на 100 000 человек. Среди мужчин – 9,43 на 100 000, среди женщин – 2,29 на 100 000. Наиболее часто заболевание диагностируется в так называемом «азиатском поясе», то есть от северной части Ирана, через Среднюю Азию и до центральных регионов Японии и Китая, также захватывая Сибирь. Во много это объясняется особенностями рациона людей, проживающих в этих районах.
Чаще всего (до 80% случаев) новообразование находится в нижне- и среднегрудном отделах пищевода. С частотой 10-15% случаев диагностируется рак шейного отдела пищевода.
Реабилитация
В первые несколько суток после операции больному, как правило, назначают внутривенное питание, либо вводятся в желудок питательные смеси через тонкий зонд. Проводится плановое обезболивание, чтобы облегчить процесс восстановления. Важным элементом клинических рекомендаций после рака пищевода является лечебная и дыхательная гимнастика, которая вначале выполняется в постели, а затем в сидячем и вертикальном положении. Кровать с приподнятым изголовьем препятствует развитию рефлюкса. По мере выздоровления пациенту разрешают обычное питание с соблюдением специальной диеты.
Последствия терапии
Хирургическое удаление опухоли сопряжено с обычными послеоперационными рисками, а также возможностью инфицирования окружающих тканей из-за утечки содержимого пищеварительного тракта в области шва. Поэтому после эзофагэктомии вам может быть рекомендовано питание через зонд для предупреждения инфекции и лучшего заживления.
Побочные эффекты лучевой терапии возникают редко и обычно проявляются преходящим покраснением кожи, болезненным или затрудненным глотанием.
Последствия химиотерапии определяются особенностями действия и дозами получаемых химиопрепаратов.
Диагностика и лечение рака пищевода в Москве
При появлении признаков рака пищевода обратитесь в клинику «Медицина» и пройдите диагностику на современном высокоинформативном медицинском оборудовании. Консультации и последующее лечение ведут онкологи и гастроэнтерологи высшей категории с многолетним опытом лечения болезней пищевода, в том числе онкопатологий. Лаборатория клиники выполняет все виды анализов, необходимость в которых возникает в процессе лечения. В стационарном отделении созданы все условия для комфортного пребывания во время лечебного и реабилитационного периода.
Классификация
Для правильной оценки распространенности процесса, выбора метода лечения и достоверной оценки отдаленных результатов лечения пользуются классификацией рака пищевода по стадиям.
- I стадия — небольшая опухоль, поражающая слизистую оболочку и подслизистую основу стенки пищевода, без прорастания его мышечной оболочки. Сужения просвета пищевода нет. Метастазов нет.
- II стадия — опухоль поражает и мышечную оболочку пищевода, но не выходит за пределы стенки органа. Имеется сужение просвета пищевода. Обнаруживаются единичные метастазы в регионарных лимфатических узлах.
- III стадия — опухоль прорастает все слои стенки пищевода, переходи околопищеводную клетчатку или серозную оболочку. Прорастания в соседние органы нет. Сужение пищевода. Множественные метастазы в регионарных лимфатических узлах.
- IV стадия — опухоль прорастает все слои стенки пищевода, околопищеводную клетчатку, распространяется на прилежащие органы. Может иметься пищеводно-трахеальный или пищеводно-бронхиальный свищ, множественные метастазы в регионарные и отдаленные лимфатические узлы (классификация принята Министерством здравоохранения СССР в1956г.).
Вопросы и ответы
Сколько живут с раком пищевода?
При отсутствии медицинской помощи срок жизни больного составляет не более 5-9 месяцев с момента обнаружения опухоли. Даже в самых запущенных случаях продолжительность жизни в результате грамотного лечения увеличивается до нескольких лет, а при раннем выявлении болезни шансы на полное излечение составляют от 85 до 100%.
Как выглядит рак пищевода?
При раке пищевода явные изменения внешности больного отсутствуют даже на поздней стадии. Самостоятельно определить это заболевание невозможно, так как требуются специальные лабораторные анализы и диагностические исследования. При появлении подозрений на наличие рака необходимо как можно скорее обратиться к онкологу для осмотра и проведения квалифицированной диагностики.
Лечится ли рак пищевода?
Чем раньше обнаружена опухоль, тем выше шансы на полное излечение, поэтому при малейших недомоганиях следует посещать гастроэнтеролога или онколога. Это особенно важно для людей, входящих в группу риска. Чтобы не допустить перехода заболевания в неоперабельную стадию, следует ежегодно проходить скрининговое обследование.
Внимание! Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи). Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Наблюдение
Активное наблюдение показано больным для раннего выявления рецидива в пищеводе с целью выполнения хирургического вмешательства либо рецидива в средостении с целью проведения химиолучевой терапии. Объем обследования зависит от стадии болезни и предшествующего лечения:
Стадия I (после эндоскопических резекций слизистого/подслизистого слоя) и стадии II–III (после химиолучевой терапии, имеется перспектива для эзофагэктомии в случае рецидива):
- ЭГДС – каждые 3–4 мес. в течение первых двух лет, каждые 6 мес. – в течение третьего года, далее ежегодно до общей продолжительности наблюдения 5 лет.
- КТ органов грудной клетки и органов брюшной полости – каждые 6 мес. в течение первых 2 лет, далее – ежегодно до общей продолжительности наблюдения 5 лет;
Стадия I–III (после хирургического лечения):
- КТ органов грудной клетки и органов брюшной полости – каждые 6 мес. в течение первых 2 лет, далее – ежегодно до общей продолжительности 5 лет.
Другие методы обследований у остальных категорий пациентов рекомендуется выполнять при наличии клинических показаний. Выполнение ПЭТ/КТ и определение маркеров в сыворотке крови для наблюдения за пациентами не рекомендуется.
Причины развития опухоли
Доказана связь злокачественных процессов в слизистой оболочке пищевода с постоянным раздражающим действием горячей пищи или токсичных продуктов, к примеру, жевательных наркотиков — наса или бетеля. На пищеводном здоровье отражаются курение и алкоголь, под их влиянием поддерживается хроническое воспаление слизистой с усиленной пролиферацией и развитием дисплазии.
Высока вероятность злокачественного новообразования при частой сегодня ГЭРБ из-за грыжи пищеводного отверстия диафрагмы. симптом которой — заброс содержимого желудка в пищевод. Недостаточность замыкания пищеводно-желудочного мышечного жома приводит к постоянному забросу едкого из-за соляной кислоты желудочного содержимого и хроническому воспалению — эзофагиту с переходом через стадию дисплазии в рак.
Вероятность рака возрастает в 30 раз при смещении слизистой желудка в нижний пищеводный отдел, что именуется пищеводом Барретта и считается предраковым процессом.