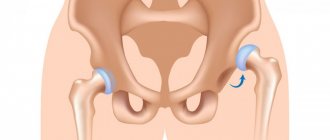
Тазобедренный сустав самый большой и мощный сустав в человеческом теле, отвечающий за такие функции, как движения бедрами, подъем и опускание, сгибание и разгибание ног, а также принимающий участие в наклонах корпуса. Вывих бедренной кости в тазобедренном суставе – это травма, при которой происходит смещение головки бедренной кости за пределы вертлужной впадины. Данные вывихи составляют не более 5% от числа всехвывихов. Вывихи можно разделить на 2 типа: передние и задние вывихи. Передние вывихи встречаются крайне редко и представляют собой смещение головки бедренной кости вниз с разрывом капсулы сустава. Задний вывих случается чаще, в результате него головка тазобедренного сустава выскакивает назад.
В случаях, когда тазобедренный сустав утрачивает свои функции (стирается гладкий хрящ, который обеспечивает легкоескольжение головки бедра в вертлужной впадине) и любые движения вызывают нестерпимую боль, пациентам проводят операцию эндопротезирования. Эндопротез – это искусственный заменитель какого-либо органа человека (выполняющий его функцию), который располагается внутри тела человека. Эндопротезирование тазобедренного сустава – это операция по замене пораженных компонентов сустава на эндопротез, который обладает анатомической формой здорового сустава и дает возможность осуществлять полный объём движений. Вывихи поле такой операции происходят весьма редко, но случаются, и в основном это вывихи головки эндопротеза.
Признаки вывиха.
Симптомы вывихов здорового сустава и эндопротеза одинаковы.
- Острая боль в районе бедра
- Встать на травмированную ногу невыносимо
- Невозможность совершать движения в тазобедренном суставе.
- Явная деформация тазобедренного сустава (в зависимости от вида вывиха)
- Вынужденное положение ноги (в зависимости от вида вывиха)
- Усиление боли при попытке каких-либо движений травмированной ногой
- Отечность и кровоизлияние в области ягодицы, паха и бедренной кости
Подвывих тазобедренного сустава у взрослых: лечение в Москве
Лечение подвывиха и вывиха в Москве можно пройти в ортопедических и травматологических отделениях клиник и больниц, а также в Юсуповской больнице и в других медицинских учреждениях. В Юсуповской больнице пациенты проходят реабилитацию после эндопротезирования. Больница оснащена высокотехнологичным оборудованием, которое применяют при лечении опорно-двигательного аппарата. В состав больницы входит круглосуточный стационар, реабилитационное отделение.
Ортопедическая реабилитация помогает исправить деформации, предшествующие хирургической операции, помогает восстановить функциональность пораженного тазобедренного сустава после операции, предотвратить развитие осложнений, рецидива заболевания. В больнице можно пройти диагностическое обследование с помощью МРТ, КТ. Записаться на консультацию к врачу можно по телефону Юсуповской больницы.
Лечение.
Лечение должно проводиться в отделении травматологии квалифицированными специалистами.
- Вывих бедренной кости без каких-либо осложнений вправляют под общим наркозом закрытым способом (с помощью различных методик вправления).
- Оперативное лечение показано в случаях, когда к вывиху добавляются переломы шейки или кости бедра. (Если при вывихе бедра повреждается хрящ (что может привести в отдаленном периоде к коксартрозу), возникает необходимость в эндопротезировании тазобедренного сустава).
- Наложение гипсовой лонгеты или скелетного вытяжения на 3-4 недели.
- После этого в течение 10 недель пациенту рекомендуют ходить на костылях и назначают реабилитационные процедуры.
Механизм возникновения
В основном эту травму получают водители и пассажиры легковых автомобилей и мотоциклов, не использующие ремни безопасности. Типичным механизмом травмы является сильный удар коленом согнутой ноги о приборную доску автомобиля при столкновении с препятствием.. В связи с этим, возникают сопутствующие повреждения, обусловленные ударом колена о приборную доску: ушиб дистального отдела бедра, перелом надколенника, при разогнутом колене – переломы в голеностопном суставе.
Вторая, реже встречающаяся причина, падение с высоты наблюдается у пожилых пациентов. Из, более чем, сотни больных, наблюдавшихся автором, несколько человек получили вывихи при падении с высоты, один – при переезде его автомобилем. Также один получил эту травму при падении с лошади на ипподроме, между тем, как в исторической литературе ранее это был основной механизм повреждения. Все остальные были водители и пассажиры, сидящие на переднем сиденье легковых автомобилей.
Вид вывиха зависит от степени сгибания бедра, наличия приведения или отведения, наружной или внутренней ротации в момент травмы.
Так, задний вывих обычно происходит при сгибании не менее 45°, приведении и внутренней ротация бедра. При каждом виде вывиха головка бедра и вся нижняя конечность занимает определенное положение. При всех видах вывихов выявляется сгибание бедра, однако, для каждого вида его степень различна. Кроме того, для задних вывихов характерны приведение и внутренняя ротация. При подвздошных вывихах приведение и внутренняя ротация выражены слабее, чем при седалищных. При задних вывихах определяется большая округлость ягодичной области.
Для возникновения переднего вывиха также необходимо сгибание, но в сочетание с отведением и наружной ротацией.
Изолированные вывихи встречаются лишь в 10-20% от всех вывихов. Но даже среди них в результате исследования изолированных вывихов бедра с помощью компьютерной томографии установлено, что в действительности в 13% случаев они сопровождаются переломом переднего отдела головки бедренной кости, сочетающимся с переломом заднего края вертлужной впадины.
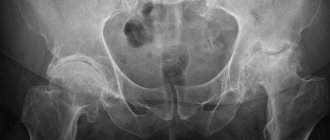
Для диагностики вывихов бедра и переломов вертлужной впадины оптимально использование компьютерной томографии, трехмерная компьютерная реконструкция поврежденного сустава. Компьютерная томограмма дает много дополнительной информации относительно, например, вколоченных переломов стенки вертлужной впадины, о наличии костных фрагментов в суставе, степени их раздробления, нераспознанного вывиха, и патологии крестцово-подвздошной области. Основные преимущества КТ включают возможность воссоздания кольцевой формы таза, позволяя визуализировать полную картину.
Краевые переломы составляют 40% от всех переломов вертлужной впадины. Несмотря на то, что переломы задней стенки вертлужной впадины многие авторы относят к простым переломам, нераспознанные или обнаруженные поздно они становятся причиной быстрого прогрессирования анатомических, сосудистых, трофических расстройств во всех структурах и тканях тазобедренного сустава, что часто приводит к тяжелой инвалидизации.
Как избежать вывихов: список правил профилактики
Искусственный аналог ТБС способен качественно прослужить 15-30 лет, но исключительно при условии добросовестного соблюдения пожизненных требований. Нужно ясно понимать, что вывихи зачастую происходят по вине самого пациента, который нарушил принципы правильного образа жизни и двигательной активности. Итак, для профилактики послеоперационного последствия, в том числе и его рецидива, необходимо:
- регулярно делать контрольные снимки прооперированного отдела (в первый раз их делают через 3 месяца, дальше спустя 6 и 12 месяцев после операции, затем ежегодно 1 раз);
- ежедневно заниматься ЛФК – 1-2 раза в сутки;
- избегать прыжков, перекрещивания ног, сидения на корточках, любых резких маневров корпусом, перегрузки отдела, скручивания в зоне тазового пояса;
- сидеть на нормальных по высоте стульях с ровной задней опорой, позвоночник в момент сидения держать прямо;
- предпринимать все меры предосторожности для недопущения травмоопасных ситуаций;
- носить удобную обувь с ортопедической подошвой, отказаться от туфлей на каблуках и с завышенной платформой;
- питаться сбалансировано, следить за своим весом (если масса тела выше нормы, обратитесь к диетологу за помощью в похудении);
- не поднимать тяжести и не допускать работ, связанных с тяжелым физическим трудом;
- при возникновении опорного и двигательного дискомфорта, болезненности, отечности в области эндопротеза срочно обращаться к доктору;
- если проблема вас не миновала, полноценно восстанавливаться после выполненного вправления головки сустава в условиях медицинского учреждения.
Внимание! Для предупреждения вывихов врачами рекомендуется специальный комплекс упражнений, нацеленный на эффективную проработку, повышение выносливости бедренных и ягодичных мышц. Заниматься укреплением этих групп мышц предельно важно, ведь именно они являются главными регулировщиками движения и стабилизаторами сустава-имплантата.
Особенности послеоперационного периода
Протезирование, технически выполненное на «5+», еще не является 100-процентным залогом благополучного функционирования имплантата в дальнейшем. После правильной установки имплантата обязательно должна быть проведена отменная реабилитация, только так риски последствия можно предельно минимизировать. С первых суток приступают к планомерной физической реабилитации, направленной на:
- повышение мышечного тонуса при помощи лечебной гимнастики;
- ранний перевод пациента из положения лежа в положение стоя;
- отработку правильной ходьбы на костылях, а позже без поддержки;
- обучение технике присаживания, принятия позиции сидя;
- исправление выработанных в дооперационном периоде приспособительных стереотипов — порочной осанки, неправильной манеры ходить, сидеть и пр.;
- ускорение регенерации операционной раны и стимуляцию интеграции протеза с костью за счет процедур физиотерапии;
- донесение пациенту в полном объеме информации об обязательной необходимости ограничения определенных элементов двигательной активности в целях профилактики осложнения.
Переход с костылей на трость, увеличение нагрузки на прооперированную ногу и другие немаловажные моменты осуществляются согласно динамике восстановления, самочувствию, возрастным и весовым критериям пациента. Костыли ориентировочно используют 2,5-3 месяца, затем ходят с опорой на трость. Вообще без поддержки передвигаться, как правило, разрешается по истечении 4-6 месяцев после операции. Никаких самоназначений! Человек должен четко придерживаться рекомендованной физинструктором и хирургом поэтапной схемы восстановления.
Содержание
- 1 Признаки и симптомы 1.1 Задний вывих
- 1.2 Передний вывих
- 4.1 Классификация 4.1.1 Задний вывих
- 5.1 Несложный
- 6.1 Упражнения
Растяжение связок ТБС
Чрезмерное физическое воздействие на соединительные ткани ТБС – основная причина растяжения. Большая нагрузка на связки тазобедренного сустава возникает при резких прыжках, сгибании или разгибании. Люди, которые ведут малоподвижный образ жизни, чаще всего подвержены таким травмам, ведь связки теряют свою эластичность.
В зоне риска находятся дети, пациенты в пожилом возрасте, а также люди, страдающие ожирением, сахарным диабетом и гипертонией. Определенную роль может сыграть искривление осанки, а также вредные привычки.
Причинами растяжения связок ТБС можно также считать:
- спортивные или бытовые травмы;
- длительную ходьбу по неровной поверхности;
- проведение тренировки без подготовки;
- неправильно выполняемые физические упражнения;
- деформацию бедра и голени;
- неправильную постановку стопы при движении.
Предупредить повреждение связок значительно легче, чем потом лечить его последствия, поэтому необходимо остерегаться ситуаций, которые могут привести к травматизации. Но, если уберечься не получилось, то действовать нужно очень быстро, чтобы не допустить осложнений.
Основные причины, симптомы и диагностика болезней ТБС
Патологические состояния в тазобедренном состоянии чаще всего развиваются на фоне:
- механических повреждений элементов сустава;
- склонности к заболеваниям суставной ткани тазобедренной области на генетическом уровне;
- функциональных нарушений вследствие инфицирования;
- системных заболеваний в соединительной ткани;
- повреждения целостности сустава из-за дегенеративно-дистрофических преобразований.
Для любых заболеваний тазобедренного сустава характерно появление общих признаков:
- беспокоит боль по внутренней либо наружной бедренной поверхности и в области паха острого, ноющего или тянущего характера;
- нарушается двигательная активность, движения становятся ограниченными;
- кожные покровы воспаляются, местная температура повышается до субфебрильных показателей.
Для правильного определения заболевания ТБС требуется провести качественное биохимическое исследование. Кроме того, чтобы точно установить диагноз, показаны инструментальные методы диагностики:
- КТ и МРТ;
- Рентгенография;
- УЗИ;
- Сцинтиграфия.
Рассмотрим самые распространенные клинические заболевания ТБС.
Дисплазия тазобедренного сустава
Данное клиническое заболевание является врожденным нарушением либо неполноценностью суставной ткани, из-за которого повышается риск получить подвывих или вывих головки костей бедра. Максимальное число случаев неполноценного развития ТБС наблюдается в тех областях, где устойчива социально-экономическая политика.
На территории скандинавских стран врожденная аномалия составляет 4%, на территории Германии – 2%, а в США – 1-1,5%.
На территории РФ и стран постсоветского пространства врождённую дисплазию диагностируют у 50-250 новорождённых из 1000 (примерно 5%). По мнению медицинских экспертов, это связано с неблагоприятной экологической обстановкой в государствах, ранее входящих в состав Советского Союза.
По большей части врождённое заболевание выявляют у младенцев женского пола (в 80% случаев), а также в семьях, где один или оба родителя страдают от «врождённой дисплазии».
Данная врожденная ортопедическая аномалия способна развиться вследствие:
- тазового предлежания будущего малыша;
- медицинской коррекции беременности, которая осложнена токсикозом;
- крупного плода.
Дисплазия у ребёнка может развиться, если его слишком туго пеленают, чтобы выпрямить его ножки.
Японцы с 1975 года отказались туго пеленать новорожденных. Это позволило уменьшить количество вывихов бедренного сустава у младенцев.
Дисплазия у младенцев проявляется такими клиническими признаками:
- ассиметричными кожными складками на ножках;
- выраженным укорачиванием бедра;
- ограничениями при отведении и приведении сустава тазобедренной области.
Характерный признак, благодаря которому можно заподозрить наличие врожденной дисплазии у новорожденного, это симптом Маркса-Ортолани. Если вы отводите бедренный сустав в направлении поверхности, где лежит малыш, можно услышать типичный звук щелчка в районе сустава. Это говорит о том, что бедренная головка соскальзывает в район вертлужной впадины.
Единственная эффективная терапия – использовать корригирующий ортопедический ортез, благодаря которому ноги малыша могут долго находиться в согнутом и отведенном положении под необходимым углом. Со временем новорожденному показано проведение массажа, выполнение лечебной гимнастики с постоянным наблюдением у ортопеда. Если вовремя приступить к лечению, ребёнка чаще всего удается вылечить.
Артрит тазобедренного сустава
Артритом (кокситом) называют заболевание, для которого свойственно развитие воспалительного процесса в тканях ТБС. Болезнь протекает в острой (первичные проявления), затяжной (2-12 месяцев) либо хронической форме, которая продолжается больше года.
Артрическое повреждение системы тканей в тазобедренном суставе подразделяется на группы. Оно бывает:
- инфекционным (септический коксит) – воспаление, формирующееся на фоне поражения синовиальной жидкости агентом грибковой, паразитической, инфекционно-аллергической либо вирусной природы;
- реактивным артритом – иммунно-воспалительная патология, проявляющаяся в процессе или в качестве осложнения инфицирования суставной ткани;
- ревматоидным артритом – является аутоиммунным заболеванием, обусловленным формированием и распространением в полости синовиальной капсулы грануляционных тканей. Из-за этого разрушается суставной хрящ и субхондральный отдел кости;
- псориатическим артритом – редкое аутоиммунное заболевание ТБС, проявляющееся вследствие повреждения ткани сустава псориазом.
Симптомы, признаки и лечение тазобедренного коксита
Причины возникновения, симптоматика и терапевтические мероприятия при артрите ТБС зависят от природы заболевания.
Развитие септического (инфекционного) артрита наблюдается в качестве осложнения на фоне тяжёлого инфицирования, которое проникает в суставные ткани с кровотоком. Подобная форма патологии сопровождается суставной болью, ограничением двигательной активности в суставе, покраснением и отечностью в проблемной области, гипертермией в пределах 39-40 градусов.
В терапевтических целях при инфекционном коксите назначают противовоспалительные средства для внутримышечного, внутривенного и внутрисуставного введения, а также антисептические и жаропонижающие препараты. В некоторых случаях требуется операционное лечение тазобедренных суставов, которое можно пройти в Москве в специализированных центрах. Несвоевременное обращение к специалистам чревато негативными последствиями, иногда данное заболевание становится причиной смерти больного.
Причиной формирования реактивного артрита является кишечная либо урогенитальная инфекция. Также патологию могут спровоцировать уреаплазмы, стрептококки и другие микроорганизмы. Подобная форма коксита характеризуется появлением:
- болезненных ощущений в области тазобедренного сустава;
- повышением температуры;
- гиперемией и отёчностью мягкой ткани в поврежденной области;
- болью во время ходьбы либо иных действий.
Какие именно медикаменты будут назначены в терапевтических целях при реактивном коксите, обусловлено разновидностью возбудителя. Болезнь с легкостью поддаётся терапии, пациент полностью выздоравливает после полугодовалой медикаментозной терапии. Ткань сустава в этом случае не разрушается.
Достоверную причину развития ревматоидной формы артрита ещё не определили. По мнению врачей, это связано с иммуногенетическими нарушениями в организме. Эта разновидность заболевания сопровождается скованностью и болевыми ощущениями в суставе в утренние часы, гипертермией до субфебрильных показателей (37-38 градусов). При ревматоидном артрите показаны фармакологические средства противоревматической, противовоспалительной и гормональной группы в виде курсового лечения. Окончательно вылечить коксит ревматоидной формы не получится, но регулярный прием медикаментов способствует снятию основных болевых синдромов патологии.
Псориатическая форма коксита является довольно редким заболеванием, она развивается на фоне кожной патологии – псориаза. При данном заболевании мягкие ткани покрываются сухими красными бляшками, образуется припухлость, повышается температура, ломит в суставах. В терапевтических целях назначают нестероидные противовоспалительные препараты. Исход болезни обусловлен тяжестью состояния.
Артроз (коксартроз)
Болезненные ощущения в районе тазобедренного сустава нередко являются признаком артроза ТБС. Это воспалительное заболевание хронического течения, на фоне которого наблюдаются дистрофические разрушения в суставной ткани ТБС.
Из-за нехватки смазочной жидкости повышается трение между костями. Это приводит к формированию наростов на головке сустава, из-за чего затрудняется функциональная активность суставной ткани.
Если не начать вовремя лечить коксартроз ТБС, пациент непременно утратит способность двигаться.