Симптомы заболеваний двенадцатиперстной кишки
Патологии отделов тонкого кишечника обычно проявляются следующим образом:
- Боли в эпигастральной области, которые возникают чаще через несколько часов после еды, ночью.
- Тошнота.
- Отсутствие аппетита.
- Тяжесть после еды
- Белый налет на языке.
Также заболевания дуодена могут сопровождаться симптомами, которые характерны для поражений поджелудочной железы, желчного пузыря и других органов. Это свидетельствует о значительном распространении патологического процесса.
Стадии
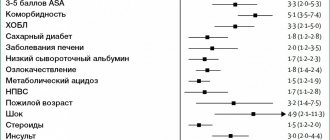
Онкологами выделяется 4 стадии рака данной локализации. Они различаются по размерам опухолевого очага и распространению на соседние ткани
:
- Первая стадия – опухоль небольшого размера, с четко определенными контурами, расположена в области слизистого слоя с небольшим врастанием в подслизистый. Метастазов нет.
- Вторая стадия – распространение опухоли на мышечный слой, но без перехода на соседние ткани. Возможны одиночные метастазы в регионарные лимфоузлы.
- Третья стадия – значительное увеличение опухоли с выходом ее за пределы кишки. Возникает прорастание в окружающие ткани, возникают метастазы.
- Четвертая стадия – опухоль имеет большой размер, формируются метастазы в отдаленных органах, поражены лимфоузлы.
По классификации TNM
оценивается тяжесть ракового поражения двенадцатиперстной кишки на основании трех критериев.
Т – это первичная опухоль может иметь 4 степени:
- Т1 – опухолевый очаг растет на слизистой оболочке, прорастая внутреннюю часть кишки;
- Т2 – поражение переходит на мышечный слой кишки;
- Т3 – рак прорастает наружную стенку кишки;
- Т4 – распространение опухоли на окружающие ткани.
Поражение лимфоузлов обозначается следующими стадиями.
- N0 – опухолевых клеток в области лимфоузлов не определено;
- N1 – поражено 1-2 лимфоузла, которые расположены рядом к кишечником;
- N2 – опухолевые клетки выявлены в отдаленных лимфоузлах.
Для определения распространенности опухоли используют классификацию М0 и М1. В нулевой стадии отдаленных метастазов нет, в первой – рак 12-перстной кишки дал отдаленные метастазы.
Диагностика заболеваний двенадцатиперстной кишки
Основные методы, используемые в диагностике дуоденита, следующие:
- Гастродуоденоскопия – наиболее информативный метод, который помогает определить или исключить заболевание. Такая эндоскопическая процедура определяет, есть ли воспалительные процессы на слизистой, развились ли эрозии, язвы двенадцатиперстной кишки, дуодено-гастральный рефлюкс. Исследование проводится на голодный желудок с возможной предварительной седацией пациента.
- Исследование биопсийного материала либо дыхательного уреазного теста помогает определить наличие инфекции хеликобактер.
- Рентгенологические исследования (проводятся реже).
При обращении в клинику для диагностики необходимо помнить о том, что большинство предлагаемых процедур проводится на голодный желудок. Предварительная консультация гастроэнтеролога позволит вам правильно подготовиться к тестам, что значительно увеличит их информативность.
Классификация хронического дуоденита
Классификация хронического дуоденита:
1) хронический дуоденит, преимущественно бульбит, ацидопептического генеза;
2) хронический дуоденит, сочетающийся с атрофическим гастритом или энтеритом;
3) хронический дуоденит, развившийся на фоне дуоденостаза;
4) локальный дуоденит (папиллит, околососочковый дивертикулит).
По эндоскопической картине различают:
1) поверхностный хронический дуоденит;
2) атрофический хронический дуоденит;
3) интерстициальный хронический дуоденит;
4) эрозивно-язвенный хронический дуоденит.
Лечение заболеваний двенадцатиперстной кишки
Лечение органов пищеварения чрезвычайно вариативно. На ранних этапах порой достаточно пересмотреть режим питания, а, возможно, и сесть на строгую диету и отказаться от вредных привычек, таких как:
- курение;
- избыточное употребление кофеина;
- употребление алкоголя;
- злоупотребление острой пищей и синтетическими газированными напитками.
На этом этапе важно исключить стрессовые факторы, которые влияют на психоэмоциональное состояние пациента. Большинство заболеваний успешно излечивается курсами медикаментозной терапии, которые нужно проходить несколько раз в год с регулярной коррекцией препаратов специалистом.
В Клинике профессора Горбакова лечение заболеваний двенадцатиперстной кишки подбирают в зависимости от:
- выявленной патологии;
- жалоб пациента;
- степени нарушений органов пищеварительной системы.
Также наши специалисты дают диетические рекомендации, которые помогают улучшить пищеварение, восстановить регуляцию кислотности, нормализовать функции сфинктеров, избежать таких последствий как развитие заболеваний различных органов. При язве двенадцатиперстной кишки (язвенная болезнь) настоятельно рекомендуется консультация невролога или психолога для исключения влияния стрессовых и психоэмоциональных факторов.
Результаты
Во всех исследованиях определяли две зоны сужения — сокращенные или раскрытые ПС и БДС (рис. 1). Между желудком и луковицей ДПК определяется зона сокращения ПС длиной 0,75 см, которая регулирует эвакуацию химуса из желудка. Контрастное вещество не проникло дистальнее луковицы из-за сокращения БДС. Ширина основания луковицы равна ширине обращенного к ней антрального отдела желудка.
Рис. 1. Прицельная рентгенограмма желудочно-дуоденального перехода.
В 47 (56%) наблюдениях 1-й группы в ДПК не найдено других сфинктеров. В случаях, если отсутствовало тугое заполнение ДПК контрастным веществом, смазанные барием лакуны складок слизистой оболочки создавали перистый рельеф. Ширина разных отделов колебалась от 1,2 до 4 см. Наиболее широкой была зона Б, менее широкой — зона А, и самой узкой — зона В (см. таблицу). При рентгеноскопии бариевая взвесь быстро и без задержки поступала в тощую кишку.
Ширина разных отделов ДПК и длина сфинктеров, см
В 16 наблюдениях определялось сужение во второй части ДПК на расстоянии 2—3 см каудальнее верхушки луковицы, но всегда краниальнее середины второй части, где обычно локализуется СО. В этом месте вместо перистого рисунка определялись 2—3 линии, параллельные стенке кишки. Длина их колебалась от 1 до 3 см (в среднем 2,05±0,09 см) (рис. 2). Во всех случаях это сужение локализовалось в одном и том же месте, т. е. не имело отношения к перистальтическому сокращению.
Рис. 2. Одновременное сокращение сфинктеров Капанджи (1) и Окснера (2).
Второе сужение обнаружено в 20 случаях. Оно находилось в третьей части ДПК в проекции LIII и чаще всего было смещено влево от срединной линии. В 2 случаях оно представляло рентгенонегативное расстояние между содержащими барий участками ДПК (см. рис. 2). У 10 пациентов в этой зоне вместо перистого рисунка видны параллельные складки слизистой оболочки. Длина сужения колебалась от 2 до 4,2 см (в среднем 3,2±0,15 см). В 8 случаях измерить сужение не удалось, так как дифференцировался только проксимальный край сужения, над которым концентрировалось остановленное над сокращенной зоной контрастное вещество.
У 4 из 8 больных 2-й группы после приема закисленной бариевой взвеси зоны сокращения в ДПК регистрировались не всегда и быстро исчезали. Рентгенологическая картина не отличалась от таковой у пациентов 1-й группы. Обращала внимание замедленная эвакуация из ДПК за счет маятникообразного движения бария между сфинктерами. У 4 (50%) больных сокращение в третьей части ДПК оказалось настолько сильным и длительным, что напоминало таковую при СВБА (рис. 3). Однако в процессе исследования зона сокращения исчезала без следа.
Рис. 3. Рентгенограммы гастродуоденальной зоны после приема бария с витамином С. а — сокращение сфинктера Окснера; б — маятникообразное движение контрастного вещества между сфинктерами Капанджи (1) и Окснера (2).
У пациентов 3-й группы ширина ДПК достоверно меньше в зонах, А и Б по сравнению с таковой у больных 1-й группы. Ширина зоны В была одинаковой в обеих группах (см. таблицу). Почти у всех больных 3-й группы дивертикулы располагались в нисходящей и горизонтальной частях ДПК (рис. 4). У одного больного имелись множественные дивертикулы: в том числе в желудке, 5 дивертикулов разных размеров в ДПК и по крайней мере один дивертикул в тощей кишке. В одном случае дивертикул находился в восходящей части ДПК [5].
Рис. 4. Дивертикул в нисходящей части ДПК между сфинктерами Капанджи (1) и Окснера (2).
На 23 прямых рентгенограммах (4-я группа) с контрастированием ДПК мы измерили расстояние между резко прерванной границей расширенной ДПК и уровнем прохождения ВБА, если он был зарегистрирован на КТ, МРТ или срединной линией LIII. Это расстояние колебалось от 2,5 до 4,6 см (в среднем 3,30±0,15 см). В 13 случаях резкое сужение ДПК начиналось справа от правого края позвонка (рис. 5, а, б). В 3 случаях можно было измерить длину всего суженного сегмента ДПК, так как контрастное вещество находилось как краниально, так и каудально от него (см. рис. 5, в, г). С учетом всех методов исследования, по крайней мере, у 29 (83%) из 35 больных с СВБА, описанных в литературе, длина сокращения ДПК в среднем равнялась 3,30±0,15 см и только у 6 (17%) больных длина сужения в ДПК находилась в пределах 1 см.
Рис. 5. Рентгенограммы больных с СВБА. а — резкое сдавливание ДПК возникло справа от правого контура III поясничного позвонка (белая стрелка), черной стрелкой отмечена язвенная деформация луковицы ДПК [6]; б — расстояние между сдавленной стенкой ДПК и средней линией позвоночника, где расположен аортомезентериальный угол, равно 4,6 см (белая стрелка), высота III поясничного позвонка (черная стрелка) равна 2,5 см [7]; в — черной стрелкой обозначено рентгенонегативное расстояние длиной 5 см между контрастированными барием проксимальной расширенной частью и нормальной ширины отводящей кишкой, белая стрелка указывает расположение ВБА [8]; г — рентгенонегативное расстояние между контрастированными сегментами третьей части ДПК, соответствующая узкому сегменту, равно высоте III поясничного позвонка, т. е. 2,5 см [9].
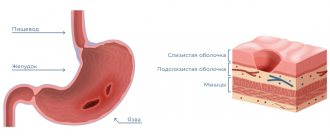
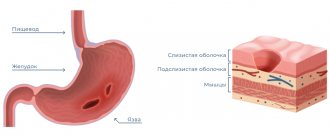
Анатомия
У большинства людей форма разнообразная. Даже у одного и того же человека со временем может меняться форма и расположение органа. Для начала поговорим о строении двенадцатиперстной кишки.
Строение
Орган имеет несколько слоев:
- наружная оболочка;
- мышечный слой с продольными и циркулярными слоями;
- подслизистая оболочка, благодаря которой слизистая может собираться слоями;
- слизистый слой, покрытый ворсинками.
Расположение
Орган имеет четыре основные части:
- Верхняя, или начальная. Располагается примерно на уровне первого поясничного позвонка или даже последнего грудного.
- Нисходящая. Находится справа от поясничного отдела и касается почки.
- Нижняя, или горизонтальная. Идет в направлении справo налево, а затем проходит рядом с позвоночником и изгибается кверху.
- Восходящая. Образует изгиб и находится на уровне второго поясничного позвонка.
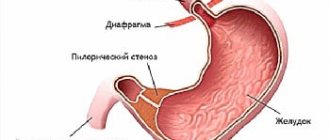
Где находится двенадцатиперстная кишка? Чаще всего она находится на уровне второго или третьего поясничных позвонков. У каждого человека расположения может отличаться и на это влияет большое количество факторов, например, возраст и вес. К примеру, у людей преклонного возраста и худых орган расположен несколько ниже, чем у молодых и упитанных субъектов.
На фото четко видно, где находится двенадцатиперстная кишка у человека
Кишка со всех сторон соприкасается с другими органами брюшной полости:
- печень;
- желчные протоки;
- поджелудочная железа;
- правая почка;
- мочеточник;
- восходящий отдел ободной кишки.
Длина двенадцатиперстной кишки составляет 25-30 см.
Функции
Выделим основные функции двенадцатиперстной кишки:
- выработка ферментов и дуоденального сока, необходимых для нормального пищеварения;
- моторная и эвакуаторная функция, то есть отвечает за перемещение пищевой кашицы;
- секреторная;
- регуляция желчи ферментов поджелудочной железы;
- поддержка связи с желудком. Она отвечает за открытие и закрытие привратника.
- регулировка кислотно-щелочного баланса пищи. Она делает пищевой комок щелочным.
Так как двенадцатиперстная кишка – это начальный отдел всего кишечника, именно здесь активно протекают процессы всасывания питательных веществ, поступающих вместе с пищей и питьем. Здесь начинается этап кишечного пищеварения.
Пищеварение
После того, как пищевой комок попадает начальный отдел толстой кишки, происходит его смешивание с желчью, секретом кишечных стенок, а также жидкостью из протоков поджелудочной железы. Затем кислая среда пищи нейтрализуется желчью, за счет чего обеспечивается защита слизистой оболочки. Кроме того, желчь расщепляет жир и разлаживает его на мелкие эмульсии, что ускоряет процессы пищеварения.
Под воздействием желчного секрета продукты распада жира растворяются и всасываются в стенки кишечника, а также происходит полное всасывание витаминов и аминокислот. Стоит отметить также, что желчь регулирует перистальтику кишечника, стимулируя сокращение его мускулатуры. Благодаря этому пищевой комок быстрее продвигается по просвету кишечника и своевременно эвакуируется из организма.
Немаловажную роль играет и панкреатический сок, с помощью которого переваривается крахмал, а также белки и жиры. Железы двенадцатиперстной кишки образовывают кишечный сок, который по большей части состоит из слизи. Этот секрет способствует лучшему расщеплению белков.
Учитывая все вышесказанное, можно сказать, что двенадцатиперстная кишка играет огромную роль в процессах пищеварения. Она насыщает пищевой комок необходимыми ферментами и обеспечивает дальнейшее переваривание.
ДПК обеспечивает нормальное протекание пищеварительных процессов