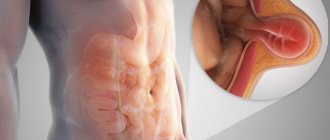
Пищеварительная система организма – это сложно устроенный механизм. Его работа регулируется несколькими сфинктерами. Так называются клапаны, которые отвечают за переход пищи из одного отдела в другой. При нарушении работы одного из них страдают все связанные с ним органы. Обычно патологии большинства сфинктеров почти не заметны внешне, только недостаточность кардии желудка вызывает явно выраженные симптомы. Ведь именно этот клапан перекрывает поступление содержимого желудка в пищевод и предотвращает появление отрыжки, изжоги или рвоты. При отсутствии лечения этой патологии развивается серьезное поражение слизистой пищевода желудочным соком.
Понятие ахалазии кардии, распространенность заболевания
Частота этого заболевания в странах Европы составляет 1 на 100 тысяч человек, в структуре всех заболеваний пищевода на её долю приходится от 2 до 25%.
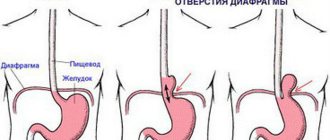
Ахалазия кардии — это неспособность выходного отдела пищевода к расслаблению в результате врожденного отсутствия специфических нервных волокон в межмышечном слое. При ахалазии кардии пищевод становится как бы лишенным иннервации на небольшом участке. На этом фоне формируется его повышенная чувствительность к гастрину и холиномиметикам ( гормонам местной регуляции). За счёт этого, со временем, образуется место стойкого сужения пищевода перед входом в желудок. При этом заболевании пища поступает в желудок не посредством рефлекторного (при глотании), а путём механического раскрытия кардии на фоне гидростатического давления, оказываемого столбом жидкой пищи, скопившейся к этому времени в пищеводе. Первое время мышечная сила верхних отделов пищевода справляется с проталкиванием пищи через этот суженный участок, а затем мышца ослабевает, и пищевод растягивается, принимая S-образную форму.
Классификация ахалазии кардии
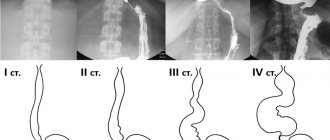
В развитие заболевания выделяют четыре стадии:
- Первая( функциональная) стадия
— происходит временное нарушение прохождения через кардиальный сфинктер пищи за счёт прекращения его расслабления в процессе глотания - Вторая стадия
— сопровождается умеренной дилатацией стенки пищевода - Третья стадия
характеризуется стойким надстенотическим расширением пищевода и наличием стойкого сужения в нижней части пищевода за счёт формирования рубцовых изменений - Четвертая стадия
характеризуется выраженной клинической картиной, которая развивается на фоне S-образного расширения пищевода и осложнений в виде эзофагита, периэзофагита, фиброзного медиастинита, хронического бронхита, хронической пневмонии и ателектазов в легких ( на фоне постоянного ночного заброса содержимого пищевода и аспирации в дыхательные пути пищевых масс)
Народные средства при патологии
При тонусе кардиального сфинктера из рациона полностью исключаются напитки, содержащие кофеин. Однако в качестве их альтернативы выступают травяные настои из лекарственных растений валерианы и зверобоя. Терапия народной медициной актуальна только на начальных стадиях болезни, когда отсутствуют осложнения, или во время ремиссии. Утром натощак, а также перед каждым приемом пищи, рекомендуют выпивать стакан теплой воды.
С целью достижения терапевтического эффекта полезно воспользоваться рекомендациями:
- Сок подорожника способствует нормализации пищеварения.
- Между основными трапезами полезно выпивать настой, приготовленный из корня аира. Для этого 5 граммов сырья заливаются стаканом кипятка.
- Трижды в течение дневного периода выпивают лекарственный настой для желудка, который готовится из перечной мяты, подорожника, зверобоя, ромашки и тысячелистника.
- Высоким терапевтическим эффектом отличаются цветки одуванчика, которые засыпаются сахаром и перетираются с последующим сцеживанием. Полученный сироп разбавляется водой.
Тмин является незаменимым средством для восстановления и поддержания исправного функционирования желудка. Его можно употреблять в качестве отвара или измельчать и добавлять в каши, употребляемые на завтрак.
Симптомы и клиническая картина ахалазии кардии
Первые жалобы больных — это нарушение глотания (дисфагия), ком в горле, далее появляется боль за грудиной, срыгивание пищей, кашель.
Развитие ахалазии кардии проходит достаточно медленно, но при этом степень выраженности основных симптомов заболевания постоянно нарастает.
Дисфагия возникает при употреблении самой разной пищи, причём как жидкой, так и твёрдой, как правило, через несколько секунд от начала осуществления акта глотания. При этом пища задерживается не в горле, а в грудной клетке, поэтому ощущения имеют загрудинную локализацию.
Регургитация
— обратный заброс пищи из ниже- в вышележащие отделы ( в ротовую полость). Усиление заброса отмечается при наклоне туловища вперёд, после обильной еды, а также ночью, когда пациент принимает горизонтальное положение. При этом часто происходит попадание остатков пищи в дыхательные пути с развитием соответствующих осложнений и клинических проявлений.
Одинофагия
— это боль в области грудной клетки связаная в основном со спазмом гладкой мускулатуры пищевода и переполнением его просвета пищевыми массами.
При развитии четвертой стадии появляются застойные симптомы, обусловленные длительным нахождением в пищеводе проглоченной пищи ( возникает неприятный запах изо рта, тошнота, отрыжки тухлым). На этом фоне в связи с образованием большого количества молочной кислоты возникает изжога и воспаление стенок пищевода — эзофагит, который может носить эрозивную и язвенную формы.
Для выявления ахалазии кардии и выбора правильной тактики хирургического лечения, необходимо прислать мне на личный электронный адрес полное описание гастроскопии, рентгена пищевода и желудка с барием, желательно УЗИ органов брюшной полости, необходимо указать возраст и основные жалобы. В редких случаях при несовпадении жалоб, данных рентгена и ФГС, необходимо выполнить манометрию пищевода,. Тогда я смогу дать более точный ответ по вашей ситуации.
Недостаточность привратника желудка
Привратник желудка — это участок его перехода в двенадцатиперстную кишку. Другое название органа — сфинктер (пилорус, клапан). Основная функция привратника — контроль поступления частично переваренной пищи из желудка в тонкий кишечник. В норме мышца постоянно находится в сомкнутом состоянии, время от времени пропуская небольшие порции полупереваренной пищи далее по пищеварительному тракту. При недостаточности привратника желудка этот процесс нарушается, поэтому патология требует комплексного лечения.
Диагностика ахалазии кардии
Пучков К.В., Иванов В.В. и др. Технология дозированного лигирующего электротермического воздействия на этапах лапароскопических операций: монография. — М.: ИД МЕДПРАКТИКА, 2005. — 176 с
Пучков К.В., Баков В.С., Иванов В.В. Симультанные лапароскопические оперативные вмешательства в хирургии и гинекологии: Монография. — М.: ИД МЕДПРАКТИКА, 2005. — 168 с.
Диагностика этого заболевания основывается на данных, полученных в ходе опроса (пациент предъявляет выше перечисленные жалобы), физикального осмотра пациента, а также результатов инструментального исследования.
Основным рентгенологическим признаком ахалазии кардии считается суженный дистальный отдел пищевода, имеющий ровные чёткие контуры, и находящийся над ним расширенный участок пищеварительного канала. При этом суженная часть зачастую располагается эксцентрично и над ней отмечается нависание стенок пищевода — симптом «писчего пера».
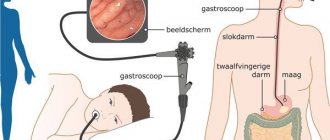
Фиброэндоскопический метод, позволяет визуально оценить состояние терминального отдела пищевода и гастроэзофагеального перехода. В большинстве случаев удаётся провести фиброскоп через суженную часть пищевода, что чаще встречается при функциональном характере изменений, и говорит в пользу ахалазии кардии.
Манометрия пищевода, дает возможность объективно оценить двигательную активность органа и судить о качестве работы верхнего и нижнего пищеводных сфинктеров. Нарушения сократительной способности пищевода и кардиального жома возникают намного раньше развития клинических симптомов заболевания, в связи с этим манометрия становится основным методом ранней диагностики заболевания, когда на Фгс и рентгеноскопии еще нет четких данных за ахалазию кардии.
Лечение ахалазии кардии. Медикаментозная терапия и кардиодилятация.
Необходимо отметить, что фармакотерапия (блокаторы кальциевых каналов, нитраты, миотропные спазмолитики, анестетики) эффективна только при первой стадии, при которой отмечается легкая и редкая преходящая дисфагия.
Общепринятым методом лечения является эндоскопическое бужирование пищевода, направленное на расширение суженного участка, но, к сожалению, это происходит через разрыв тканей, с образованием грубых рубцов в этой зоне, что в дальнейшем только ухудшает ситуацию. Эффект от бужирования пищевода непродолжительный, требуются повторные манипуляции и через 4—5 процедур облегчения не наступает. В этой ситуации предлагается операция — эзофагомиотомия (рассечение части стенки пищевода до подслизистого слоя без вскрытия просвета органа), которая позволяет восстановить нормальное глотание и вернуть пациенту обычный образ жизни.
В то же время эндоскопическая методика дилятации может быть полезной для лечения пациентов старшей возрастной группы и лиц с рецидивом ахалазии кардии, ранее перенесших операцию. То есть тем пациентам, кому по сопутствующим заболеваниям оперативное вмешательство противопоказано или его выполнение технически крайне затруднительно.
Также одним из малоинвазивных методов лечения ахалазии кардии является эндоскопическая интрасфинктерная инъекция ботулотоксина А. Он рассматривается в качестве довольно эффективного альтернативного варианта для лиц, имеющих абсолютные противопоказания к эндоскопической гидро- или пневматической кардиодилятации и хирургическому вмешательству, в особенности если речь идёт о пациентах старшей возрастной группы, о наличии выраженной, тяжёлой сопутствующей патологии сердечно-сосудистой и бронхолёгочной систем. Лечение ботулиническим токсином безопасно, однако следует иметь в виду, что эффекты на нижний эзофагеальный сфинктер зачастую длятся всего лишь 2-3 месяца, в связи с чем может потребоваться дополнительное неоднократное введение данного препарата.
Раннее оперирование дает очень хорошие результаты, так как в суженной зоне отсутствуют рубцы от предшествующей кардиодилатации, и мышечная сила стенки пищевода ещё не истощилась. Но, даже при растянутом пищеводе, возможны хорошие результаты при использовании адекватного лапароскопического метода.
Очень важно!
Особенностью моего подхода к выбору тактики лечения пациентов с ахалазией кардии является более раннее определение показаний к оперативному лечению лапароскопическим методом (через несколько проколов брюшной стенки), не дожидаясь развития осложнений и не тратя время на бесполезные консервативные методы лечения.
Как проявляется недостаточность привратника желудка?
Чем больше просвет в пилорусе, тем сильнее дают о себе знать признаки заболевания:
- боли немного правее и ниже солнечного сплетения;
- после еды начинаются тошнота и позывы к рвоте;
- появление налета на языке (обычно желтого цвета);
- отрыжка с горьким послевкусием;
- тяжесть и дискомфорт в эпигастральной области.
Симптоматика имеет сходство с другими заболеваниями пищеварительной системы. Помимо недостаточности, привратник желудка может быть подвержен спазмам, язвам и эрозиям, появлению полипов и других патологий. По этой причине каждому пациенту требуется пройти обследование и получить консультацию врача-гастроэнтеролога.
Хирургические методы лечения ахалазии кардии
Пучков К.В., Родиченко Д.С. Ручной шов в эндоскопической хирургии: монография. — М.: МЕДПРАКТИКА, 2004. — 140 с.
Из множества хирургических методов, предложенных для лечения ахалазии пищевода в настоящее время в основном выполняются лишь те вмешательства, в основе которых лежит внеслизистая кардиомиотомия. Одним из основных, является метод экстрамукозной кардиопластики, выполняемой по Геллеру (Е. Heller). Суть метода заключается в продольном разрезе мышечной оболочки дистального отдела пищевода по его передней стенки на протяжении восьми-десяти сантиметров. При этом миотомия должна захватывать не только область сужения и кардиальный отдел желудка, но и частично расширенный участок пищевода. При этом края рассечённой мышечной оболочки расходятся в противоположные стороны, в результате в образовавшийся дефект начинает выбухать подлежащая неповреждённая слизистая оболочка.
По данным литературы, хорошие результаты после этого вида хирургического вмешательства наблюдаются до 90% случаев. Недостатки этой методики связаны с оставлением незащищенной на большом протяжении (8-10 см х 1 см) слизистой пищевода. Поэтому в местах рассечения мышечной оболочки пищевода могут образовываться дивертикулы и деформирующие кардию рубцы, вызывающих рецидив болезни.
Летальность после операции по Геллеру в среднем составляет около 1,5% (ряд авторов приводит цифру 4%). Основной причиной летальных исходов обычно являются упущенные из виду повреждения слизистой пищевода, которые приводят к медиастиниту (воспалению клетчатки средостения), плевриту (воспалению плевры) и перитониту (воспалению брюшины). Травма слизистой наблюдается в 6-10% всех операций, поэтому для профилактики тяжёлых осложнений крайне важно проводить очень тщательную ревизию этой зоны. Если хирург обнаруживает повреждение слизистой оболочки, то она должна быть обязательно ушита. Также неудовлетворительные результаты связаны с разрушением кардинального жома и развитием пептического рефлюкс-эзофагита. А из- за возможности смыкания и срастания рассеченых стенок мышечного слоя — рецидив заболевания , дисфагия и нарушение опорожнения пищевода.
Очень важно!
Для снижения летальности и количества послеоперационных осложнений необходимо укрывать хирургический дефект стенки пищевода собственными тканями, что редко выполняется хирургами, в связи с технической сложностью этого этапа операции.
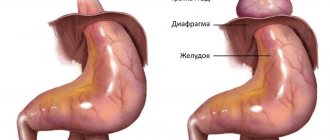
На сегодняшний день существуют самые разные способы прикрытия слизистой оболочки. Для чего может быть использован сальник, передняя стенка желудка, участок диафрагмы. При этом необходимо отметить, что варианты закрытия дефекта мышечной оболочки пищевода какими-либо синтетическими материалами не желательно в связи с развитием пролежня в этом месте.
Очень важно!
Для профилактики развития недостаточности кардиального жома и рефлюкс-эзофагита, максимально, насколько возможно, сохранить естественные анатомические взаимоотношения пищевода, желудка и диафрагмы.
Что такое Helicobacter pylori?
Это бактерия, поражающая пилорический отдел желудка и двенадцатиперстную кишку. Распространённость данной инфекции очень широка, почти 50% населения земли инфицированы бактерией Helicobacter pylori (хеликобактер пилори, хеликобактерная инфекция, хеликобактерез).
О бактериях, способных выживать в агрессивной, кислой среде желудка известно уже более 100 лет, но только в 1970-х годах была выявлена связь этих бактерий и гастрита. Более полное осмысление влияния этих микроорганизмов на заболевание желудочно-кишечного тракта произошло уже в 1980-х годах, когда удалось выделить и культивировать бактерию, названную Campylobacter pyloridis (кампелобактер пилоридис), после изучения и окончательного классифицирования названной Helicobacter pylori (хеликобактер пилори).
Хеликобактер пилори — спиралевидная бактерия длиной 3,5 и шириной 0,5 микрон. В ряде случаев микроорганизм приобретает кокковидную форму.
Лапароскопия в хирургическом лечении ахалазии кардии и ее осложнений
Лапароскопические операции при заболеваниях пищевода и желудка отличаются своей деликатностью и функциональностью. Увеличенное изображение на мониторе позволяет великолепно визуализировать все тончайшие анатомические образования в этой области — блуждающий нерв, желудочные сосуды и фасциальные пространства для бережного оперирования. Лапароскопический доступ позволяет сократить продолжительность вмешательства, укорачивает постоперационный реабилитационный период и облегчает его течение, а также способствует существенному снижению количества осложнений и даёт хороший косметический эффект.
Мы усовершенствовали технику лапароскопической операции при лечении ахалазии кардии, которая позволяет снизить количество рецидивов до 0,2%, а количество осложнений снизить до 1%.
Моя тактика в подходе к хирургическому лечению пациентов с ахалазией кардии заключаются в следующем:
- Более раннее определение показаний к оперативному лечению, не дожидаясь развития осложнений и не тратя время на бесполезные консервативные методы лечения;
- Использование для операции только лапароскопический доступ — лучшая визуализация, меньшая травма, лучше косметический эффект и более быстрое восстановление;
- Выполнение экстрамукозной кардиопластики с обязательным рассечением мышечного и рубцового слоев на расстоянии 8-10 см, что обеспечивает гарантированную ликвидацию стеноза;
- С целью профилактики осложнений со стороны обнаженной слизистой оболочки, выполнение тщательной ревизии этой зоны, при необходимости ушивание и обязательное укрытие ее передней стенкой желудка;
- С целью профилактики рецидива заболевания ( срастание рассечённой мышечной оболочки) — укрытие этой зоны передней стенкой желудка, с обязательным подшиванием ее по всему периметру дефекта слизистой по собственной методике, только синтетическими рассасывающимися нитями на атравматичной игле;
- С целью профилактики недостаточности кардинального жома ( в следствии рассечения мышечного слоя) и развития пептического эзофагита, укрепление этой зоны передней стенкой желудка (фундопликация на 120градусов);
- При выделении пищевода и желудка я использую современный аппарат дозированного элекротермического лигирования тканей «LigaSure» (США), который дает возможность, не повреждая окружающие структуры, «заваривать» сосуды и тонким электродов рассекать мышечную оболочку пищевода, без повреждения слизистой;
- Разработанная мной методика позволяет после операции не оставлять трансгастрального зонда ( что значительно облегчает течение послеоперационного периода), а пациенту питаться жидкой пищей уже на следующие сутки.
Посмотреть видео операций в моемисполнении Вы можете на сайте «Видео операций лучших хирургов мира».
В результате использования нашего метода подавляющее большинство пациентов (97%) отмечают хорошие результаты. При этом положительный эффект подтверждается данными контрольной фиброэзофагогастродуоденоскопии, рентгенологического исследования и эзофагоманометрии. По результатам манометрических измерений у всех, оперированных больных, удаётся добиться снижения базального тонуса пищевода. Кроме того, имеет место заметное улучшение показателей сократительной активности пищевода и увеличение, хотя и незначительное, длины кардии благодаря формированию фундопликационной манжеты. Согласно показателям, полученным в ходе 24-часовой внутрипищеводной рН-метрии патологические гастроэзофагеальные рефлюксы (заброс содержимого желудка в пищевод) после операции по Геллеру, дополненной передней эзофагофундопликацией по Дору в нашей модификации, регистрируются на физиологическом уровне.
Мой опыт насчитывает более 600 операций по поводу ГПОД и рефлюкс-эзофагита и более 100 операций по поводу ахалазии кардии. Он обобщен в трех монографиях: «Грыжи пищеводного отверстия диафрагмы», «Ручной шов в эндоскопической хирургии» и «Технология дозированного лигирующего электротермического воздействия на этапах лапароскопических операций», а также более, чем в 60 научных публикациях в различных профессиональных рецензируемых научных изданиях в России и за рубежом.
После операции на коже живота остаются 3—4 разреза длиной по 5—10 мм. Пациенты с первого дня начинают вставать с постели, пить, а на следующие сутки принимать жидкую теплую пищу. Выписка из стационара проводится на 1 -3 день в зависимости от тяжести заболевания. К работе пациент может приступить через 2 — 3 недели. Строгую диету следует соблюдать в течение полутора-двух месяцев, более мягкую — на протяжении полугода. Далее, как правило, пациент ведет обычный образ жизни — без медикаментов и соблюдения диеты.
По желанию пациентов, в клинике перед операцией можно пройти полное обследование для определения оптимальной тактики лечения и выбора метода оперативного вмешательства.
Помощь лечебной гимнастики
Мышечные структуры желудочной кардии с легкостью поддаются укреплению. Для этого применяются специально разработанные дыхательные упражнения. Особой популярностью пользуется гимнастическая методика Стрельниковой, которая предполагает выполнение тренировок дважды в течение дня: утром и вечером до трапезы, а также по истечении полутора часов после ее окончания, по 1500 вдохов. Как профилактика гимнастика выполняется в утренний или вечерний суточный период. Такие дыхательные упражнения способствуют укреплению тела и оздоровлению внутренних органов за счёт усиленного притока крови.
Вопросы, чаще всего задаваемые пациентами с ахалазией кардии
Каккую анестезию вы используете при лапароскопическом лечении ахалазии кардии?
Если вы хотите более подробно узнать о применяющихся методах обезболивания при хирургическом лечении ахалазии кардии, пожалуйста, ознакомьтесь внимательно с размещенной на сайте информацией.
Необходимо ли как-то готовиться к операции по поводу лапароскопического лечения ахалазии кардии?
Если Вы планируете хирургическое лечение по поводу ахалазии кардии, прошу Вас внимательно изучить раздел предоперационной подготовки.
Можно ли одновременно выполнить лапароскопическую операцию по поводу ахалазии кардии и например, миомы?
Методики малоинвазивной хирургии позволяют проводить две, а иногда три операции одновременно во время одной анестезии силами бригады из нескольких хирургов. Более детально вопрос симультанных операций рассмотрен в специальном разделе сайта. Одновременное выполнение нескольких оперативных вмешательств позволит сократить нагрузку на организм, уменьшить время госпитализации, ускорить восстановление организма по сравнению с выполнением нескольких операций с интервалом в 5-6 недель.
Где я могу прооперироваться у вас по поводу ахалазии кардии?
Первичный консультативный прием всех пациентов я провожу в Москве в Швейцарской университетской клинике. Ознакомиться более подробно с моими основными клиническими базами в Москве и в Швейцарии.