С каждым годом наблюдается все интенсивней рост онкологической патологии. Первое место в структуре онкологических заболевания занимает рак легких. Это связано как с загрязнением окружающей среды, так и с курением, алкоголизмом, генетической предрасположенностью и другими факторами. Статистика смертей от рака легких тоже устрашает. Все связано с тем, что человек долгое время вообще не замечает симптомов, а даже когда замечает – легко находит им более простое объяснение. Затем следует период симптоматического лечения, а только когда совсем тяжко становится – больные обращаются за помощью. К сожалению, дольше половины пациентов при появлении выраженной клинической картины уже имеют многочисленные метастазы.
В зависимости от локализации разделяют центральный и периферический рак легких, а в случае вовлечение в процесс всего легкого, он носит название массивный. Центральный локализуется в крупных бронхах, а периферический рак легких – в бронхах с меньшим диаметром вплоть до альвеол. Но ученые утверждают, что отличия не только в локализации, но и в строении, происхождении, патогенезе, клинике и др. Например, считается, что курение и длительное вдыхание загрязненного воздуха является этиологическим фактором для центрального, а для периферического рака легких свойственно лимфогенное и гематогенное попадание канцерогенов.
Сколько времени живут с периферическим раком легких зависит от многих факторов, в том числе от лечения. Прогноз при периферическом раке достоверно благоприятней при своевременной диагностике и эффективной специфической терапии.
Около семидесяти процентов случаев периферического рака правого легкого, как и локализуется в верхних долях, около двадцати – в нижних, а в средних – меньше десяти. Гистологически же периферический рак чаще всего представлен либо аденокарциномой, либо плоскоклеточным раком.
Именно периферическая форма рака протекает практически бессимптомно. Диагностика на ранних стадия чаще связана с профилактическими медицинскими осмотрами.
Юсуповская больница оснащена всей современной аппаратурой, которая необходима для диагностики рака легких. Комфортабельные палаты, вежливый персонал, врачи высшей квалификации – это все залог успешного лечения.
Формы рассматриваемого заболевания
Опухолевые процессы в легких отличаются многообразием. Периферический рак легких имеет несколько видов. Кортико-плевральный вид является образованием овальной формы, растущим не одним узлом. Это новообразование врастает прямо в грудную клетку, после чего располагается в так называемом субплевральном пространстве. Образующаяся патология относится к плоскоклеточной разновидности рака. По своей структуре опухоль однородна; она имеет бугристую внутреннюю поверхность и плохо различимые контуры. Опухоль способна прорастать как в смежные ребра, так и в тела находящихся рядом грудных позвонков.
Так называемая полостная форма периферического рака легких характеризуется отсутствием симптомов. Ее выявляют на поздних этапах, когда патологические процессы стали необратимыми. Внутри легочных отделов формируются полостные образования, имеющие форму шара, бугристую наружную поверхность и плохо различимые контуры. Рост опухоли приводит к разрастанию образований с параллельным утолщением их стенок.
Эпидемиология
90% всех легочных новообразований приходится на рак легкого. Он является самой злокачественной опухолью у мужчин (35% всех опухолей) и женщин (30%) в возрасте 45-70 лет. За последнее время статистика говорит об увеличении частоты случаев первичного рака легких у лиц женского пола. Болезнь у мужчин возникает в более позднем возрасте, чем у женщин.
По статистике, в США на 100000 населения опухоли фиксируют с частотой 70. И среди больных больше афроамериканцев, чем европеоидов. Что касается стран мира, легочные новообразования чаще всего фиксируют в Польше и Англии. Там на 100 тысяч населения встречается 100 заболеваний. Наиболее минимальная статистика — в Сенегале и Нигерии. Там на 100 тысяч жителей менее одного случая опухолей легких.
Онкология верхней доли левого легкого
У людей с таким видом рака на рентгеновских снимках ясно видны нечеткие контуры, неправильная форма образования и его неоднородная структура. Легочные корни расширены из-за воздействия сосудистых стволов. В большинстве случаев лимфоузлы сохраняют прежние размеры (в случае с онкологией нижней доли ситуация противоположна).
Что касается онкологии верхней доли правого легкого, то она во многом схожа с предыдущей патологией, однако ее диагностируют гораздо чаще. Образование узловой формы происходит в терминальных бронхиолах. Болезнь дает о себе знать после того, как прорастают мягкие легочные ткани. Рентгенографическое обследование позволяет рассмотреть образование, имеющее узловую форму, четкие контуры и бугристую поверхность. Иногда край опухоли содержит небольшое углубление. Наличие такого углубления свидетельствует о том, что внутрь узла вошел крупный сосуд.
Лечение
Пока человека обследуют, назначается симптоматическая терапия. Экстренная лечебно-диагностическая бронхоскопия назначается при сильном кровохарканье или легочном кровотечении. При пневмонии в ателектатической доле легкого назначают антибиотики широкого спектра действия. В ряде случаев врачи назначают лекарственные средства для снятия боли.
Лечение при мелко- и немелкоклеточном раке легкого разное. При периферическом мелкоклеточном раке без регионарных метастазов назначают операцию, далее проводят химио- и лучевую терапию. При центральном мелкоклеточном раке нужна только данная терапия, потому что на момент диагностики он зачастую не подлежит операции по причине количества и места нахождения метастаз. Немелкоклеточный рак лечится только хирургическими методами.
Хирургическое лечение
Доброкачественные опухоли удаляют, потому что точно диагностировать их можно только после удаления. Радикальная терапия рака легкого заключается только в удалении доли легкого или всего его целиком. Опухоль IV стадии считается неоперабельной.
Другие методы лечения и прогноз
Лучевая терапия может применяться как самостоятельный метод. Иногда ее сочетают с хирургическим методом и химиотерапией. Лучевая терапия наиболее эффективна при опухоли Панкоста. Химиотерапия эффективна лишь при сочетании с лучевой терапией при мелкоклеточном раке легкого. Самые результаты получены при лобэктомии у пациентов с периферическими опухолями. Прогноз при раке легкого связан в основном с гистологическим вариантом опухоли и стадией болезни на момент обнаружения.
При бронхоальвеоляром раке 5-летняя выживаемость фиксируется в 30-35% случаев, а при плоскоклеточном раке — 8-16%. Еще меньше — при аденокарциноме и мелкоклеточном раке.
Синдром распада и централизации опухоли
Когда болезнетворное образование достигает больших размеров, ухудшается легочное кровоснабжение, а это ведет к распаду опухоли. Распад осуществляется постепенно с формированием полостей внутри опухолевого узла. Из-за неравномерности происходящего процесса небольшие опухолевые массы остаются на стенках полости. Когда мелкие полости сливаются в одну, начинается этап крупного распада. В конце наступает фаза так называемого центрального распада. Благодаря обследованию можно выявить наличие полостного образования, имеющего толстые стенки; внутри него наблюдается горизонтальный уровень жидкости. Протекание описываемой патологии схоже с течением абсцесса. У человека повышается температура, отхаркивание становится гнойным (иногда в выделяемой слизи присутствует кровь).
В каких бронхах возникают злокачественные опухоли?
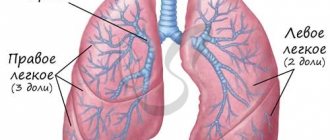
Воздух, который вдыхает человек, проходит через нос, глотку, гортань, трахею. На уровне верхнего края пятого грудного позвонка трахея заканчивается и делится на два главных бронха. Это место называется бифуркацией трахеи. Главные бронхи — это бронхи первого порядка, они делятся на долевые (второго порядка), затем на сегментарные (третьего порядка), субсегментарные (четвертого порядка), дольковые, и, наконец, на терминальные (концевые) бронхиолы.
Все эти ветви вместе составляют бронхиальное дерево. Стенки крупных и мелких бронхов устроены одинаково: изнутри они выстланы слизистой оболочкой, под ней находится каркас — фиброзно-хрящевая оболочка, снаружи — адвентициальная оболочка.
Раком называют злокачественные опухоли, которые происходят из слизистой оболочки. Они могут возникать в любой части легкого, но чаще всего находятся в области ворот — там, где в легкое входит главный бронх. В двух третях случаев рак развивается в бронхах первого, второго и третьего порядка.
Симптоматика описываемого отклонения
На ранних этапах периферического рака легких человек может страдать от одышки, болевых ощущений в груди. Часто присутствует отхаркивание с кровью. Прогрессирование патологии приводит к повышению температуры, обильному выделению мокроты. Через определенное время к основным симптомам добавляются вторичные, которые появляются после прорастания болезнетворного образования в смежные ткани, а также близкорасположенные органы.
Ателектаз – формируется после прорастания образования внутрь бронха. Данное прорастание нарушает пневматизацию ткани легкого.
Синдром неврологических отклонений – прогрессирует при попадании метастаз в мозг. Для синдрома характерны признаки паралича диафрагмального, а также возвратного нерва.
Перифокальное воспаление – формируется в ситуациях, когда вокруг опухолевого узла образуется очаг пневмонии. Симптомы представлены гипертермией, кашлем с выделением мокроты.
Плевральный выпот – отклонение, которое не поддается лечению посредством плевральной пункции. Через определенное время после удаления, патология развивается снова.
Синдром Панкоста – проявляется в виде атрофии мышц верхних конечностей; часто присутствует боль в районе плечевого пояса. Прогрессирует при наличии верхушечной онкологии, поражающей нервы, а также сосуды плечевого пояса.
Так называемый синдром сдавления средостения – дает о себе знать затрудненным глотанием, болевыми ощущениями в районе грудной клетки.
Этиология (причины)
Подавляющая часть случаев рака легких у мужчин и большая часть случаев у женщин возникают вследствие канцерогенного воздействия сигаретного дыма при курении. У активных курильщиков риск заболеть раком легких в 13 раз выше, а при пассивном вдыхании дыма — в полтора раза, чем у тех, кто не курит. Профессиональные факторы также играют роль в развитии опухолей легких, но менее чем в 15% случаев рака у мужчин, и менее чем в 5% случаев у лиц женского пола. Предполагается, что промышленные яды представляют собой канцерогены. Также исследуется роль наследственных факторов при развитии некоторых форма рака легких.
Дифференциальное диагностирование
При точном выявлении рассматриваемой патологии колоссальное значение имеет бронхографическое, а также лучевое обследование. Благодаря таким процедурам можно не просто диагностировать наличие онкологии, но и определить ее форму. Если человек страдает от центрального рака, рентгеновские снимки покажут недостаточную вентиляцию легких, ателектаз ткани легкого, сужение центральных бронхов, аномальные размеры лимфоузлов средостения. Опухоль будет иметь плохо различимые контуры, а также неоднородную структуру. Рентгеновский снимок сможет показать полости распада с плохо различимыми контурами; кроме того, он позволит рассмотреть узел на фоне ткани легкого. Бронхографическое обследование обеспечит рассматривание множественных бронхиальных ампутаций; помимо этого, оно покажет сужение мелких бронхов.
| На главную |
(Новости лучевой диагностики 2001 1-2: 11-15)
Центральный рак легкого.
Дзюбан В. П.
НИИ онкологии и медицинской радиологии им. Н.Н.Александрова, г. Минск.
Рак легкого прочно занимает первое место в структуре заболеваемости и смертности от злокачественных новообразований в большинстве развитых стран мира.
В Республике Беларусь заболеваемость неуклонно увеличивается из года в год, в 1998г. она составила 44 человека на 100.000 населения. Болеет преимущественно мужское население, в структуре его онкозаболеваемости рак легкого составляет 23%. Соотношение заболевших мужчин и женщин в разных возрастных группах от 7:1 до 13:1. Цифры заболеваемости выглядят намного зловеще, когда мы рассматриваем повозрастную заболеваемость. В возрастной группе мужчин 70-75 лет заболеваемость раком легкого достигает 500 человек на 100.000, а общая заболеваемость мужчин в возрасте от 50 до 75 лет составляет 317 человек на 100.000. Это означает, что в указанном возрастном промежутке заболеет раком легкого 8 из 100 мужчин, или каждый двенадцатый. Следует помнить также, что на селе заболеваемость в 1,3-1,4 раза выше, чем в городе.
В структуре онкологической смертности всего населения рак легкого постоянно и прочно удерживает первое место. Из-за того, что лишь 37% больных выявляется в I и II стадии заболевания, очень высокой остается одногодичная летальность от рака легкого, превышающая 60%. Приведенные цифры подчеркивают особую социальную и медицинскую значимость проблемы рака легкого.
Международно признанным синонимом рака легкого является термин «бронхогенный рак», что указывает на источник возникновения опухоли – бронхиальный эпителий, вне зависимости от калибра бронха.
Центральным раком в настоящее время мы называем опухоль, поражающую проксимальные, т.е. центральные отделы бронхиального дерева, включая субсегментарные ветви. Приоритетным методом исследования при центральном раке является бронхоскопия: она позволяет непосредственно визуализировать опухоль, определять проксимальную границу ее распространения и, что самое главное, получать материал для морфологической верификации диагноза. В связи с развитием бронхоскопической техники в последние десятилетия стали доступны осмотру не только сегментарные бронхи, но и их субсегментарные ветви, т.е. бронхи 4-го порядка. Соответственно и дистальная граница центрального рака сместилась: это опухоль, поражающая главные, промежуточный, долевые, сегментарные и субсегментарные бронхи. Опухоль, источником которой является еще более мелкий бронх, при наличии выраженного перибронхиального узла, рассматривается как периферический рак.
Среди всего многообразия гистологических форм рака легкого с точки зрения рентгенолога целесообразно выделить 3 типа:
1) Плоскоклеточный рак
— наиболее типичная в нашей республике гистологическая форма (около 70% всего рака легкого), поражающая главным образом мужчин, – опухоль с умеренными темпами роста, обычными этапами метастазирования в лимфоузлы, с типичной для рака легкого склонностью к отдаленному метастазированию в органы-мишени. Именно о плоскоклеточном раке идет речь, когда мы рассматриваем «классическую» традиционную рентгенодиагностику рака легкого.
2) Аденокарцинома
– внешне «похожая» на плоскоклеточный рак опухоль, имеющая зачастую клинико-биологические особенности, позволяющие называть ее « непредсказуемой» или «коварной» опухолью. Эти особенности следующие: а) Первичная опухоль склонна к инфильтративному, разветвленному росту, в связи с чем быстро распространяется на проксимальные отделы бронхиального дерева, трахею, противоположную сторону. Растущая вдоль легочных сосудов, опухоль быстро достигает перикарда и камер сердца. В случае периферического рака отмечается склонность к быстрой инвазии в плевру и диссеминации по плевре. б) Рано наступающее лимфогенное метастазирование часто сочетается с нормальными размерами или незначительным увеличением пораженных лимфоузлов. Характерно нарушение типичной этапности поражения групп лимфоузлов, иногда встречаются «прыжки» метастазов из одной группы лимфоузлов в другую, минуя промежуточные между ними. в) Для аденокарциномы характерно быстрое развитие отдаленных метастазов, особенно диссеминация в легких и по плевре. При этом могут встречаться типичного вида метастазы, в легких нередко развивается малозаметная картина лимфангоита, а первым симптомом поражения плевры часто становится выпот в плевральной полости.
Таким образом, именно в случаях с аденокарциномой легкого наиболее часто рентгенологами допускаются ошибки в диагностике локорегионарного состояния опухоли. При установлении этой гистологической формы следует быть особенно внимательным, целенаправленно искать минимальные признаки местной распространенности, лимфогенного и отдаленного метастазирования рака.
3). Недифференцированный рак.
Большую часть этой группы составляет мелкоклеточный рак – одна из наиболее злокачественных опухолей организма человека. С точки зрения лучевой диагностики, эта форма рака манифестирует бурно прогрессирующим лимфогенным метастазированием. На фоне массивных конгломератов лимфоузлов трудно обнаружить первичную опухоль, из-за быстрого развития поражения зачастую сужение бронхов и нарушение вентиляции не успевают развиться, в связи с чем возникают трудности при дифференциальной диагностике недифференцированного рака и лимфомы средостения. Эта опухоль также склонна к быстрому отдаленному гематогенному метастазированию в головной мозг, печень, почки, кости, надпочечники.
В алгоритм лучевой диагностики при установлении рака легкого, определении его регионарного распространения, лимфогенного и отдаленного метастазирования, входят следующие методы: 1. Флюорография 2. Рентгенография в 2-х проекциях, рентгеноскопия, рентгеноконтрастное исследование пищевода 3. Цифровые методы рентгенодиагностики, в первую очередь DFR-томография 4. КТ грудной клетки, при необходимости КТ брюшной полости и головного мозга 5. УЗИ органов брюшной полости 6. Дополнительно могут быть использованы ангиография (аортография, венокаваграфия, ангиопульмонография), рентгенография костей, остеосцинтиграфия, перфузионная сцинтиграфия легких, эхокардиоскопия. 7. Обязательными являются бронхоскопия с биопсией и морфологические методы верификации диагноза.
Рентгенологический диагноз центрального рака легкого основывается на обнаружении сочетания трех рентгенологических синдромов: 1. Синдром узлового образования в корне легкого. 2. Синдром нарушения просвета бронхов. 3. Синдром нарушения вентиляции в зоне, дренируемой пораженным бронхом.
Наряду с тремя «классическими» синдромами мы всегда стремимся выявить четвертый – синдром регионарной лимфоаденопатии, характеризующий метастатическое поражение регионарных лимфоузлов. Этот синдром имеет принципиальное значение не только для определения регионарного метастазирования, но и с точки зрения дифференциальной диагностики. В случаях, когда первые три синдрома проявляются недостаточно убедительно, либо два из них не выражены вообще, диагноз не может быть сформулирован определенно. Но при сочетании этих «недостаточных» признаков с регионарным увеличением лимфоузлов диагноз становится почти абсолютным, так как их сочетание при других заболеваниях практически не встречается.
Прежде, чем рассматривать по отдельности каждый синдром, целесообразно напомнить о формах роста центрального рака легкого. Мы придерживаемся частично заимствованной у бронхологов классификации, в основу которой положено соотношение опухоли с бронхиальной стенкой, то есть с хрящевым каркасом бронха.
Опухоль, растущая снаружи от бронха, называется перибронхиальной, растущая внутри — эндобронхиальной. В свою очередь, каждая из этих форм может проявляться узловым или инфильтративным ростом. В случае эндобронхиального рака узловой рост внутри просвета бронха называется экзофитным, а инфильтрация слизистой и подслизистого слоя — эндофитным. Узловой рост опухоли снаружи от бронха так и называется, а перибронхиальная опухолевая инфильтрация получила наименование стелющейся формы роста. Как отдельную форму рассматривают крайнее выражение инфильтративного роста с эндобронхиальным поражением бронхиального дерева на большом протяжении, часто с переходом на трахею и противоположную сторону. Такой вид опухоли получил название разветвленной.
В принципе, чаще всего мы встречаемся со смешанной формой роста центрального рака, когда в разной степени представлены как эндо-, так и перибронхиальный компоненты. В этих случаях всегда преобладает перибронхиальный компонент (в силу большего пространства для своего развития, чем малый эндобронхиальный объем), который формирует первый из рассматриваемых рентгенологических синдромов — тень опухоли в корне легкого.
Основой диагностики узла в корне является сравнение последнего с противоположной стороной — для этого достаточно иметь обзорную рентгенограмму грудной клетки или даже хорошего качества флюорограмму.
Второе, что подтверждает или опровергает идею об узле в корне, — сравнение с предыдущими рентгенограммами или флюорограммами. Подчас лишь беглого взгляда на «старую» и «свежую» флюорограммы достаточно для уверенной постановки диагноза рака легкого. Именно поэтому онкологи с таким упорством настаивают на предоставлении флюорографического архива при направлении пациентов с подозрением на рак легкого. Обычная томография помогает уточнить форму, размер, очертания и структуру опухоли. КТ, кроме того, указывает на соотношение опухоли с легочными сосудами и структурами средостения.
Признаками узла в корне легкого являются потеря структурности и увеличение интенсивности тени корня, расширение его границ кнаружи. Опухолевый узел имеет обычно крупно- или мелкобугристые очертания; как правило, удается выявить участки с лучистым контуром, что особенно характерно для рака. Опухоль располагается локально вокруг пораженных бронхов, необходимо дифференцировать ее от расположенных в непосредственной близости увеличенных лимфоузлов, которые имеют четкие очертания и выпуклые, волнистые контуры, а у опухоли в той или иной степени выражена нечеткость, размытость границ. Однако в большинстве случаев в корне легкого формируется единый конгломерат опухоли и метастатически пораженных увеличенных лимфоузлов, в котором лишь по виду наружных очертаний можно судить, где локализуется первичная опухоль, а где ее метастазы. Необходимо заметить, что опухолевый узел при центральном раке не получает столь четкого рентгенологического отображения, как при периферическом. Это связано с большим количеством теней легочных сосудов в корне, которые вуалируют, скрывают тень самой опухоли. Одновременно, определяя размеры опухоли, следует помнить о вкладе в тенеобразование нормальных анатомических элементов и вычитать их размер из общего размера тени корня. Особенно важно соблюдать этот принцип при анализе КТ-грамм без контрастирования сосудов. Мы подчеркиваем, что без достаточного знания анатомии корня легкого и легочных сосудов не следует пытаться оценивать распространенность рака легкого на основании данных КТ, которая всегда показана при рентгенологически выявленном контакте опухоли с тенью средостения.
Повышенное внимание уделяется анализу структуры опухолевой тени с целью выявления участков распада в ней. Распад опухоли при центральном раке — явление относительно редкое, но потенциально очень опасное для больного в связи с вероятностью развития смертельного профузного легочного кровотечения. Следует рассматривать таких пациентов как нуждающихся в неотложной хирургической помощи, максимально ускорять их обследование и срочно направлять к торакальным хирургам-онкологам. Полости распада в опухолевом узле бывают двух видов: а) расположенные на периферии большого перибронхиального узла б) расположенные центрально, являющиеся как бы продолжением пораженного бронха и дренируемые им. Именно этот вид распада является потенциально наиболее угрожающим в отношении кровотечения.
В заключение заметим, что подвергаются распаду почти исключительно центральные плоскоклеточные раки. К анализу следующего синдрома при центральном раке — изучению просвета бронхов — следует подходить особенно тщательно. Выявление сужения, обрыва бронхов ставит рак легкого на первое место в дифференциальном ряду, так как при других заболеваниях легких подобные изменения являются исключением, а не правилом. Рентгенография обычно не дает представления о состоянии бронхиального дерева, можно скорее догадываться, чем уверенно судить о проходимости бронхов. Применение супервольтных режимов и современных специальных систем “экран — пленка” (к примеру, Insight Thoracic) улучшает визуализацию бронхов, но не заменяет наш традиционный метод продольной томографии. Лишь в случаях полного ателектаза легкого на его фоне пораженный главный бронх виден столь четко, что дополнительных методов к обзорной рентгенограмме не требуется. КТ также позволяет уверенно визуализировать бронхи, однако аксиальная плоскость не является оптимальной для их изучения, а последующая мультипланарная реконструкция приводит к значительному ухудшению разрешения вдоль продольной оси. Выходом служит внедрение многосрезового спирального сканирования, особенностью которого является изотропность изображений (т.е. равное качество во всех плоскостях), однако таких аппаратов на сегодняшний день в республике нет.
В дополнение к традиционной томографии в прямой и боковой проекциях в арсенале у рентгенологов появилась новая методика цифровой томографии. Она позволила выполнять томограммы при вертикальном положении пациента, выбирать произвольные косые проекции томографирования для оптимального совпадения среза с требуемой бронхиальной плоскостью. В НИИ ОМР эта методика стала основной при рентгенологической визуализации бронхов.
Характер изменения просвета бронхов несет важную информацию не только для установления диагноза центрального рака, но и для определения формы его роста.
Может наблюдаться ампутация бронха — полное отсутствие просвета в обычном месте. При этом зачастую бывает выбухание в просвет более крупного бронха из устья ампутированного фрагмента экзофитного компонента опухоли в виде полукруглой, полуовальной дополнительной тени. Чаще всего приходится иметь дело с культей бронха различной формы — то есть обнаруживается частично сохраненный просвет бронха, не имеющий дальнейшего продолжения.
Можно выделить следующие формы культи: полукруглую, прямоугольную, трапециевидную, неправильную, менисковидную.
Все описанные выше изменения просвета бронхов свидетельствуют о наличии экзофитного компонента опухоли, весьма типичны для рака легкого. Серьезной дифференциальной диагностики требует лишь менисковидная форма культи — она более характерна для доброкачественных опухолей бронхов и особых форм рака (мукоэпидермоидного и аденокистозного или цилиндромы), чем для центрального бронхогенного рака. Картину, подобную экзофитному раку, могут создавать инородные тела бронхов с развившимися вокруг грануляциями. Если инородное тело не кальцинировано и в анамнезе нет указаний на возможную аспирацию, только бронхоскопия позволяет поставить правильный диагноз.
О перибронхиальном росте опухоли свидетельствует коническое или циркулярное сужение просвета бронхов. Важно, что при этом сохраняется четкость и ровность стенок бронхов, иногда их контур кажется подчеркнутым. Коническая культя бронха говорит о наличии перибронхиального компонента опухоли, при этом эндобронхиальный компонент не исключается. Сложнее всего диагностировать инфильтративный рост опухоли вдоль стенок бронхов — он проявляется утолщением стенок, повышением интенсивности их тени, что трудно интерпретировать на фоне сложного рисунка сосудов корня. Эндофитный рост сопровождается не только циркулярным или коническим сужением просвета бронхов, но и его деформацией, неравномерностью; стенки представляются мелкобугристыми, местами теряется их четкость. При перибронхиальном стелющемся росте, как уже было отмечено, четкость и ровность стенок, равномерность сужения просвета должны быть документированы, в противном случае характер роста следует считать смешанным.
Нарушение вентиляции является наиболее частым и выраженным синдромом, по своим проявлениям преобладающим над другими признаками центрального рака. Его симптомы изучены наиболее детально, широко освещены в литературе, приоритет ряда научных разработок по этой теме принадлежит советской рентгенологической школе.
Согласно классическим представлениям, нарушение вентиляции в паренхиме, дренируемой обтурированным опухолью бронхом, проходит 3 стадии — гиповентиляции, клапанной эмфиземы и ателектаза.
Наименьшее клиническое и диагностическое значение имеет клапанная эмфизема, развивающаяся при неполной обтурации экзофитной опухолью бронха, эластичность стенок которого частично сохранена. На вдохе воздух попадает в легочную ткань, а на выдохе, при спадении бронха, не может выйти наружу. По нашим наблюдениям, это непродолжительное состояние, быстро сменяющееся ателектазом, выявляется, главным образом, ретроспективно.
Термин “гиповентиляция” все реже используется рентгенологами, он больше подходит для оценки функционального состояния легких (к примеру, при вентиляционной пульмоносцинтиграфии). Ему на смену пришел международно признанный эквивалент “дистелектаз”. Этот термин обозначает изменения в субсегменте или более крупной анатомической единице легкого, включающие в себя триаду признаков: 1) объемное уменьшение 2) снижение пневматизации 3) сгущение сосудистого рисунка
Для дистелектаза характерны с одной стороны — легкая выявляемость на обзорных снимках и неспецифичность — с другой. Это состояние часто сопровождает тяжелые соматические и хирургические заболевания у пациентов, прикованных к постели. При выявлении признаков дистелектаза на этапе первичной диагностики, особенно у контингента риска — курящих мужчин после 40 лет-, рентгенолог обязан исследовать томографически бронх, дренирующий измененную зону легкого, а в случае отсутствия четкого изображения его просвета — рекомендовать бронхоскопию для исключения центрального рака.
Заметим, что дистелектаз не сопровождается воспалительными изменениями в паренхиме. В случае развития последних это состояние именуется обтурационной пневмонией или обструктивным пульмонитом. Рентгенологически, кроме признаков дистелектаза, выявляются перибронховаскулярная инфильтрация в виде нечеткости и расширения сосудистых теней, а также неравномерная инфильтрация легочной паренхимы. На фоне такого затемнения зачастую наблюдаются мелкие или крупные фокусы просветления за счет абсцедирования. Вид обтурационной пневмонии еще менее специфичен, чем дистелектаза, и требует проведения серьезной дифференциальной диагностики, в первую очередь с большой группой неспецифических пневмоний. В последнее время все чаще приходится наблюдать затяжное течение и медленное разрешение сегментарных, полисегментарных пневмоний, в поздней стадии которых формируются фиброзные изменения и развивается объемное уменьшение воспаленного участка. Такого рода пневмонии, особенно протекающие циклически, с рецидивами, требуют обязательной рентгенологической визуализации соответствующего бронха и бронхоскопии. Именно эта группа затяжных, рецидивирующих “пневмоний” является источником запущенных форм рака легкого. Нельзя принимать за достоверные диагностические критерии, позволяющие отказаться от диагноза рака легкого, ни развитие абсцедирования, ни хорошую положительную динамику на фоне антибактериальной терапии.
Ателектаз развивается при полной обтурации бронха опухолью, характеризуется полным рассасыванием воздуха из легочной ткани и резким ее объемным уменьшением. Кроме этих прямых признаков, как и при дистелектазе, большое диагностическое значение имеют вторичные симптомы, в той или иной степени сопутствующие ателектазу. Это, в первую очередь, смещение междолевой плевры и ее вогнутость в сторону объемного уменьшения. Выявляются также смещение корня легкого к ателектазу, средостения — в сторону поражения, подъем купола диафрагмы и сужение межреберий на больной стороне, викарная эмфизема прилежащих участков легкого. Эти признаки также неспецифичны и указывают на объемное уменьшение легкого. В ателектазе также часто развиваются воспалительные и деструктивные изменения. Диагностировать их не всегда удается, лишь в отдельных случаях развиваются полости с газом и уровнями жидкости. Признаком тяжелой, обширной гнойной деструкции в ателектазе является нормальный размер доли или даже ее объемное увеличение — такие случаи требуют неотложной хирургической помощи.
При формировании ателектазов сегментов, долей соблюдаются определенные правила, знание которых облегчает топическую ориентировку и сокращает диагностический поиск. Во-первых, любой ателектазированный участок смещается медиально и обязательно связан с корнем легкого. Во-вторых, тень ателектаза смещается туда, где в норме располагались до этого сегмент или доля. В третьих, все доли и сегменты, граничащие с междолевой плеврой, в определенных проекциях обязательно сохраняют четкость очертаний. Участки же, не соприкасающиеся с плеврой, в любой проекции имеют размытый контур. Кроме медиального направления, доли спадаются следующим образом: справа верхняя — вверх и вперед, средняя — вперед, нижняя — вниз и кзади; слева верхняя — вперед, нижняя — вниз и кзади. Напомним сегменты, граничащие с междолевой плеврой: справа в верхней доле — S2 и S3 , нижней — S6, S7, S8, слева в верхней — S1-2, S4 и S5, нижней — S6 и S8. Оба сегмента средней доли ограничены междолевой плеврой. При формировании ателектазов междолевая плевра часто значительно изменяет свое положение и выявляется в проекциях, перпендикулярных тем, в которых она видна в норме. Например, при ателектазе средней доли горизонтальная междолевая плевра прослеживается только в боковой проекции, при ателектазе S6 с обеих сторон (особенно часто слева) косая междолевая плевра отчетливо видна в прямой проекции.
Сочетание ателектазированных долей и сегментов указывает на пораженный бронх, но не всегда эта зависимость соблюдается в полной мере. При резком стенозировании просвета бронха может не быть признаков нарушения вентиляции ткани легкого. И наоборот, при четко видимом просвете может сформироваться дистелектаз паренхимы. Такой вариант особенно характерен для рака Б1-2 слева, часто имеющего перибронхиальный стелющийся рост и сопровождаемого симптомом “удлинения бронха”.
Некоторые виды ателектазов носят “скрытый” характер и для их выявления требуется внимательность, опыт и соблюдение методик обследования. В первую очередь, это ателектаз нижней доли слева, который “прячется” ретрокардиально и проявляется в прямой проекции лишь дополнительным паракардиальным контуром. Не видна порой в прямой проекции ателектазированная средняя доля, зато не заметить ее на боковом снимке невозможно.
Бывают случаи, когда на фоне ателектаза, дистелектаза или обтурационной пневмонии определяются просветы мелких бронхов на большом протяжении. Выявление такой воздушной бронхограммы может быть причиной роковой диагностической ошибки. Этот симптом считается патогномоничным для воспалительных процессов в легких, особенно популярен при КТ-диагностике. Однако для воспалительных процессов неукоснительно соблюдается следующее правило — воздушная бронхограмма должна быть прослежена на всем протяжении, от главного, долевого бронхов до мелких ветвей. Если есть участки прерывания просвета бронхов, то в первую очередь следует думать о центральном раке.
Полный ателектаз доли, легкого часто не позволяет определить истинные размеры опухолевого узла в корне. В силу их одинаковой плотности даже КТ без контрастирования не поможет в таких случаях, и лишь КТ с болюсным усилением иногда может дать возможность дифференцировать ателектаз от опухоли. На фоне ателектаза не следует пытаться искать очертания опухоли или лимфоузлов, так как истинные контуры в легких формируются не границе двух тканей — воздушной и безвоздушной (то есть мягкотканной плотности).
При поисках увеличенных внутригрудных лимфоузлов важное значение имеет сравнение предыдущих и последующих рентгено- и флюорограмм. При подозрении на наличие лимфоаденопатии в корнях, средостении необходимо прибегнуть к срединной томографии в прямой проекции. Ее информативность в отношении лимфоузлов корней легких особенно велика: важнейшими диагностическими критериями в этом случае являются расширение границ корней, их уплотнение, бесструктурность и выпуклость наружных границ; развернутость, закругление шпор крупных бронхов. Эти признаки часто более убедительны, чем данные КТ без контрастирования сосудов. Напомним об особенностях анатомии правого и левого корней: справа сосуды располагаются снаружи и спереди от бронхов, слева — снаружи и сзади. Соответственно ходу сосудов локализуются и лимфоузлы, поэтому в боковой проекции их следует искать справа — впереди, а слева — сзади от магистральных бронхов.
Применяемая хирургами карта маркировки внутригрудных лимфоузлов по Naruke включает в себя 14 групп, однако практическому рентгенологу общелечебной сети достаточно помнить 5 групп лимфоузлов средостения — справа верхние и нижние паратрахеальные (или трахеобронхиальные), окна аорты слева, бифуркационные и преваскулярные (с обеих сторон), которые проявляются обычно затемнением ретростернального пространства. Увеличение последних относительно редко бывает при метастатическом поражении и требует дифференциальной диагностики со злокачественными лимфомами.
При поисках увеличенных лимфоузлов надо иметь представление об этапах метастазирования рака легкого различных локализаций, несмотря на частые отклонения от приводимых правил.
Рак верхней доли справа: лимфоузлы корня (верхний полюс) — правые нижние паратрахеальные — правые верхние паратрахеальные.
Рак нижней доли справа: лимфоузлы корня (средняя, хвостовая часть) — бифуркационные — правые нижние паратрахеальные — правые верхние паратрахеальные.
При раке средней доли вторым этапом после корня легкого могут быть как бифуркационные, так и нижние паратрахеальные лимфоузлы.
Рак верхней доли слева: лимфоузлы корня слева (верхний полюс) — лимфоузлы окна аорты — правые нижние паратрахеальные — правые верхние паратрахеальные.
Рак нижней доли слева: лимфоузлы всего левого корня — бифуркационные — правые нижние паратрахеальные — правые верхние паратрахеальные.
Таким образом, прослеживается тенденция рака левосторонней локализации метастазировать на правую сторону средостения и общая тенденция при раке любой локализации к метастазированию в правые паратрахеальные лимфоузлы.
Как и лимфоузлы в корнях легких, метастатически пораженные лимфоузлы средостения проявляются гомогенными полукруглыми, полуовальными тенями различного размера с четкими, плавными волнистыми или крупнобугристыми контурами, тень средостения при этом расширена. Ведущее значение в диагностике метастатического поражения лимфоузлов средостения имеет КТ, при которой видны все группы лимфоузлов согласно карте Naruke; определяются размеры, слияние отдельных лимфоузлов в конгломераты, состояние окружающей клетчатки, инвазия метастазов в структуры средостения. Для диагностики бифуркационных метастазов сохраняет свое значение контрастная эзофагография, позволяющая выявить ригидное вдавление различной формы и глубины в подбронхиальном сегменте пищевода на передне-правой, передней или передне-левой (при левостороннем раке) рентгенограмме.
С развитием материально-технической базы лучевой диагностики следует ожидать снижение роли традиционных методов рентгенологических исследований при раке легкого и замену их спиральной компьютерной томографией с болюсным контрастным усилением, как это уже произошло в экономически развитых странах.
Хирургия
• удаление легочной доли (самая распространенная процедура);
• удаление опухоли – данный тип операции обычно делают людям пожилого возраста либо пациентам, имеющим сопутствующее заболевание, которое запрещает проводить обширное полостное оперативное вмешательство (из-за опасности для жизни);
• полное удаление легкого – подобное вмешательство осуществляется при 2-й и 3-й стадии развития рака;
• комбинированная операция – подразумевает удаление опухоли, а также пострадавших соседних органов и тканей.
Постановка диагноза
Своевременно определить тип злокачественной опухоли непросто. Чаще всего образование принимают за развитие пневмонии, туберкулеза, ретенционной кисты и др.
Среди наиболее информативных методов диагностики следует выделить:
- Рентген – основное исследование для идентификации рака легких.
- МРТ, КТ, а также ПЭТ-КТ и ПЭТ-МРТ – методики, которые позволяют визуализировать легочную область и изучить новообразование (тип, размер и т. д.).
- Биопсия – извлечение биоптата из опухоли позволяет при помощи гистологического обследования получить максимально точную информацию и назначить эффективную терапию.
Стадии рака бронхов
Бронхопульмональный рак делят на стадии, в зависимости от того, насколько сильно опухоль распространилась в организме. При этом руководствуются общепринятой классификацией TNM. Буквы в ней обозначают:
- T — размеры первичного очага, степень прорастания в соседние ткани.
- N — поражение регионарных (близлежащих по отношению к первичной опухоли) лимфатических узлов.
- M — наличие отдаленных метастазов.
В зависимости от этих показателей, определяют стадию опухоли, которая обозначается римскими цифрами I–IV.
Методы диагностики
Обычно обследование начинают с рентгенографии грудной клетки. Более подробную информацию о количестве, размерах и расположении опухолевых очагов помогает получить компьютерная томография.
Для подтверждения диагноза проводят биопсию. Она может быть выполнена разными способами:
- С помощью иглы, введенной в опухоль через стенку грудной клетки.
- Во время бронхоскопии – эндоскопического исследования бронхов.
- Во время торакоскопии – эндоскопического исследования плевральной полости (пространства между легкими и стенками грудной клетки, ограниченного тонкой пленкой из соединительной ткани – плеврой).
- Во время торакоцентеза – когда в стенке грудной клетки делают прокол, чтобы удалить скопившуюся жидкость.
- Во время медиастиноскопии – эндоскопического исследования пространства между легкими – средостения.
Проводят цитологическое исследование мокроты. Для того чтобы оценить степень распространения рака и выявить отдаленные метастазы, врач может назначить МРТ, ПЭТ-сканирование, рентгенографию и радиоизотопное исследование костей, УЗИ.
Тактика лечения зависит от стадии рака, общего состояния здоровья и возраста пациента.