Что происходит?
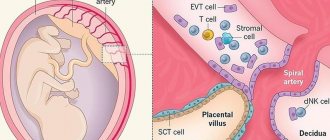
В процессе образования плаценты ворсины хориона «внедряются» в слизистую оболочку матки (эндометрий). Это та самая оболочка, которая отторгается во время менструального кровотечения. Однако бывают случаи, когда ворсины прорастают в мышечный слой, а порой и во всю толщу стенки матки. Возникает плотное прикрепление или приращение плаценты, различающиеся глубиной прорастания ворсин хориона в стенку матки.
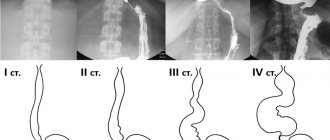
Распознать приращение и плотное прикрепление плаценты (и отличить их друг от друга), к сожалению, можно только в родах, при операции ручного отделения плаценты. При плотном прикреплении и приращении плаценты в последовом периоде (III период родов) плацента самопроизвольно не отделяется.
Плотное прикрепление или приращение плаценты может быть полным, если плацента на всей площади прикреплена к своему ложу, и частичным, если плацента прикреплена только на каком-либо участке. В первом случае спонтанного кровотечения не бывает. Во втором — при начавшейся отслойке плаценты возникает кровотечение, которое может быть весьма обильным.
Факторы риска [ править ]
Важным фактором риска приросшей плаценты является предлежание плаценты при наличии рубца на матке. Предлежание плаценты — независимый фактор риска приросшей плаценты. Дополнительные сообщенные факторы риска плацента приросшей включают возраст матери и multiparity , другие до операции матки , перед маточное выскабливание матки облучение, абляции эндометрия , синдром Ашерман, лейомиомы матки , маточные аномалии , гипертонические расстройства беременности [ править
] , и курение.
Состояние увеличивается в заболеваемости наличия рубцовой ткани , т.е. синдрома Ашерман в обычно от прошлых хирургий матки, особенно из прошлого дилатации и кюретажа , [3] (который используется для многих признаков , включая выкидыш , прекращение и послеродовое кровотечение ), миомэктомии , [4] или кесарево сечение . Тонкая децидуальная оболочка также может быть фактором, способствующим такой трофобластической инвазии. Некоторые исследования предполагают, что заболеваемость выше у плода женского пола. [5] Другие факторы риска включают низкорасположенную плаценту, переднюю часть плаценты, врожденные или приобретенные дефекты матки (например, перегородки матки ), лейомиому , внематочную имплантацию плаценты (включая роговую беременность ). [6] [7] [8]
Беременные женщины старше 35 лет, перенесшие кесарево сечение и в настоящее время имеющие предлежание плаценты над рубцом на матке, имеют 40% шанс приросшего плаценты. [9]
Ручное отделение плаценты
Показания к операции:
- отсутствие признаков отделения плаценты без кровотечения через 30 минут после рождения ребенка;
- отсутствие признаков отделения плаценты при начавшемся кровотечении, как только кровопотеря достигнет 250 мл
Операция проводится под внутривенным наркозом. Одновременно с началом операции приступают к капельному введению глюкозы, кристаллоидных растворов, сокращающих матку средств. При плотном прикреплении плацента легко отделяется от стенки матки.
После ручного обследования стенок полости матки и уверенности полного ее опорожнения, внутривенно вводят окситоцин, кладут пузырь со льдом на низ живота и периодически пальпацией через переднюю брюшную стенку контролируют состояние матки. С целью предупреждения послеродовой инфекции во всех случаях оперативного вмешательства в последовом периоде назначают антибиотики. При патологической кровопотере (500 мл и более) возмещают кровопотерю.
В случае приращения — плаценту (или часть ее) не удается отделить от матки. В этой ситуации врачи обязаны прекратить все попытки отделения плаценты и произвести срочное удаление матки.
Кровотечение в III периоде родов, связанное с аномалиями прикрепления плаценты, следует дифференцировать от кровотечения, обусловленного задержкой или ущемлением отделившейся плаценты.
Специалисты РНПЦ «Кардиология» и РНПЦ «Мать и дитя» с декабря 2021 года выполнили 11 гибридных операций по родоразрешению пациенток с врастанием плаценты. Это серьезное осложнение беременности, сопряженное с риском обширного маточного кровотечения, поскольку плацентарные сосуды выходят за пределы матки и даже могут попадать в близлежащие органы. Причем число пациенток с такой патологией ежегодно растет как в Беларуси, так и во всем мире.
Этиология неизвестности
Врастание плаценты развивается у женщин, которые в предыдущую беременность родоразрешались путем кесарева сечения. Известно, что процент данных вмешательств в мире увеличивается с каждым годом. Не является исключением и наша страна. Соответственно, растут цифры и выявленных врастаний плаценты. В частности, если в 2013 году в РНПЦ «Мать и дитя» была оказана помощь 2 таким пациенткам, то в 2017-м — 23, а в 2020-м — уже 36.
Механизм развития данной патологии до сих пор неясен. У одной пациентки врастание плаценты может появиться после первого кесарева сечения, а у другой не возникнет даже после нескольких оперативных родоразрешений. Эта неизвестность в настоящее время не позволяет специалистам сформировать группы риска.
— Особенность нашей системы здравоохранения в том, что практически все пациентки состоят на учете во время беременности в женской консультации и хотя бы трижды им выполняется УЗИ в пренатальных центрах. Специалисты этих учреждений сразу обращают внимание на расположение плаценты у пациенток с рубцом на матке. Так что вероятность обнаружить врастание очень высокая, — пояснила заместитель директора по акушерству и гинекологии РНПЦ «Мать и дитя» Елена Гошкевич. — Нужно понимать, что патология может развиваться не сразу. У некоторых она выявляется лишь на сроке 36–37 недель. Массивное врастание может сформироваться в сроках до 22 недель беременности. Но в большинстве случаев патологию обнаруживают после второго скрининга.
По словам эксперта, вовремя не выявленное врастание плаценты сопряжено с высоким риском материнской смертности, поскольку у пациенток развивается совершенно неконтролируемое кровотечение.
— В данном случае сосуды патологические, они врастают из плаценты хаотично в очень большом количестве, и предугадать их ход невозможно. Кроме того, кровоснабжение беременной матки даже в норме значительно изменяется, например, увеличивается диаметр сосудов, — отметила Елена Гошкевич. — Если оперировать таких пациенток без современных технологий, без гибридной операционной, то кровопотеря достигает 5–8 литров. То есть практически равна объему циркулирующей крови. И спасти пациенток во многих случаях становится просто нереально. Ведь перелить быстро такой большой объем крови очень сложно.
Несколько лет специалисты РНПЦ «Мать и дитя» работали над проектом, чтобы разработать инструкции по оказанию медпомощи пациенткам с признаками врастания плаценты. Важно сформировать единый алгоритм с отработанной логистикой: операции должны проводиться в определенном учреждении при участии определенной хирургической бригады.
Все пациентки с такой патологией сегодня кон. После консультативного приема они госпитализируются в стационар, как правило, на сроке 30–32 недели. Дополнительно в центре выполняется МРТ, чтобы определить объем врастания плаценты. В частности, принципиальное значение для оказания медицинской помощи имеет наличие признаков врастания плаценты в параметрий, заднюю стенку и шейку матки. В этих случаях заранее стентируются мочеточники для снижения рисков их интраоперационной травматизации.
— Подавляющее большинство женщин родоразрешаются в 34–35 недель. Родоразрешение в более поздние сроки увеличивает риски интраоперационных осложнений, поэтому такие случаи единичны и связаны исключительно с поздней диагностикой патологии. Крайне редко мы родоразрешаем пациенток и в сроке гестации до 30 недель. Это, как правило, те, у кого патология диагностируется до 20 недель беременности и характеризуется обширность патологического процесса. К 34 неделям ситуация может стать практически неконтролируемой, — рассказала Елена Гошкевич.
Операционная одна, специалисты разные
Кроме РНПЦ «Мать и дитя» в оказании хирургической помощи пациенткам с врастанием плаценты участвуют еще 2 крупных медучреждения республики. Долгое время центр сотрудничает с Минским НПЦ хирургии, трансплантологии и гематологии, на базе которого и в настоящее время выполняется эмболизация маточных артерий. А с декабря 2021 года начали взаимодействовать еще и с РНПЦ «Кардиология», где в условиях рентгеноперационной проводится баллонная окклюзия нисходящего отдела аорты.
— Основная задача — частично или полностью перекрыть маточный кровоток. Ранее для этого у пациенток с врастанием плаценты применялись 2 методики — баллонная окклюзия подвздошных артерий и эмболизация маточных артерий. Однако на уровне нашего центра было высказано предложение о более радикальном решении этой проблемы. Не все питающие матку артерии отходят от подвздошных. К примеру, яичниковая артерия отходит от аорты. Плюс при частичном перекрытии маточного кровотока возникает венозный возврат, — рассказал заведующий рентгеноперационной № 2 РНПЦ «Кардиология» Олег Полонецкий.
— Мы предложили проводить окклюзию аорты на уровне дистального сегмента почечных артерий. С точки зрения рентгенэндоваскулярной хирургии у данной методики есть свои риски, которые мы обсуждали с коллегами из РНПЦ «Мать и дитя». Прежде всего это тромбообразование на перекрытой аорте. Но, обозначив подходы к профилактике, в том числе устанавливая баллон максимально высоко к почечным артериям и используя небольшие дозы гепарина, мы рискнули и получили хорошие отзывы от акушеров-гинекологов.
К слову, инструментарий для проведения таких операций давно имелся в арсенале специалистов РНПЦ «Кардиология». На протяжении многих лет здесь проводится стентирование аорты. Для улучшения оппозиции стентов к стенке сосуда в комплекте с ними идут баллоны, соответствующие диаметру аорты. Но у кардиологических пациентов они не всегда используются. Зато их применение показало эффективность у пациенток с врастанием плаценты.
Операция длится от 4 часов и более. Сначала выполняется пункция бедренной артерии под спинальной анестезией. Затем под общим наркозом пациентке проводится кесарево сечение. А после извлечения ребенка хирурги выполняют ревизию матки. По готовности рентгенэндоваскулярные хирурги раздувают баллон и останавливают кровоток. Причем окклюзия не должна превышать 20 минут. Как показала практика, уточнил Олег Полонецкий, этого времени достаточно для основного этапа операции.
Совместный подход к родоразрешению пациенток с врастанием плаценты позволяет значительно снизить кровопотерю. А ее объем, согласно протоколу оказания помощи в акушерстве, имеет большое значение для решения вопроса о необходимости удаления матки. Практически во всех случаях родоразрешения с применением ангиографических методик кровопотеря не превышает 1 500 мл.
— Вопрос о возможности проведения органосохраняющей операции решается интраоперационным консилиумом врачей-акушеров-гинекологов, — отметила Елена Гошкевич. — Нужно понимать, что мы работаем с молодыми пациентками. И пусть в дальнейшем они не собираются рожать детей, сохранение матки для них психологически важно. Так, с начала 2021 года совместно со специалистами РНПЦ «Кардиология» мы прооперировали 8 пациенток, из них шести выполнили органосохраняющие вмешательства (метропластику).
Елена Гошкевич также подчеркнула, что такие операции очень трудоемкие и требуют участия многих специалистов. Задействованы акушерская бригада, детская реанимационная бригада, рентгенэндоваскулярный хирург, средний медперсонал и, как правило, 2 анестезиолога-реаниматолога. Кроме того, в случаях патологических изменений со стороны мочевыводящей системы подключаются урологи.
Использование мультидисциплинарного подхода требует наличия протоколов лечения данной группы пациенток, где бы отражались все этапы оказания помощи и зоны ответственности каждого из участников данной бригады, для получения максимального эффекта от лечения, считает заместитель директора по хирургической помощи РНПЦ «Кардиология» Сергей Спиридонов.
Географический центр помощи
После операции пациентка в течение суток находится в реанимации РНПЦ «Кардиология». Ребенка же сразу доставляют в детскую реанимацию РНПЦ «Мать и дитя», поскольку он однозначно появляется на свет недоношенным. Однако некоторые практически сразу переводятся в педиатрическое отделение.
В настоящее время разработан и используется алгоритм амбулаторного наблюдения за пациентками после оперативного родоразрешения по поводу врастания плаценты, поскольку в этой группе пациенток имеются риски возникновения отдаленных осложнений со стороны мочевыделительной системы.
Недавно Минздрав утвердил инструкции по диагностике врастания плаценты и по оказанию помощи таким пациенткам. Разрабатывали эти инструкции 3 медучреждения: РПНЦ «Мать и дитя», РНПЦ «Кардиология» и Минский НПЦ хирургии, трансплантологии и гематологии.
— В дальнейшем на их основании планируем подготовить клинический протокол. Хотелось бы, чтобы он был внедрен в регионах и специалисты на местах могли оказывать помощь пациенткам с врастанием плаценты в тех случаях, например, когда невозможна транспортировка в наш центр. Но все же мы понимаем, что для этого необходим навык, который вырабатывается на практике. Поэтому основной объем медпомощи должен концентрироваться в Минске. И особенно если речь идет об акушерстве, когда в твоих руках находятся сразу две жизни, — заключила Елена Гошкевич.
Источники
- Petersen DS., Kreuter N., Heepe L., Büsse S., Wellbrock AHJ., Witte K., Gorb SN. Holding tight to feathers — structural specializations and attachment properties of the avian ectoparasite Crataerina pallida (Diptera, Hippoboscidae). // J Exp Biol — 2021 — Vol221 — NPt 13 — p.; PMID:29712747
- Mori H., Kobara H., Nishiyama N., Masaki T. Novel concept of endoscopic device delivery station system for rapid and tight attachment of polyglycolic acid sheet. // World J Gastroenterol — 2018 — Vol24 — N2 — p.211-215; PMID:29375206
- Voigt D., Tsipenyuk A., Varenberg M. How tight are beetle hugs? Attachment in mating leaf beetles. // R Soc Open Sci — 2021 — Vol4 — N9 — p.171108; PMID:28989792
- Adams GC., Stoops MA., Skomro RP. Sleep tight: exploring the relationship between sleep and attachment style across the life span. // Sleep Med Rev — 2014 — Vol18 — N6 — p.495-507; PMID:24721278
- Fau M., Kowalczyk A., Olejnik P., Nowicka AM. Tight and uniform layer of covalently bound aminoethylophenyl groups perpendicular to gold surface for attachment of biomolecules. // Anal Chem — 2011 — Vol83 — N24 — p.9281-8; PMID:22047188
Диагноз [ править ]
Когда дородовой диагноз приросшей плаценты ставится, он обычно основан на результатах ультразвукового исследования во втором или третьем триместре . Сонографические данные, которые могут указывать на приросшую плаценту, включают:
- Утрата нормальной гипоэхогенной ретроплацентарной зоны
- Множественные сосудистые лакуны (нерегулярные сосудистые пространства) внутри плаценты, придающие вид «швейцарского сыра»
- Кровеносные сосуды или ткань плаценты, соединяющие край матки и плаценты, границу раздела миометрия и мочевого пузыря или пересекающие серозную оболочку матки
- Толщина ретроплацентарного миометрия <1 мм
- Многочисленные связные сосуды, визуализированные с помощью трехмерного энергетического допплера в базальной проекции
К сожалению, поставить диагноз непросто, и на него влияет значительная вариабельность между наблюдателями. [11] В сомнительных случаях можно выполнить ядерный магнитный резонанс (МРТ) таза, который имеет очень хорошую чувствительность и специфичность для этого заболевания. [12] Результаты МРТ, связанные с приросшей плацентой, включают темные полосы Т2, выпячивание матки и потерю темного интерфейса Т2. [13]
Хотя имеются отдельные сообщения о случаях, когда приросшая плацента диагностируется в первом триместре или во время аборта <20 недель гестации, прогностическая ценность ультразвукового исследования в первом триместре для этого диагноза остается неизвестной. Женщинам с предлежанием плаценты или «низкорасположенной плацентой», покрывающей рубец на матке на ранних сроках беременности, следует пройти контрольное обследование в третьем триместре, обращая внимание на возможное присутствие приросшей плаценты.
Эпидемиология [ править ]
Сообщаемая частота приросшей плаценты увеличилась с примерно 0,8 на 1000 родов в 1980-х годах до 3 на 1000 родов в последнее десятилетие.
Заболеваемость росла с увеличением числа кесарева сечения: 1 на 4027 беременностей в 1970-х, 1 на 2510 в 1980-х и 1 на 533 в 1982–2002 гг. [20] В 2002 году ACOG подсчитал, что за последние 50 лет заболеваемость увеличилась в 10 раз. [8] Риск приросшей плаценты при будущих родах после кесарева сечения составляет 0,4-0,8%. Для пациентов с предлежанием плаценты риск увеличивается с увеличением количества предыдущих кесаревых сечений , со скоростью 3%, 11%, 40%, 61% и 67% для первого, второго, третьего, четвертого и пятого или большего числа операций кесарева сечения. разделы . [21]
Ссылки [ править ]
- Смит, Захари Л .; Sehgal, Shailen S .; Арсдален, Кейт Н. Ван; Гольдштейн, Ирвин С. (2014). «Плацента Percreta с проникновением в мочевой пузырь» . Отчеты о случаях урологии
.
2
(1): 31–32. DOI : 10.1016 / j.eucr.2013.11.010 . PMC 4733000 . PMID 26955539 . - Общество гинекологической онкологии; Американский колледж акушеров и гинекологов и Общество медицины матери и плода; Кэхилл, Элисон Дж .; Бейги, Ричард; Гейне, Р. Филлипс; Сильвер, Роберт М .; Вакс, Джозеф Р. (2018-12-01). «Спектр приросшей плаценты» . Американский журнал акушерства и гинекологии
.
219
(6): B2 – B16. DOI : 10.1016 / j.ajog.2018.09.042 . ISSN 1097-6868 . PMID 30471891 . - Capella-Allouc, S .; Морсад, Ф; Rongières-Bertrand, C; Тейлор, S; Фернандес, Х (1999). «Гистероскопическое лечение тяжелого синдрома Ашермана и последующей фертильности» . Репродукция человека
.
14
(5): 1230–3. DOI : 10.1093 / humrep / 14.5.1230 . PMID 10325268 . - Аль-Serehi, А; Мхоян, А; Браун, М; Бениршке, К; Корпус, А; Преториус, Д.Х. (2008). «Приросшая плацента: связь с миомой и синдромом Ашермана». Журнал ультразвука в медицине
.
27
(11): 1623–8. DOI : 10,7863 / jum.2008.27.11.1623 . PMID 18946102 . S2CID 833810 . - Американская ассоциация Беременность (январь 2004) « Плацента приросшей архивации 2006-01-16 в Wayback Machine ». Доступ 16 октября 2006 г.
- Arulkumaran, под редакцией Ричарда Уоррен, Sabaratnam (2009). Лучшие практики в труде и доставке
(1-е изд., 3-е изд.). Кембридж: Издательство Кембриджского университета. С. 108, 146. ISBN 978-0-521-72068-7.CS1 maint: дополнительный текст: список авторов ( ссылка ) - Шимоновиц, S; Гурвиц, А; Душник, М; Антеби, Э; Гева-Эльдар, Т; Ягель, С (сентябрь 1994 г.). «Регулирование развития экспрессии коллагеназ типа IV 72 и 92 кДа в человеческих трофобластах: возможный механизм контроля инвазии трофобластов». Американский журнал акушерства и гинекологии
.
171
(3): 832–8. DOI : 10.1016 / 0002-9378 (94) 90107-4 . PMID 7522400 . - ^ a b Комитет ACOG по акушерству, практика (январь 2002 г.). «Заключение комитета ACOG. Номер 266, январь 2002 г .: приросшая плацента». Акушерство и гинекология
.
99
(1): 169–70. DOI : 10.1016 / s0029-7844 (01) 01748-3 . PMID 11777527 . - Хоббинс, Джон С. (2007). Акушерское УЗИ: артистизм на практике
. Оксфорд: Блэквелл. п. 10. ISBN 978-1-4051-5815-2. - ^ a b Стивен Г. Габби; Дженнифер Р. Нибил; Джо Ли Симпсон, ред. (2002). Акушерство: нормальная и проблемная беременность
(4-е изд.). Нью-Йорк, NY [ua]: Черчилль Ливингстон. п. 519. ISBN 9780443065729. - Bowman ZS, Eller AG, Kennedy AM, Richards DS, Winter TC, Woodward PJ, Silver RM (декабрь 2014 г.). «Вариабельность ультразвукового исследования для прогнозирования приросшей плаценты» . Журнал ультразвука в медицине
.
33
(12): 2153–8. DOI : 10.7863 / ultra.33.12.2153 . PMID 25425372 . S2CID 22246937 . - Д — Антонио Ж, Iacovella С, Паласиос-Jaraquemada Дж, Бруно СН, Manzoli л, Bhide А (июль 2014). «Пренатальная идентификация инвазивной плацентации с помощью магнитно-резонансной томографии: систематический обзор и метаанализ». Ультразвук в акушерстве и гинекологии
.
44
(1): 8–16. DOI : 10.1002 / uog.13327 . PMID 24515654 . S2CID 9237117 . - Balcacer, Патрисия; Пахаде, Джей; Спектор, Майкл; Стаиб, Лоуренс; Copel, Joshua A .; Маккарти, Ширли (2016). «Магнитно-резонансная томография и сонография в диагностике инвазии плаценты» . Журнал ультразвука в медицине
.
35
(7): 1445–1456. DOI : 10.7863 / ultra.15.07040 . ISSN 0278-4297 . PMID 27229131 . - Selman АЕ (апрель 2016). «Кесарево сечение гистерэктомии по поводу предлежания / приросшей плаценты с использованием доступа через мешочек Дугласа» . BJOG: Международный журнал акушерства и гинекологии
.
123
(5): 815–9. DOI : 10.1111 / 1471-0528.13762 . PMC 5064651 . PMID 26642997 . - Washecka R, Behling A (апрель 2002). «Урологические осложнения перкрета плаценты с прорастанием мочевого пузыря: отчет о болезни и обзор литературы». Гавайский медицинский журнал
.
61
(4): 66–9. PMID 12050959 . - Джонстон, TA; Патерсон-Браун, S (январь 2011 г.). Предлежание плаценты, предлежание плаценты приросшей и предлежание плаценты: диагностика и лечение . Рекомендация Green-top № 27. Королевский колледж акушеров и гинекологов.
- ^ a b Oyelese, Yinka; Смулиан, Джон С. (2006). «Превосходная плацента, приросшая плацента и ваза превия». Акушерство и гинекология
.
107
(4): 927–41. DOI : 10,1097 / 01.AOG.0000207559.15715.98 . PMID 16582134 . S2CID 22774083 . - ^ a b Turrentine, Джон Э. (2008). Клинические протоколы в акушерстве и гинекологии
(3-е изд.). Лондон: Informa Healthcare. п. 286. ISBN. 9780415439961. - Комитет по акушерству, практика (2002). «Приросшая плацента № 266, январь 2002 г. Комитет по акушерской практике». Международный журнал гинекологии и акушерства
.
77
(1): 77–8. DOI : 10.1016 / S0020-7292 (02) 80003-0 . PMID 12053897 . S2CID 42076480 . - Комитет по акушерской практике. «Приросшая плацента» . Американский колледж акушеров и гинекологов
. Архивировано из оригинала на 2016-11-23 . Проверено 22 августа 2014 . - Серебро, РМ; Лэндон, МБ; Роуз, диджей; Левено, KJ; Губка, CY; Том, EA; Moawad, AH; Каритис, SN; Харпер, М; Wapner, RJ; Сорокин, Ю; Миодовник, М; Карпентер, М; Миротворец AM; О’Салливан, MJ; Сибай, Б; Лангер, О; Торп, Дж. М.; Рамин, С.М.; Mercer, BM; Сеть отделений материнско-фетальной медицины Национального института детского здоровья; и другие. (2006). «Материнская заболеваемость, связанная с множественными повторными родами кесарева сечения». Obstet Gynecol
.
107
(6): 1226–32. DOI : 10,1097 / 01.AOG.0000219750.79480.84 . PMID 16738145 . S2CID 257455 .