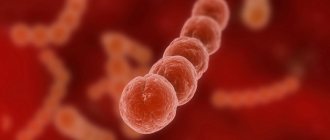
Сдать анализы на «Стрептококки группы B» в Лаборатории ЦИР
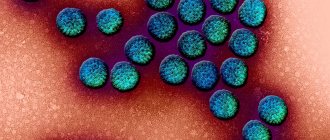
Стрептококки группы B (Strept. Agalactiae) — это бактерии, которые обнаруживаются в нижних отделах кишечника 10-35% здоровых мужчин и во влагалище и/или нижних отделах кишечника 10-35% здоровых женщин. Стрептококки группы B не нужно путать со стрептококками группы A, которые вызывают воспаление горла. Лица, у которых стрептококки группы B обнаруживаются в организме, но не вызывают никаких симптомов, называются носителями этих бактерий. Носительство стрептококков группы B не контагиозно, т. е. не передается при контакте от человека к человеку. Эти микробы являются нормальной частью микрофлоры организма. В большинстве случаев они не вызывают никаких проблем. Однако при определенных условиях стрептококки группы B могут вызывать тяжелые инфекции. Такое состояние называется Б-стрептококковой болезнью (БСБ).
Кто может заболеть Б-стрептококковой болезнью?
- В США ежегодно от 15 до 18 тысяч новорожденных и взрослых заболевает тяжелой БСБ, вызывая сепсис, воспаление дыхательных путей и другие опасные инфекции.
- Около половины всех случаев БСБ поражает новорожденных, попадая в их организм во время родов из организма матери-носительницы.
- Стрептококки группы B вызывают септические инфекции у беременных женщин, попадая в полость матки, в околоплодные воды, в разрезы матки после кесарева сечения, в мочевые пути. Ежегодно в США регистрируется более 50 тысяч случаев таких инфекций у беременных.
- 35-40% БСБ поражает пожилых людей или хронически больных.
Микрофлора урогенитального тракта у мужчин, обследованных по поводу хронического простатита
Лечение хронической воспалительной патологии урогенитального тракта у мужчин всегда было непростой задачей в урологии. Лечение по поводу этих заболеваний, особенно осложненных нарушением фертильности, сексуальной дисфункцией, синдромом тазовых болей, может быть успешным, если производится индивидуально и базируется на знании этиологии воспалительного процесса, иммунореактивности на данный воспалительный процесс и морфо-функциональные изменений в тазовых органах.
В широкой врачебной практике в настоящее время при диагностике этиологического фактора воспалительной патологии урогенитального тракта акцент делается на выявление инфекций передаваемых половым путем. Целью данного исследования является демонстрация значимости других, не менее важных, этиологических факторов, а также места ИППП в патогенезе данной группы воспалительных заболеваний. Инфекционный воспалительный процесс в урогенитальном тракте возникает по двум механизмам.
В первом случае вирулентная ИППП вызывает клинически и лабораторно идентифицируемый уретрит, который в дальнейшем приводит к возникновению восходящего воспалительного процесса. Патогенетическая роль инфекции передаваемой половым путем в данном случае очевидна: при исследовании отделяемого из уретры, секрета предстательной железы, семенной жидкости выявляется достоверное увеличение количества лейкоцитов и ИППП; первично воспалительный процесс начинается с клиники уретрита. Пациенты с воспалительным процессом такого характера чаще всего находятся на лечении в кожно-венерологических диспансерах, когда помимо острого венерического заболевания имеется клиника простатита.
Второй механизм более сложный. Возникновению инфекционного воспалительного процесса в урогенитальном тракте в данном случае предшествуют определенные предрасполагающие факторы.
Выделим несколько основных групп:
- К первой группе факторов относятся сосудистые, трофические и морфо-фуккциональные изменения в тазовых органах, которые возникают вследствие застойных явлений в органах малого таза, привычных интоксикациях и других причин. Эти изменения хорошо известны и широко обсуждались в специальной отечественной литературе.
- Инфравезикальная обструкция также является предраспологающей причиной инфекционного воспаления. В данном случае возникает ретроградный ток мочи в ацинусы предстательной железы в момент мочеиспускания вследствие повышения внутриуретрального давления. Это может привести к инфицированию предстательной железы микрофлорой из вышележащих мочевых путей.
- Важнейшей предрасполагающей причиной воспалительного процесса урогенитального тракта является вторичный иммунодефицит, который развивается на фоне вялотекущей бактериальной внутриклеточной инфекции (хламидии, микоплазмы) и персистирующей вирусной инфекции ( урогенитальный герпес, цитомегаловирус ). Инфицирование урогенитального тракта данной микрофлорой приводит к характерному нарушению фагоцитарной активности (HCT-тест), снижению иммуноглобулинов класса А при увеличении иммуноглобулинов класса G; нарушению Т хелперного и Т супрессорного взаимодействия. Вторичный иммунодефицит, а также определенные морфо-функциональные изменения в тазовых органах открывают путь к инфицированию урогенитального тракта банальной патогенной и условно-патогенной бактериальной микрофлорой.
При развитии инфекционного процесса в урогенитальном тракте по данному механизму отсутствует какая-либо клиника уретрита, в исследованиях отделяемого из уретры будет отсутствовать достоверное увеличение количества лейкоцитов, в соскобах из уретры будет значительно реже выявляться ИППП, однако у пациентов будет присутствовать клинически и лабораторно идентифицируемый воспалительный процесс в простато-везикулярном комплексе или в органах мошонки.
При наличии вышеуказанных предрасполагающих факторов инфицирование урогенитального тракта банальной бактериальной микрофлорой принципиально возможно двумя путями: трансуретральным и гематогенным.
Гематогенным путем инфицирование чаще всего происходит из очагов хронической инфекции при сопутствующей ЛОР- патологии, заболеваниях, имеющих широчайшее распространение у населения; при заболеваниях прямой кишки с хроническими запорами, геморрое ( особенно при частых обострениях). Инфицирование по данному пути чаще всего происходит тогда, когда в предстательной железе уже имеются выраженные структурные изменения ( конгестия, кальцинаты, ДГПЖ ).
Более значим трансуретральный путь инфицирования вторичной бактериальной микрофлорой.Следует выделить 4 основных источника бактериального инфицирования.
- Широкое распространение бактериального вагиноза у женщин. По данным Преображенской клиники у женщин, обследованных по поводу воспалительных заболеваний половых органов, в 20% случаев выявлен бактериальный вагиноз. Причиной бактериального вагиноза является мелкая условно-патогенная палочковая флора, которая нередко приводит к инфицированию урогенитального тракта мужчин. Причиной бактериального вагиноза являются вялотекущие бактериальные и персистирующие вирусные инфекции, гормональные нарушения и другие причины, вызывающие вторичный иммунодефицит. В супружеских парах у женщин страдающих бактериальным вагинозом, у мужей значительно чаще выявляется хронический простатит, чем у женщин с воспалительными гинекологическими заболеваниями, но не имеющих бактериальный вагиноз.
Таблица микроорганизмов, наиболее часто встречающихся в половых органах у женщин при воспалительных заболеваниях, вызванных влагалищной гарднареллой и неспорообразующими бактериями. ( сборник трудов УрНИИДВиИ, 1985 год )
| Виды микроорганизмов. | Морфологические особенности. |
| Влагалищная гарднарелла | Коккобациллы одиночные, парные, полиморфные |
| Недифференцированные виды | Коккобациллы полиморфные |
| Коринеформы | Палочки булавовидные |
| Бифидобактерии | Палочки вариабельные, часто с раздвоенными концами. |
| Бактериоиды | Палочки, коккобациллы, часто биполярно окрашены |
| Лактобактерии | Полиморфные полочки, часто расположены длинными нитями. |
| Анаэробные кокки | Кокки, одиночные, группами или цепями. |
| Аэробные кокки | Кокки, цепочки, тетрады, скопления. |
| Пропионибактерии | Полиморфные палочки, булавовидные, кокковидные. |
| Виолонеллы | Кокки, диплококки, скопления или цепочки. |
| Фузобактерии | Палочки крупные, полиморфные, чаще длинные с заостренными концами, могут быть утолщения в центре. |
- Распространенность оральногенитальных и анальных половых сношений также является источником инфицирования урогенитального тракта мужчин. В первом случае инфицирование происходит преимущественно стрептококковой или стафилококковой микрофлорой, во втором случае — Гр- палочковой флорой ( протей, клебсиелла, кишечная палочка и т.д. ).
Клинический случай.
Пациент N13603 Игорь Николаевич, 30 лет обратился 16.05. 98 года с жалобами на тазовые боли. Обследован в УрНИИДВиИ на предмет наличия ИППП — гонорея, трихомониаз, кандидоз, гарднареллез, хламидиоз, уреаплазмоз, микоплазмоз, ВПГ не обнаружены , в секрете предстательной железы лейкоцитов 20-40-80 в п/з, данных за экстрагенитальную воспалительную патологию нет. Выполнено бактериологическое исследование секрета простаты. Выявлен стафиллококк с гемолизом и Гр+ палочка с гемолизом ОМЧ 10х9 в 1 мл отделяемого. При дополнительном расспросе выяснено, что в семье регулярно практикуется оральногенитальный секс, а супруга страдает хроническим тонзиллитом и гайморитом с частыми обострениями. Супруга ( N13784 Анна Сергеевна, 29 лет ) направлена к отоларингологу. В бактериологическом исследовании смыва с миндалин выявлен стафилококк с гемолизом, Гр+ палочка с гемолизом, ОМЧ 10х6 в 1 мл отделяемого, подтверждено наличие хронического тонзиллита и гайморита в фазе подострого течения.
- Ятрогенное инфицирование госпитальной микрофлорой при проведении уретральных лечебных или диагностических процедур широко распространенных в настоящее время.
- Инфицирование из верхних мочевых путей и мочевого пузыря, особенно при наличии инфравезикальной обструкции.
Ниже наглядно представлен механизм развития бактериального воспаления в урогенитальном тракте, когда его причиной не являются инфекции передаваемые половым путем.
Целью данной работы был анализ микрофлоры у пациентов обследованных по поводу хронического простатита. Помимо обследования на ИППП за 1996-98 годы в Преображенской клинике по различным показаниям было выполнено более 200 бактериологических посевов у мужчин.
Бактериологическое исследование секрета простаты проводится на базе бактериологической лаборатории УрНИИДВиИ. Предварительно перед забором материала пациенту предлагается опорожнить мочевой пузырь и выполнить туалет головки полового члена и препуциального мешка. Далее выполняется массаж предстательной железы, ее секрет помещается в пробирку со средой накопления — сахарным бульоном. Пробирки в термостате доставляются в бактериологическую лабораторию в течении 40-60 минут, где сразу производится рассеивание материала на 4 питательных среды: мясопептонный агар, кровяной агар, среду “Эндо” и среду Сабура. Через 24 часа для дальнейшей идентификации возбудителя производится пересеивание на соответствующие питательные среды ( например для идентификации стафилококка в желточно- солевой агар для оценки лицето-вителлазной активности, в плазму крови для оценки плазмо-коагулирующей активности ). Через 5 суток производится “считывание” результатов, чистые культуры пересеваются на среды с дисками пропитанными антибактериальными препаратами и через сутки “считывается” антибиотикограмма.
В исследуемую группу вошли только те пациенты у которых при наличии клинико-лабораторных данных за воспалительный процесс в простато-везикулярном комплексе, отсутствовали какие-либо данные за воспаление в уретре, те соблюдались следующие нижеуказанные условия.
- Минимальный объем обследования: анализ мазка, исследование секрета предстательной железы, обследование на хламидиоз, уреаплазмоз, микоплазмоз, хроническую гонорею, кровь на ВИЧ, RW, бактериологическое исследование секрета предстательной железы, УЗИ предстательной железы трансректальным датчиком.
- Весь комплекс обследования выполнен в течении не более 14 дней.
- Отсутствие клиники уретрита, а в исследовании отделяемого из уретры лейкоцитов менее 10 в поле зрения.
- Отрицательная реакция Вессермана и отсутствие ВИЧ.
Таким образом, в исследуемой группе оказалось 63 пациента в бактериологическом исследовании секрета предстательной железы которых было выделено 113 микроорганизмов. Возраст пациентов колебался от 20 до 65 лет. Отметим определенную закономерность суммарной степени лейкоцитоза в секрете предстательной железы у пациентов различных возрастных групп.
| Возраст | Количество человек | % | Количество лейкоцитов min | Количество лейкоцитов average | Количество лейкоцитов max |
| 20-29 лет | 18 | 28 | 21 | 35 | 65 |
| 30-39 лет | 25 | 40 | 34 | 58 | 101 |
| 40-49 лет | 13 | 21 | 27 | 44 | 93 |
| 50-65 лет | 7 | 11 | 24 | 44 | 83 |
В первой возрастной группе в связи с тем, что воспалительный процесс начался относительно недавно лейкоцитоз еще достаточно умеренный. Во второй группе, где анамнез воспалительного процесса уже длительный, а иммунный ответ на воспалительный процесс достаточно активный, лейкоцитоз самый высокий из представленных групп. В третьей и четвертой группе, несмотря на выраженные структурные изменения со стороны предстательной железы, лейкоцитоз вновь уменьшается. Это, возможно, происходит в связи со значительным снижением иммунного ответа при длительном хроническом воспалительном процессе.
Структура выявленной микрофлоры в бактериологическом исследовании секрета предстательной железы представлена в таблице N1.
Данные выполненного исследования необходимо оценивать с большой степенью критичности по следующим соображениям:
- В данной лаборатории отсутствует анаэростат для выполнения посева в анаэробных условиях, следовательно количество анаэробных микроорганизмов должно быть значительно больше.
- Значительный рост условно-патогенной микрофлоры подчас закрывает истинного возбудителя воспаления. При повторном бактериологическом исследовании после лечения значительно чаще высевается патогенная микрофлора. Однако данная тема выносится за рамки этой работы.
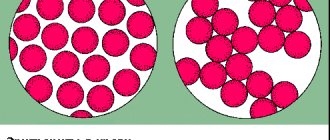
Были выявлены как патогенные, так и условно-патогенные микроорганизмы. Соотношение патогенных и условно-патогенных микроорганизмов представлено в диаграмме.
Микроорганизмы высевались как в качестве моноинфекции, так и в ассоциациях, что представлено в таблице N2.
Таким образом видно, что в 68,2% случаев в бактериологическом исследовании секрета предстательной железы высеваются ассоциации микроорганизмов. Отметим, что у 46% обследованных ( те 29 пациентов из 63 ) в секрете предстательной железы выявлены микроорганизмы вызывающие гемолиз кровяного агара, причем чем выше степень ассоциации, тем чаще в ее структуре выявляется гемолитический микроорганизм. Более чем у половины пациентов выявляются ИППП , причем их выявляемость остается практически одинаковой при любой степени ассоциации.
Эти данные представлены в таблице N2.
В таблице N3 представлена выявленная гемолитическая микрофлора:
На представленной диаграмме видно, что преобладает выявляемость стафилококкой микрофлоры, что соответствует общему раскладу выявляемой микрофлоры. Втором место занимает Грам+ палочковая флора ( неидентифицированная Гр+ палочка и коринобактерии), на третьем месте стрептококк. Отдельно отметим, что определенная часть Грам- палочковой флоры также проявляет гемолитическую активность ( 12,5% от общего количества выявленных Грам- бактерий ).
Все остальные микроорганизмы мы отнесли к условно-патогенной микрофлоре. Мы решили не выделять из данной группы микроорганизмы, которые можно рассматривать скорее как сапрофиты. По нашему мнению относить тот или иной микроорганизм в разряд сапрофитной микрофлоры необходимо индивидуально, учитывая все данные клинико-лабораторной диагностики.
Условно-патогенная микрофлора представлена в таблице N4.
По структуре патогенной и условно-патогенной микрофлоры нетрудно заметить, что выявляемая кокковая микрофлора, особенно стрептококковая, также характерна для хронических заболеваний полости рта. Гр+ и Гр- палочковая микрофлора — частый возбудитель бактериального вагиноза у женщин, кроме того Гр- палочковая — это нередко госпитальная микрофлора и инфекция, выявляемая при хронических воспалительных заболеваниях мочевыводящей системы.
У 33 пациентов т.е. у 52,4% обследованных при отсутствии клинико-лабораторных признаков воспалительного процесса в мочеиспускательном канале были обнаружены ИППП.
Выявленные ИППП представлены в таблице N5.
Гонорея идентифицировалась при исследовании соскоба из уретры PCR-методом.
Дрожжевые клетки выявлялись при бактериоскопическом исследовании отделяемого из уретры или в бактериологическом исследовании секрета простаты с идентификацией до вида. Хламидиоз идентифицировался при исследовании соскоба из уретры методом PCR или ПИФ или при наличии иммуноглобулинов класса М к инфекции. Уреаплазмоз и микоплазмоз идентифицировался при исследовании соскоба из уретры методом PCR. ВПГ и ЦМВ идентифицировались при исследовании соскоба из уретры методом PCR или при наличии иммуногобулинов класса М к инфекции.
Проведен сравнительный анализ выявляемости ИППП у пациентов в двух группах:
1 группа — в бактериологическом посеве секрета предстательной железы есть патоген, 2 группа — в бактериологическом посеве выявляется только условно-патогенная микрофлора.
Полученные данные представлены в таблице N6.
Таким образом видно, что одинаково в обеих группах выявляется кандидоз, уреаплазмоз, микоплазмоз, вирусы. Но в группе с патогенной микрофлорой значительно чаще выявляется гонорея и хламидиоз. Практически у пациентов с клинико-лабораторными данными воспалительного процесса в простато-везикулярном комплексе и при наличии хламидиоза, всегда высевается гемолитическая бактериальная микрофлора!!!
Еще одна причина по которой была выполнена данная работа демонстрируется данными следующей диаграммы.
Выводы:
- У всех пациентов, обследованных по поводу хронического простатита при отсутствии клинико-лабораторных данных острого или хронического уретрита, при бактериологическом исследовании секрета предстательной железы выявлена неспецифическая бактериальная микрофлора. У 46% пациентов ( у 29 из 63 человек ) выявлена патогенная ( гемолитическая ) микрофлора.
- У 54% пациентов выявлена условно-патогенная микрофлора, патогенность этой микрофлоры оценивается исходя из конкретной клинической ситуации с учетом всех данных обследования.
- В 68% случаев микроорганизмы высевались ассоциациями. Причем, чем выше степень ассоциации, тем чаще в ней определялся микроорганизм с гемолитической активностью.
- Структура бактериальной микрофлоры урогенитального тракта у мужчин ( как с гемолитической активностью, так и без нее ) позволяет предполагать ее возможный источник — это бактериальный вагиноз и заболевания полости рта у половых партнеров, а также, возможно, гематогенный путь инфицирования.
- У 52,4% пациентов при отсутствии клинико-лабораторных данных острого или хронического уретрита были выявлены инфекции передаваемые половым путем. Причем в тех случаях, когда в соскобах со слизистой уретры PCR — методом определялась гонококки или хламидии, при бактериологическом исследовании секрета простаты определялась гемолитическая микрофлора.
- Учитывая достаточно выраженную устойчивость выявленной микрофлоры к антибактериальным препаратам, показано включать бактериологический посев секрета предстательной железы в программу обследования пациентов с воспалительными заболеваниями урогенитального тракта.
Журавлев В.Н., Власенко Л.Ю., Панков В.И.
Стрептококки группы B и Ваш малыш
Частота БСБ у новорожденных
Около 8000 новорожденных заболевает тяжелой БСБ ежегодно. До 800 их этих детей умирает, а до 20% из тех кто выживает после Б-стрептококкового менингита остаются инвалидами.
У новорожденных БСБ является самой частой причиной сепсиса (заражения крови) и менингита (инфекции оболочек мозга и спиномозговой жидкости) и одной из частых причин пневмонии новорожденных. БСБ является более частой причиной заболеваний, чем такие общеизвестные инфекции как краснуха, врожденный сифилис и spina bifida. Многие из тех, кто выживает, особенно после менингита, впоследствии страдают такими осложнениями как потеря слуха или зрения, различные степени умственной отсталости и церебральный паралич.
Как новорожденные заболевают БСБ?
В подавляющем большинстве случаев дети вступают в контакт со стрептококками группы B во время родов; кроме того микробы могут попасть в полость матки при преждевременном разрыве оболочек (подтекание вод). Младенцы вступают в контакт с микробами в случае перехода бактерий из влагалища в полость матки. Кроме того, заражение может произойти в процессе прохождения ребенка через родовые пути. Младенцы заражаются, заглатывая околоплодные воды, зараженные микробами, или вдыхая бактерии. Существует предположение, что стрептококки группы Б могут переходить через целые оболочки и поражать внутриутробного плода. В таких случаях они могут быть причиной преждевременных родов, мертворождений и выкидышей.
Факторы риска БСБ
Фактором риска БСБ является недоношенность, в связи с общей слабостью организма и незрелостью иммунной системы. Недоношенные дети, заболевающие БСБ имеют больший риск стойких осложнений и/или смерти. Однако, поскольку большинство детей рождается в срок, 70% случаев БСБ возникает у доношенных новорожденных.
Большинство (80%) случаев БСБ новорожденных возникает в течение первой недели жизни. Большинство детей заболевает в течение нескольких часов после рождения. При раннем начале заболевания у детей возникают следующие симптомы: нарушения терморегуляции, хрипы, судороги, нарушения дыхания, необычные поведенческие отклонения, гипертонус или выраженный мышечный гипотонус.
Кроме того БСБ может развиться у младенцев в сроки от недели до нескольких месяцев после рождения (позднее начало БСБ). Менингит чаще развивается при позднем начале БСБ. Около половины случаев позднего начала БСБ связано с матерью-носительницей стрептококков группы B. У остальных детей источник инфицирования остается неизвестен. Для позднего начала БСБ характерны следующие симптомы: мышечный гипертонус или гипотонус, постоянный плач, лихорадка, отказ от кормления.
Диагностика БСБ у новорожденных
Для уточнения причины заболевания проводятся посевы крови, рентгеновское обследование и другие тесты.
Признаки инфицирования
Распространенные симптомы стрептококковых инфекций:
- повышение местной или общей температуры тела;
- зуд, жжение, сухость в области гортани;
- отечность и покраснение миндалин, образование желтого или сероватого налета на слизистых;
- заложенность носа с последующими густыми выделениями зеленоватого или желтого цвета;
- резкая боль и заложенность слухового прохода, серозные выделения с примесью гноя.
У большинства людей природная высокая склонность к заражению стрептококками. При передаче того или иного вида инфекции воспаляются так называемые входные ворота. Возникают ларингит, фарингит, ангина, отит. При распространении микробов из очагов заражения страдают нижние дыхательные пути, мозг, почки, кишечник и другие органы. К инфекциям вторичной формы можно отнести процессы с включением аутоиммунных механизмов: ревматоидный артрит, стрептококковый васкулит, гломерулонефрит.
Стрептококки — частые провокаторы токсических и некротических осложнений, в том числе тяжелой лихорадки, абсцессов и сепсиса.
Стрептококки группы B у беременных
Являются ли стрептококки группы B заболеванием, передающимся половым путем?
Стрептококки группы B являются частью нормальной микрофлоры влагалища и не являются заболеванием, передающимся половым путем. Носительство стрептококков группы B не связано с повышенной сексуальной активностью.
Должны ли беременные женщины обследоваться на носительство стрептококка группы B?
Центр иммунологии и репродукции рекомендует проведение обследование на стрептококк группы B всем беременным женщинам. Первое обследование желательно сделать в первом триместре беременности, особенно если в прошлом были выкидыши или преждевременные роды. Повторное обследование желательно сделать в 35-37 недель беременности. Данное обследование может помочь спасти жизнь Вашему ребенку.
Положительный результат тестов означает, что мать является носительницей стрептококка группы B. Это не означает
, что мать болеет стрептококковой болезнью, или что ее ребенок обязательно заболеет. Положительный результат теста поможет врачу и беременной женщине правильно спланировать дальнейшее ведение беременности и родов (профилактическое применение антибиотиков). Результаты обследования должны быть готовы к моменту поступления в роддом.
Факторы риска матери в отношении развития БСБ
- Положительные результаты обследования на стрептококки группы B;
- БСБ у ребенка после предыдущих родов;
- стрептококки группы B в моче (симптомная или бессимптомная бактериурия);
- разрыв оболочек (подтекание вод) в сроки ранее 18 часов до родов;
- схватки или разрыв оболочек в сроки беременности менее 37 недель;
- лихорадка в родах;
- возраст младше 20 лет.
Диагностика
Для дифференциальной диагностики первичной и вторичной агалактии используют инструментальные и лабораторные методы исследования:
- УЗИ молочных желез на предмет сформированности железистого компонента;
- анализ крови на пролактин;
- при необходимости – КТ головного мозга (выявление новообразований, структурных изменений гипоталамо-гипофизарной системы).
Одним из методов диагностики агалактии является УЗИ
По итогам обследования может быть рекомендована уточняющая расширенная диагностика с привлечением смежных специалистов (эндокринолога, терапевта, хирурга, психотерапевта).
Профилактика БСБ
Как можно предотвратить Б-стрептококковую болезнь у новорожденных и матерей?
Для снижения риска развития БСБ у новорожденных наиболее эффективным оказалось профилактическое назначение антибиотиков роженице. Лучше, если введение антибиотиков начнется не позднее 4-6 часов до родоразрешения. Если женщина относится к группе риска, то чем раньше начнется введение антибиотиков в родах, тем ниже риск развития БСБ.
Для снижения риска развития БСБ рекомендуется профилактическое назначение антибиотиков всем женщином у которых роды начинаются или воды изливаются ранее 37 недель беременности.
Поскольку антибиотики могут оказывать побочное действие, которое в большинстве случаев достаточно слабо выражено, но в редких случаях может быть достаточно серьезным, решение о назначении антибиотиков принимает врач, учитывая баланс положительных и отрицательных факторов применения этих препаратов. Роженица обязательно должна сообщить врачам об аллергических реакциях на антибиотики в прошлом.
Кесарево сечение не снижает риск развития БСБ.
К сожалению, ни одна схема профилактики не эффективна на 100%.
Некоторые женщины, у которых в последствии развивается БСБ не имеют факторов риска. Поэтому мы настоятельно рекомендуем тестировать всех беременных на носительство стрептококков группы B.
Возможные осложнения
Один из главных вопросов урологу – можно ли вылечить бактериальный простатит? Если начать терапию своевременно и строго выполнять все рекомендации врача, добиться длительной ремиссии и даже полного излечения вполне возможно.
Но далеко не всегда пациенты обращаются к специалисту вовремя. Причиной может быть банальный стыд или отсутствие симптомов. При длительном развитии заболевания возникают осложнения:
- увеличение отека;
- абсцесс простаты;
- патологии яичек и придатков – везикулит, орхит;
- заболевания почек и мочевыводящих путей;
- гиперплазия простаты;
- онкология;
- бесплодие.
Распространение инфекции приводит к более серьезным проблемам и усугублению патологии.
Существует ли вакцина против БСБ?
В настоящее время во многих лабораториях проводится работа над созданием вакцины против стрептококков группы B. Можно надеятся, что внедрение такой вакцины в практику поможет спасти многих новорожденных и снизить риск преждевременных родов.
Можно ли беременеть опять, если после предыдущих родов у новорожденного была БСБ?
Женщины, у которых в прошлом были проблемы, связанные со стрептококками группы B, должны сообщить об этом врачам женской консультации и роддома. Профилактика БСБ может предотвратить развитие БСБ при последующих беременностях, и дети будут рождаться здоровыми и свободными от стрептококков.
Стрептококки группы B и кормление грудью
Кормление грудью не является фактором риска передачи стрептококка от матери к ребенку. Женщины-носительницы могут кормить своих детей грудью. Конечно, руки и соски должны быть чистыми.
Лечение
Лечение первичной агалактии не представляется возможным; новорожденный переводится на искусственное вскармливание.
К полному необратимому отсутствию молока могут привести и гормональные расстройства, в частности нарушение секреции пролактина.
Терапия вторичной агалактии включает:
- лечение основного заболевания, устранение провоцирующих факторов;
- нормализацию эмоционального состояния матери;
- проведение мер по восстановлению и усилению лактации (частые прикладывания ребенка к груди по требованию, регулярные сцеживания, ночные кормления);
- лактогонные средства (никотиновая кислота, витамин Е, Лактин, Дезаминоокситоцин);
- фитопрепараты (отвар листьев крапивы, экстракт боярышника, свежая зелень петрушки, настой грецких орехов в молоке, Лактовит и др.);
- физиотерапевтические процедуры (УФО, ультразвуковая терапия, электрофорез с никотиновой кислотой);
- высококалорийную диету.
Частое прикладывание ребенка к груди помогает вылечить вторичную агалактию