Возбудителем лейшманиоза являются паразитирующие простейшие рода Leishmania, который насчитывает более 20 видов. Установлено, что переносчиками паразитов Leishmania могут быть более 90 видов москитов. Существует 3 основные формы заболевания:
- Висцеральный лейшманиоз (ВЛ), также известный как кала-азар, который при отсутствии лечения в 95% случаев приводит к летальному исходу. Для него характерны нерегулярные приступы лихорадки, потеря веса, увеличение селезенки и печени и анемия. Большинство случаев происходит в Бразилии, Восточной Африке и Индии. По оценкам, в мире ежегодно происходит от 50 000 до 90 000 новых случаев ВЛ, однако ВОЗ получает уведомления лишь о 25-45% из них. Эта форма лейшманиоза остается одной из паразитарных инфекций с наиболее высоким эпидемическим потенциалом и смертностью. В 2018 г. более 95% новых случаев болезни, о которых была извещена ВОЗ, были зарегистрированы в 10 странах: Бразилии, Китае, Эфиопии, Индии, Ираке, Кении, Непале, Сомали, Южном Судане и Судане.
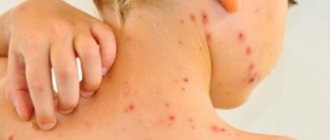
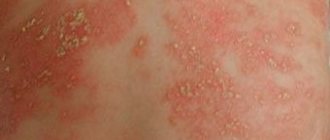
- Кожный лейшманиоз (КЛ) является наиболее распространенной формой лейшманиоза и сопровождается поражениями кожного покрова, главным образом язвами, на открытых участках тела. Поражения кожи могут оставлять перманентные шрамы и приводить к инвалидности или стигматизации. Около 95% случаев КЛ отмечаются в странах Америки, Средиземноморского бассейна, Ближнего Востока и Центральной Азии. В 2021 г. более 85% новых случаев КЛ были зарегистрированы в 10 странах: Афганистане, Алжире, Боливии, Бразилии, Колумбии, Иране (Исламской Республике), Ираке, Пакистане, и Сирийской Арабской Республике и Тунисе. По оценкам, в мире ежегодно имеет место от 600 000 до 1 миллиона новых случаев заболевания.
- Слизисто-кожный лейшманиоз приводит к частичному или полному разрушению слизистых оболочек носа, рта и гортани. Более 90% случаев слизисто-кожного лейшманиоза отмечаются в Боливии (Многонациональное Государство), Бразилии, Эфиопии и Перу.
Механизм передачи
Паразиты Leishmania передаются при укусах инфицированных самок москитов, которые питаются кровью для откладывания яиц. Эпидемиологические характеристики лейшманиоза могут быть разными в зависимости от вида паразитов и москитов, особенностей экологиии районов, где происходит передача инфекции, наличия у популяции контактов с возбудителем в данный момент или в прошлом, а также поведенческих факторов. Установлено, что естественными резервуарами паразитов Leishmania являются около 70 видов животных, в том числе человек.
Особенности эпидемиологии заболевания в различных регионах ВОЗ
Африканский регион
Висцеральная, кожная и слизисто-кожная формы лейшманиоза являются высокоэндемическими в Алжире и странах Восточной Африки. В Восточной Африке вспышки висцерального лейшманиоза – частое явление.
Регион стран Америки
Эпидемиология кожного лейшманиоза в странах Америки отличается высокой сложностью и большой неоднородностью в том, что касается циклов передачи, резервуаров, видов москитов-переносчиков, клинических проявлений и ответной реакции на лечение; кроме того, в одном и том же географическом районе могут циркулировать разные виды Leishmania. В 2021 г. более 97% случаев ВЛ в этом регионе было зарегистрировано в Бразилии.
Регион Восточного Средиземноморья
На этот регион приходится 70% всех случаев кожного лейшманиоза в мире. Висцеральный лейшманиоз является высокоэндемическим в Ираке, Сомали и Судане.
Европейский регион
Этот регион эндемичен по кожному и висцеральному лейшманиозу. В 2018 г. в регионе было зарегистрировано более 200 случаев, завезенных главным образом из Африки и региона стран Америки.
Регион Юго-Восточной Азии
Наиболее распространенной формой болезни в этом регионе является висцеральный лейшманиоз, но регион также эндемичен по кожному лейшманиозу. Это единственный регион, в котором реализуется региональная инициатива по ликвидации висцерального лейшманиоза как проблемы общественного здравоохранения к 2021 г. В 2021 г. в регионе было отмечено менее 5000 случаев заболевания, что стало беспрецедентно низким показателем. Регион уверено движется к достижению поставленной цели, и страны региона намерены получить от ВОЗ подтверждение элиминации заболевания к 2023 г.
Инфекционные болезни.
Инфекционные болезни на протяжении многих столетий занимали основное место в патологии людей и были бичом для населения. В дореволюционной России миллионы людей ежегодно заболевали разными инфекционными болезнями, не было года, свободного от эпидемий. Инфекционные болезни являлись главной причиной детской смертности и общей смертности населения, наносили огромный ущерб населению, экономике страны тем, что часто оставляли тяжелые и необратимые последствия. Десятки тысяч были слепыми после натуральной оспы, глухими, глухонемыми после скарлатины, имели стойкие парезы и параличи после менингита и полиомиелита. С тяжелым положением в отношении инфекционных болезней Советское государство столкнулось с первых же дней своего образования. Оно еще более усугублялось предшествующей мировой войной, гражданской войной, последовавшей за революцией, иностранной интервенцией, голодом и разрухой, огромной миграцией населения в стране. Все это вместе взятое привело к появлению невиданных по размаху эпидемий. Уже в те времена врачи придавали огромное значение борьбе с инфекционными болезнями. Уже в числе первых актов Советского государства были декреты и постановления по борьбе с этими болезнями. В начале XX века борьба с инфекционными болезнями развернулась широким фронтом. Прежде всего требовались соответствующие кадры. Задача эта была решена благодаря организации соответствующих кафедр в медицинских институтах. Не менее важное значение придавалось изучению инфекционных болезней, в которое включались специалисты разного профиля. Постепенно создавались соответствующие лаборатории и институты, в которых (вместе с кафедрами медицинских институтов) разрабатывались вопросы инфекционной патологии. Детские инфекционные болезни были обособлены в отдельный курс потому, что наиболее распространенные инфекции, чаще или почти исключительно, возникают в детском возрасте и даже преимущественно в раннем или дошкольном возрасте (они даже считались как бы обязательными для детей). Так, например, заболеваемость корью была для детей практически всеобщей и наблюдалась чаще в возрасте до 5 лет. Среди заболевших коклюшем (вторая по частоте заболеваний из детских инфекций) половину составляли дети в возрасте до 3 лет. Заболеваемость ветряной оспой, скарлатиной наиболее высока в возрасте от 1 года до 9–10 лет. Инфекционным болезням принадлежало первое место в структуре детской смертности, которая была очень высокой. Наконец, все инфекционные болезни, включая и те, которые распространены и среди детей, и среди взрослых, как, например, дизентерия, у детей имеют ряд патогенетических и клинических особенностей, обусловленных анатомо-физиологическими отличиями детского организма. В 20-х годах началось последовательно расширяющееся изучение инфекционных болезней у детей. Необходимо отметить ведущее значение работ, выполненных коллективами ученых во главе с А. И. Доброхотовой, М. Г. Данилевичем, А. А. Колтыпиным, В. И. Молчановым, а впоследствии их учениками и последователями. Исключительно большой вклад в изучение патогенеза инфекционных болезней внесли патоморфологи (В. Д. Цинзерлинг, А. А. Скворцов и др.). Проводились разносторонние исследования отечественных иммунологов, микробиологов, вирусологов и других специалистов; активнейшая работа осуществлялась эпидемиологами. Было выполнено огромное количество исследований, создана уникальная литература, разработана стройная система борьбы с детскими инфекционными болезнями, в результате использования которой достигнуты небывалые в истории успехи. В нашей стране резко снизилась заболеваемость – вплоть до ликвидации отдельных нозологических форм, при всех инфекционных болезнях уменьшилась летальность, в сотни и десятки раз снизилась смертность; детские инфекции в смертности населения практически почти утратили значение. Резко возросшая продолжительность жизни в нашей стране, по общему признанию, является результатом снижения детской смертности и главным образом за счет детских инфекций. Стройная система борьбы с инфекционными болезнями имеет государственный характер. Труд работников здравоохранения, в частности их борьба с инфекционными болезнями, – важная часть общесозидательной деятельности современного общества. Эта борьба не окончена, предстоит решать задачи по дальнейшему обезвреживанию детских инфекций. В настоящее время интенсивная разработка в области инфекционных болезней продолжается и приводит к открытию новых сторон известных болезней, выделению новых возбудителей и даже новых нозологических форм. Инфекционные болезни под воздействием многочисленных факторов подверглись эволюции, особенно заметной в последние десятилетия. Поэтому изложение курса отличается возрастающей сложностью и многоплановостью при рассмотрении каждой нозологической единицы. Представлены описание классических проявлений инфекций, характеристика новых форм инфекционных болезней, появившихся в процессе эволюции, причина их формирования и, наконец, современные особенности патогенеза и клиники. Инфекционные болезни – это заболевания, вызываемые микроорганизмами. Они отличаются контагиозностью, специфичностью возбудителя, клиническими закономерностями в виде цикличности и формированием в процессе болезни иммунитета. Контагиозность заключается в передаче возбудителя от больного к окружающим людям. Специфичность возбудителя в том, что данный микроорганизм при заражении других людей вызывает у них ту же болезнь и эта нозологическая форма не может быть обусловлена другими микроорганизмами. Так, например, брюшной тиф, дизентерию, дифтерию, корь вызывают соответственно палочки брюшного тифа, дизентерии, коревой вирус. Какие-либо другие микроорганизмы могут обусловливать сходные отдельные симптомы, синдромы, но не весь комплекс заболевания. Нередко инфекционную болезнь обозначают словом «инфекция». Однако это не синонимы, понятие «инфекция» значительно шире и наряду с инфекционными болезнями включает так называемые инфекционные воспалительные процессы. Последние тоже вызываются микроорганизмами, контагиозны, но не имеют выраженных клинических закономерностей в виде цикличности с делением на определенные периоды. Главное отличие заключается в том, что возбудитель вызывает не какую-либо определенную клиническую форму, а разнообразные заболевания со свойственной им клинической картиной. Аналогичные, вплоть до полного клинического тождества, заболевания могут быть обусловлены и другими видами возбудителя, например, стрептококковые, стафилококковые процессы. И стрептококки, и стафилококки обладают способностью поражать любую ткань, любой орган человеческого организма и вызывают разные заболевания: ринит, тонзиллит, отит, лимфаденит, пневмонию, плеврит, менингит, сепсис и др. Многие из этих заболеваний могут быть обусловлены и другими микроорганизмами. Так, пневмония может быть вызвана не только стрептококками и стафилококками, но и палочкой Пфейффера, клебсиеллой и др. Эти инфекционные процессы не оформились в виде определенной инфекционной болезни со свойственной ей цикличностью, их нозологическая характеристика недостаточно очерчена. Обычно они возникают в виде воспалительных процессов, их инфекционная сущность является непреложной. Существуют отличия и в отношении иммунитета. Инфекционные болезни дают преимущественно прочный иммунитет не только на года, но часто и на всю жизнь (корь, ветряная оспа, эпидемический паротит, коклюш, брюшной тиф, скарлатина и др.). Инфекционные процессы иммунитета или не дают совсем или же он непродолжителен; в ряде случаев отмечается даже склонность к повторности заболеваний, как это наблюдается в отношении стрептококковых, стафилококковых заболеваний. Разделение инфекционных болезней и инфекционных процессов часто весьма условно, по мере изучения грани между ними заметно стираются. Отдельные инфекционные процессы объединены на основе общности клинических, морфологических и других признаков, главное же – на основе единства возбудителя. Так была выделена и внесена в учебники инфекционных болезней стрептококковая, стафилококковая инфекция. Основными отличиями инфекционных болезней являются контагиозность, специфичность возбудителя, особенность клинических закономерностей, формирование иммунитета. В течении инфекционных болезней различают инкубационный, или скрытый, период, продромальный, или период предвестников, периоды развития болезни и реконвалесценции. Инфекционную патологию необходимо понимать в широком плане, включая все заболевания, обусловленные микроорганизмами, – как инфекционные болезни, так и инфекционные процессы.
Пост-кала-азарный кожный лейшманиоз (ПККЛ)
Пост-кала-азарный кожный лейшманиоз (ПККЛ), как правило, является последствием висцерального лейшманиоза и проявляется в виде макулезной, папулезной или узелковой сыпи, чаще всего на лице, плечах, туловище и других частях тела. Эта клиническая форма заболевания характерна в основном для стран Восточной Африки и индийского субконтинента, где она регистрируется у 5‑10% пациентов с висцеральным (кала-азарным) лейшманиозом. Обычно кожные высыпания появляются в промежутке от 6 месяцев до одного или более лет после исчезновения признаков перенесенного висцерального лейшманиоза, однако это может произойти и раньше. Люди с ПККЛ считаются потенциальным источником инфекции.
Лейшманиоз
В соответствии с особенностями клиники, этиологии и эпидемиологии лейшманиозы подразделяют на следующие виды. Висцеральный лейшманиоз (кала-азар) 1. Зоонозные: средиземноморско-среднеазиатский (детский кала-азар), восточно-африканский (лихорадка дум-дум), кожно-слизистый лейшманиоз (лейшманиоз Нового Света, носоглоточный лейшманиоз). 2. Антропонозный (индийский кала-азар).
Кожный лейшманиоз 1. Зоонозный (сельский тип болезни Боровского, пендинская язва). 2. Антропонозный (городской тип болезни Боровского, ашхабадская язва, багдадский фурункул). 3. Кожный и кожно-слизистый лейшманиоз Нового Света (эспундия, болезнь Бреды). 4. Эфиопский кожный лейшманиоз.
Висцеральный средиземноморско-азиатский лейшманиоз. Инкубационный период. Варьирует от 20 дней до 3-5 мес, в редких случаях до 1 года и более. У детей раннего возраста и редко у взрослых задолго до общих проявлений болезни возникает первичный аффект в виде папулы.
Начальный период заболевания. Характерны постепенное развитие слабости, снижение аппетита, адинамия, бледность кожных покровов, небольшое увеличение селезёнки. Незначительно повышается температура тела.
Период разгара. Обычно начинается с подъёма температуры тела до 39-40 °С. Лихорадка принимает волнообразный или неправильный характер и длится от нескольких дней до нескольких месяцев со сменой эпизодов высокой температуры и ремиссий. В отдельных случаях температура тела в течение первых 2-3 мес бывает субфебрильной или даже нормальной.
При осмотре больных определяют полилимфаденопатию (периферических, перибронхиальных, мезентериальных и других лимфатических узлов), увеличение и уплотнение печени и даже в большей степени селезёнки, безболезненных при пальпации. В случаях развития бронхаденита возможен кашель, нередки пневмонии вторично-бактериального характера.
По мере течения заболевания состояние больных прогрессивно ухудшается. Развиваются похудание (вплоть до кахексии), гиперспленизм. Поражения костного мозга ведут к прогрессирующей анемии, гранулоцитопении и агранулоцитозу, иногда с некрозом слизистых оболочек полости рта. Нередко возникают проявления геморрагического синдрома: кровоизлияния в кожу и слизистые оболочки, кровотечения из носа, ЖКТ. Фиброзные изменения в печени приводят к портальной гипертензии с отёками и асцитом, чему способствует прогрессирующая гипоальбуминемия.
Вследствие гиперспленизма и высокого стояния диафрагмы сердце несколько смещается вправо, тоны его становятся глухими, развиваются тахикардия и артериальная гипотензия. Эти изменения наряду с анемией и интоксикацией приводят к появлению и нарастанию признаков сердечной недостаточности. Возможны диарея, нарушения менструального цикла, импотенция.
Терминальный период. Наблюдают кахексию, падение мышечного тонуса, истончение кожи, развитие безбелковых отёков, резкую анемию.
Заболевание может проявляться в острой, подострой и хронической формах. • Острая форма. Изредка встречают у маленьких детей. Развивается бурно, без лечения быстро заканчивается летальным исходом. • Подострая форма. Встречают более часто. Характерны тяжёлые клинические проявления, длящиеся 5-6 мес. • Хроническая форма. Развивается наиболее часто, нередко протекает субклинически и латентно.
При висцеральном антропонозном лейшманиозе (индийский кала-азар) у 10% больных через несколько месяцев (до 1 года) после терапевтической ремиссии на коже появляются так называемые лейшманоиды. Они представляют собой мелкие узелки, папилломы, эритематозные пятна или участки кожи с пониженной пигментацией, в которых содержатся лейшмании в течение длительного времени (годами и десятилетиями).
Кожный зоонозный лейшманиоз (пендинская язва, болезнь Боровского). Встречают в тропических и субтропических странах. Инкубационный период варьирует от 1 нед до 1,5 мес, в среднем составляет 10-20 дней. В месте входных ворот появляется первичная лейшманиома, вначале представляющая собой гладкую папулу розового цвета диаметром 2-3 мм. Размеры бугорка быстро увеличиваются, при этом он иногда напоминает фурункул, но безболезненный или слабо болезненный при пальпации. Через 1-2 нед в центре лейшманиомы начинается некроз, напоминающий головку гнойника, а затем образуется болезненная язва до 1-1,5 см в диаметре, с подрытыми краями, мощным ободком инфильтрата и обильным серозно-гнойным или сукровичным экссудатом; Вокруг неё часто формируются мелкие вторичные бугорки, так называемые «бугорки обсеменения», также изъязвляющиеся и при слиянии образующие язвенные поля. Так формируется последовательная лейшманиома. Лейшманиомы чаще локализуются на открытых частях тела, их количество варьирует от единиц до десятков. Образование язв во многих случаях сопровождает развитие безболезненных лимфангитов и лимфаденитов. Через 2-6 мес начинаются эпителизация язв и их рубцевание. Общая длительность заболевания не превышает 6-7 мес.
Диффузно-инфильтрирующий лейшманиоз. Характеризуется выраженной инфильтрацией и утолщением кожи с большой зоной распространения. Постепенно инфильтрат рассасывается без следа. Мелкие изъязвления наблюдают лишь в исключительных случаях; они заживают с образованием едва заметных рубцов. Этот вариант кожного лейшманиоза встречают очень редко у пожилых людей.
Туберкулоидный кожный лейшманиоз. Иногда наблюдают у детей и молодых лиц. Он отличается образованием вокруг рубцов или на них мелких бугорков. Последние могут увеличиваться и сливаться друг с другом. В динамике заболевания они изредка изъязвляются; в последующем язвы заживают с рубцеванием.
Кожный анптропонозный лейшманиоз. Отличается длительным инкубационным периодом в несколько месяцев или даже лет и двумя основными особенностями: медленным развитием и меньшей выраженностью кожных поражений.
Осложнения и прогноз Запущенный лейшманиоз могут осложнять пневмонии, гнойно-некротические процессы, нефрит, агранулоцитоз, геморрагический диатез. Прогноз тяжёлых и осложнённых форм висцерального лейшманиоза при несвоевременном лечении часто неблагоприятный. При лёгких формах возможно спонтанное выздоровление. В случаях кожного лейшманиоза прогноз для жизни благоприятный, но возможны косметические дефекты.
Основные факторы риска
Социально-экономические условия
Нищета является фактором риска заболевания лейшманиозом. Плохие жилищные условия и антисанитарная обстановка (например, отсутствие системы утилизации отходов, открытая канализация) могут способствовать увеличению числа мест, благоприятных для размножения и жизни москитов, а также их близости к человеку. Москитов привлекают скученные жилищные условия, благоприятные для питания кровью людей. Поведенческие факторы, такие как сон на открытом воздухе или на земле, также могуть быть связаны с повышенным риском заражения.
Неполноценное питание
Белково-энергетическая недостаточность и дефицит железа, витамина А и цинка в рационе повышают риск развития клинической формы заболевания в случае инфекции.
Перемещение населения
Эпидемии двух наиболее распространенных форм лейшманиоза часто связаны с миграцией и перемещением не имеющих иммунитета людей на территорию районов, где циркулирует инфекция. Важными факторами заболеваемости остаются профессиональная деятельность и масштабное сведение лесов.
Экологические изменения
Факторами заболеваемости лейшманиозом могут быть урбанизация и повышение интенсивности хозяйственной деятельности в лесных районах.
Изменение климата
Эпидемиология лейшманиоза зависит от ряда климатических факторов:
- изменение температурного режима, режима осадков и влажности могут оказывать значительное влияние на ареал распространения, выживаемость и размеры популяций переносчиков и резервуаров инфекции;
- небольшие колебания температуры могут оказывать глубокое воздействие на цикл развития промастигот лейшманий в организме москитов, что может создавать условия для передачи простейших в районах, ранее не являвшихся эндемичными по этой болезни;
- засуха, голод и наводнения могут провоцировать массовое перемещение и миграцию населения в районы циркуляции лейшманиоза, а плохое питание может негативно сказываться на иммунитете.
Диагностика и лечение
Диагностика висцерального лейшманиоза выполняется на основе клинической картины в сочетании с паразитологическими или серологическимм исследованиями (например, экспресс-тестированием). Для диагностики кожного и слизисто-кожного лейшманиоза серологические исследования не представляют большого интереса; в этих случаях диагноз ставится на основе клинической картины и результатов паразитологического исследования.
Выбор лечения при лейшманиозе зависит от ряда факторов, таких как клиническая форма, наличие сопутствующих патологий, вид паразита и географический район. Лейшманиоз поддается лечению и может излечиваться полностью, однако эффективность лекарственных препаратов зависит от состояния иммунной системы пациента, и при ослабленном иммунитете не исключены рецидивы. Всем пациентам с висцеральным лейшманиозом показано безотлагательное назначение полного курса лечения. Детальная информация о лечении разных форм лейшманиоза в зависимости от географического района приведена в серии технических докладов ВОЗ №949, посвященной борьбе с лейшманиозом.
Публикации в СМИ
Лейшманиоз — общее название протозойных трансмиссивных инфекций, вызываемых внутриклеточно паразитирующими жгутиковыми простейшими рода Leishmania.
Этиология • Различные виды лейшманий • Переносчики — самки москитов рода Phlebotomus и Lutzomyia. Патоморфология • Выраженная лимфоцитарная инфильтрация в поражённых органах и тканях в сочетании с некротическими и дегенеративными процессами, скоплениями лейшманий, фиброзом • Изъязвления на коже и слизистой носоглотки.
Классификация, эпидемиология и клиническая картина • Лейшманиоз висцеральный (болезнь Лейшмана–Донована, лейшманиоз внутренний, лихорадка кахектическая, спленомегалия тропическая) •• Возбудитель — Leishmania donovani •• Основные резервуары в Евразии и Латинской Америке — грызуны, лисы, шакалы, дикобразы и собаки. В Восточной Индии и Бангладеш, где естественный резервуар — человек, эпидемии лейшманиоза регистрируют каждые 20 лет •• Симптомы формируются через 3–12 мес после заражения. В Азиатском регионе в 75% случаев отмечают появление симптомов в первый месяц после заражения •• Клиническая картина: неправильная лихорадка, лихорадочные приступы продолжаются, постепенно угасая, в течение 2–8 нед, затем проявляются с нерегулярными интервалами; мальабсорбция и диарея; увеличение печени и селезёнки; лимфаденопатии; отёки; у лиц со слабой пигментацией кожи наблюдают сероватые пятна на лице и голове; анемия и тромбоцитопения с последующими кровоизлияниями, агранулоцитоз, лейкопения; протекает остро и тяжело с возможным смертельным исходом.
• Лейшманиоз висцеральный восточно-африканский — разновидность висцерального лейшманиоза. Возбудитель — Leishmania donovani подвид archibaldi. Распространён на территории Восточной Африки (от Сахары на Севере до Экватора). Заболевание регистрируют чаще у мужчин в возрасте 10–25 лет; отличается поражением кожи в виде узлов, нередко изъязвляющихся, с последующим поражением внутренних органов.
• Лейшманиоз висцеральный индийский (кала-азар, лихорадка ассамская, лихорадка дум-дум) — разновидность висцерального лейшманиоза. Возбудитель — Leishmania donovani подвид donovani. Распространён в Восточной Индии и Бангладеш; отличается тёмной окраской кожи в связи с поражением коры надпочечников.
• Лейшманиоз висцеральный средиземноморско-среднеазиатский (кала-азар средиземноморский детский) — разновидность висцерального лейшманиоза. Возбудитель — Leishmania donovani подвид infantum. Распространён в Южной Европе, Северной Африке, Средней Азии, на Ближнем Востоке и Северо-Западе Китая. Наблюдают преимущественно у детей; характерно острое начало с высокой температурой тела и увеличением лимфатических узлов.
• Лейшманиоз кожный Нового света (лейшманиоз кожно-слизистый, лейшманиоз слизистых оболочек, лейшманиоз американский) •• Возбудители — Leishmania braziliensis, Leishmania mexicana •• Заболевание характерно для влажных лесов Центральной и Южной Америки; резервуар — крупные лесные грызуны. Обычно регистрируют у рабочих, занятых на лесных и дорожных работах, среди населения лесных посёлков •• Симптомы появляются через 1–4 нед после укуса переносчика •• Клиническая картина: характерны безболезненные, деформирующие поражения рта и носа, метастазирующие на соседние участки с появлением грибовидных и эрозивных язв на языке, слизистой щёк и носа; возможны рецидивы через несколько лет после спонтанного исчезновения первичных очагов; наблюдают разрушение носовой перегородки, твёрдого нёба и деструктивные поражения глотки; заболевание сопровождают лихорадка, снижение веса и вторичные бактериальные инфекции.
• Лейшманиоз кожно-слизистый бразильский (эспундия) — разновидность кожного лейшманиоза Нового света. Возбудитель — Leishmania braziliensis подвид braziliensis. Распространён в лесах Южной Америки к востоку от Анд, протекает с обширным поражением кожи, в последующем слизистых оболочек, обычно верхних дыхательных путей, иногда с глубоким разрушением мягких тканей и хрящей.
• Лейшманиоз Ута (ута) — разновидность кожного лейшманиоза Нового света. Возбудитель — Leishmania peruviana. Распространён в высокогорных районах Южной Америки. Протекает с образованием единичных язв, рубцующихся в течение года.
• Кожный диффузный лейшманиоз — разновидность кожного лейшманиоза Нового света. Возбудители — Leishmania mexicana подвид amazoniensis, Leishmania mexicana подвид pifanoi, Leishmania mexicana подвид venezuelensis, Leishmania mexicana подвид garnhami. Клинические проявления не отличаются от азиатских и африканских типов кожного лейшманиоза. Однако случаи спонтанного выздоровления наблюдают реже. Переносчики — москиты рода Lutzomyia. Исключения составляют поражения вызванные Leishmania mexicana подвид mexicana (каучуковая язва), распространённые в Мексике, Гватемале, Белизе; выявляют у сборщиков каучука (чиклеро) и лесорубов; переносчик — москит Lutzomyia olmeca. Характерно образование безболезненных неметастазирующих хронических (несколько лет) язв, обычно локализованных на шее и ушах. Как правило, наблюдают грубые деформации ушных раковин (ухо чиклеро).
• Лейшманиоз кожный Старого света (болезнь Боровского) •• Возбудитель — Leishmania tropica •• Эндемическая инфекция с наибольшей заболеваемостью в осенние месяцы •• Естественный резервуар — мелкие грызуны (мыши, крысы, даманы), переносчики — москиты Phlebotomus papatasi (основной переносчик), Phlebotomus duboscqi, Phlebotomus salehi, Phlebotomus longpipes и Phlebotomus pedifer •• Распространён в районах, граничащих с пустынями с низким расположением подпочвенных вод •• Клиническая картина: инкубационный период длится от 2 нед до 5 мес; характерны поражения на открытых участках тела, склонные к изъязвлению и центробежному распространению; дно язвы покрыто грануляционной тканью, края воспалённые; через 3–12 мес наблюдают спонтанное излечение с образованием грубого пигментированного шрама.
• Лейшманиоз кожный антропонозный (лейшманиоз кожный городской, лейшманиоз кожный поздноизъязвляющийся) — разновидность кожного лейшманиоза Старого Света. Возбудитель — Leishmania tropica подвид minor. Распространён в городах Средиземноморья, Ближнего и Среднего Востока, западной части полуострова Индостан; характеризуется продолжительным инкубационным периодом и затяжным некрозом инфильтратов.
• Лейшманиоз кожный зоонозный (лейшманиоз кожный остронекротизирующийся, лейшманиоз кожный сельский) — разновидность кожного лейшманиоза Старого Света. Возбудитель — Leishmania tropica подвид major. Распространён в оазисах пустынь и полупустынь Ближнего Востока, Средней Азии, Индии и Африки. Характеризуется коротким инкубационным периодом и быстрым некрозом инфильтратов.
• Рецидивирующий (волчаночный) лейшманиоз — разновидность кожного лейшманиоза Старого Света. Возбудитель — Leishmania tropica подвид tropica. Характеризуется частичным заживлением очагов поражения, интенсивным образованием гранулём, частым развитием сопутствующих поражений, способствующих образованию гранулематозной ткани без признаков излечения, иногда в течение многих лет.
• Лейшманиоз кожный люпоидный (лейшманиоз кожный туберкулоидный, металейшманиоз, паралейшманиоз) — рецидив кожного лейшманиоза, характеризующийся образованием плотных сливающихся буровато-красных бугорков вокруг зарубцевавшихся лейшманиом. Лабораторные исследования • Обнаружение возбудителей в мазках, окрашенных по Романовскому–Гимзе, и в культурах, выращенных после посева аспирационного материала лимфатических узлов, костного мозга, селезёнки, или биопсийного материала лимфатических узлов. В макрофагах обнаруживают амастиготы бобовидной формы с тёмным круглым ядром и короткими палочковидными кинетопластами (тельца Лейшмана–Донована) • Реакция прямой агглютинации выявляет IgM, характерные для острой фазы • Кожные пробы с лейшманином (проба Монтегоро): при кожной форме лейшманиоза положительны 6–8 нед после выздоровления, но не при диффузном лейшманиозе. При висцеральном лейшманиозе результаты отрицательные. Тест применяют только при эпидемиологических исследованиях • Для видовой идентификации используют моноклональные АТ или метод гибридизации ДНК • ИФА — высокочувствительный и специфичный метод в диагностике висцеральных поражений.
Дифференциальная диагностика • Малярия • Бруцеллез • Туберкулёз • Тиф • Абсцесс печени • Сифилис • Лепра • Фрамбезия. ЛЕЧЕНИЕ Тактика ведения • Постельный режим, гигиена полости рта, усиленное питание • Гемотрансфузии при анемии и антибактериальная химиотерапия при бактериальных осложнениях (дополнительно к специфической терапии) • Периодический контроль функций ССС, печени, почек • Для профилактики рецидивов проводят осмотры через 3 и 12 мес.
Хирургическое лечение — спленэктомия. Лекарственная терапия • Препараты выбора •• Меглумин антимониат (глюкантим) — по 20–60 мг/кг глубоко в/м 1 р/сут в течение 20–30 дней •• При рецидиве заболевания или недостаточной эффективности лечения следует провести повторный курс инъекций в течение 40–60 дней. Эффективно дополнительное назначение аллопуринола 20–30 мг/кг/сут в 3 приёма внутрь • Альтернативные препараты при рецидивах заболевания и резистентности возбудителя к препаратам выбора •• Амфотерицин В — 0,5–1,0 мг/кг в/в через день •• При отсутствии эффекта химиотерапии дополнительно человеческий рекомбинантный -ИФН.
Осложнения • На поздних стадиях заболевания возможны отёки, кахексия, гиперпигментация • Бактериальные суперинфекции и кровотечения из ЖКТ могут стать причиной смерти нелеченых больных с висцеральным лейшманиозом • У 3–10% леченых пациентов развиваются изменения кожных покровов в виде депигментированных пятен и бородавкообразных узелков на лице и разгибательной поверхности конечностей • У пациентов со слизисто-кожным лейшманиозом возможны метастатические деструктивные поражения слизистой носоглотки.
Течение и прогноз • При ранней диагностике и своевременном лечении выздоравливают более 90% больных • Даже на фоне химиотерапии смертность достигает 15–25% • При отсутствии лечения 95% взрослых и 85% детей погибают в течение 3–20 мес. Профилактика • Проводят уничтожение насекомых-переносчиков, грызунов и бродячих собак в районах, прилегающих к населённым пунктам • Лицам, посещающим эндемичные очаги, рекомендовано пользоваться индивидуальными средствами защиты (репелленты, противомоскитные сетки и т.д.) • Своевременное лечение больных лейшманиозом.
МКБ-10 • B55 Лейшманиоз
Профилактика и контроль
Профилактика и контроль лейшманиоза требуют комбинированного подхода, поскольку передача инфекции происходит в рамках сложной биологической системы, в которой участвуют человек или животное-резервуар (хозяева), паразит и его переносчик (москит). К основным мерам профилактики лейшманиоза относятся:
- Ранняя диагностика и быстрое начало эффективного лечения способствуют уменьшению распространенности болезни и предотвращают инвалидность и смерть пациентов. Это дает возможность снизить интенсивность передачи инфекции и вести мониторинг распространения и бремени болезни. В настоящее время существуют высокоэффективные и безопасные препараты для лечения лейшманиоза, особенно его висцеральной формы, хотя их применение может быть сопряжено с трудностями. Благодаря усилиям ВОЗ по согласованию цен и программе бесплатного обеспечения препаратами при посредничестве ВОЗ доступ к лекарственным средствам был значительным образом расширен.
- Борьба с переносчиками способствует снижению заболеваемости или прерыванию передачи инфекции путем сокращения численности популяций москитов. Для борьбы с переносчиками применяются распыление инсектицидов, обработанные инсектицидом сетки, меры инженерно-экологического обустройства и средства индивидуальной защиты.
- Эффективный эпиднадзор имеет большое значение, поскольку позволяет вести оперативный мониторинг обстановки и принимать меры во время эпидемий и в ситуациях, когда среди пациентов, находящихся на лечении, отмечаются высокие коэффициенты летальности.
- Контроль численности популяций животных-резервуаров инфекции требует сложного комплекса мероприятий и поэтому должен выполняться с учетом местных условий.
- Социальная мобилизация и укрепление партнерств: мобилизация и санитарное просвещение местного населения и проведение эффективных мероприятий, направленных на изменение поведения, всегда должны осуществляться с учетом местной специфики. Решающее значение имеют работа в партнерстве и сотрудничество с различными заинтересованными сторонами и программами по борьбе с другими трансмиссивными болезнями.
Деятельность ВОЗ
Работа ВОЗ по вопросам борьбы с лейшманиозом ведется по следующим направлениям:
- техническое и финансовое содействие национальным программам по борьбе с лейшманиозом в интересах обновления методических документов и составления планов борьбы с заболеванием, охватывающих создание устойчивых и эффективных систем эпиднадзора и систем обеспечения готовности к эпидемиям и реагирования на них;
- мониторинг эпидемиологических показателей и оценка эффективности мероприятий по борьбе с заболеванием, что способствует повышению осведомленности и ведению информационно-разъяснительной работы по вопросу о глобальном бремени лейшманиоза, а также обеспечению равноправного доступа к медицинской помощи;
- разработка научно обоснованных стратегий и стандартов в области профилактики лейшманиоза и борьбы с ним, а также мониторинг их осуществления;
- укрепление сотрудничества и координации среди партнеров и заинтересованных сторон;
- содействие научным исследованиям и использованию эффективных средств борьбы с лейшманиозом, в том числе безопасных, эффективных и доступных по стоимости лекарств, диагностических средств и вакцин;
- оказание поддержки национальным программам по борьбе с заболеванием в интересах обеспечения доступа пациентов к лекарственным препаратам гарантированного качества.
Тропические болезни.
Сайт включает основные сведения об этиологии, патогенезе, клинике, диагностике, лечении и профилактике протозойных, бактериальных, вирусных в грибковых заболеваний, распространенных в жарких странах. Помимо этого, представлены данные по гигиене жарких стран и противоэпидемическим мероприятиям, по борьбе с инфекционными болезнями в странах с тропическим климатом. Преподавание и личный опыт работы в медицинских учреждениях некоторых стран Африки и Азии явились основанием для создания данного учебника по главнейшим разделам курса тропической медицины. В основу тропических болезней положены разделы официальной программы для иностранных студентов, обучающихся в медицинских институтах и университетах стран СНГ, здесь рассмотрены главнейшие разделы курса тропической медицины.. При написании учебника авторы не претендовали на исчерпывающее изложение всех нозологических форм заболеваний, имеющихся в странах с тропическим и субтропическим климатом, а имели в виду На сайте освещены избранные вопросы тропической медицины, куда вошли протозойные и глистные инвазии, вирусные инфекции, тропические микозы. В предложенном материале нашли отражение особо опасные инфекции (натуральная оспа, холера, чума) и заболевания, вызываемые ядовитыми животными. Наибольший удельный вес занимают вопросы клиники, диагностики и лечения собственно тропических форм паразитарных и трансмиссивных заболеваний и микозы. При создании этого раздела сайта были использованы накопленные к настоящему времени данные отечественной и зарубежной литературы, а также личный опыт по эпидемиологии, клинике, диагностике, лечению болезней, свойственных зонам субтропического и тропического климата. Одним из важных вопросов, изложение которых требует унификации, является номенклатура химиотерапевтических препаратов.
Новости медицины в мире:
| Кофе вредно или полезно? У регулярно пьющих кофе повышения АД после введения кофеина не наблюдается. У нерегулярно употребляющих кофе АД повышается после приема, как кофеина, так и кофе или КБК; следовательно, можно предположить, что за это повышение АД ответственны другие ингредиенты кофе, а не кофеин. Подробнее… | Беременность – СПИДу нет! Ученые пришли к выводу, что высокоактивная антириретровирусная терапия (ВАРТ) значительно снижает риск передачи ВИЧ инфекции детям (передача инфекции детям от матерей, которые получали ВАРТ, наблюдалась лишь в 1% случаев), а также помогает на сегодняшний день вести нормальный, комфортный образ жизни. Подробнее… | Сырое молоко может вызвать серьёзное осложнение беременности Химическое соединение, содержащееся в непастеризованной пище, обнаружено в необычайно высоком уровне в эритроцитах крови беременных женщин с диагностированной преэклампсией – серьёзным осложнением беременности, чреватым сердечными проблемами. Подробнее… | Рыбий жир может нанести вред Пищевые добавки с рыбьим жиром, помогающие одним кардиологическим больным, могут ухудшить состояние других, сообщает EurekAlert со ссылкой на исследование больницы св. Майкла и университета Торонто, Канада, опубликованное во вчерашнем номере журнала Канадской медицинской ассоциации. Подробнее… |
| Лечение импотенции найдено!!! Недавно ученым удалось выделить вещество, усиливающее эрекцию, но действующее иначе, чем Виагра (и ей подобным препаратам) из яда пауков. Подробнее… | Новые методы лечения зубов. Зубной боли скажем: «НЕТ!» …открытие данного гена поможет воссоздавать поврежденную зубную эмаль, облегчить лечения зубов и даже выращивать новые зубы взамен утраченных. Подробнее… | Лечение рака за 60 минут – это реальность. «Кибер-нож» работает с субмиллиметровым разрешением, позволяя четко локализовать и устранить опухоли так, что потери окружающих здоровых тканей являются мизерными – до 0,1–0,3 мм. Подробнее… | Каракурт или Черная вдова уже в наших краях. Яд Черной вдовы сильнее, чем яд у одной из самых страшных змей – гремучей змеи (в 15 раз сильнее). Подробнее… |