9 сентября 2021 Ринофарингит или назофарингит — это воспаление слизистой носовой полости, глотки и их лимфоидных образований.
Наши верхние дыхательные пути не имеют четких границ. Все границы между глоткой, гортанью, носом и другими отделами дыхательной системы весьма условные.
В связи с этим, воспаление глотки практически всегда, независимо от причины, распространяется на соседние области дыхательных путей.
Носовая полость служит главными входными воротами для инфекции. Из носовой полости вирусы, бактерии, грибы и другие возбудители заболеваний очень незаметно и быстро проникают в глотку и распространяются по дыхательным путям.3
Причины ринофарингита
Ринофарингит – преимущественно инфекционное заболевание. Более чем в 80% случаев, особенно в осенне-зимний период, его вызывают вирусы – риновирус, аденовирусы, вирусы гриппа и т.д. Чуть реже возникает бактериальный ринофарингит. В этом случае возбудителями болезни являются хламидии, микоплазмы, стрепто- и стафилококки.
Отдельно можно выделить аллергический ринофарингит, развивающийся под влиянием аллергенов, проникающих в верхние дыхательные пути – пыльцы растений, шерсти животных, табачного дыма, бытовой химии и т.п.
Факторы риска развития насморка: переохлаждение, слабый иммунитет, наличие хронических ЛОР-заболеваний или патологий внутренних органов.
Диагностика
Первичный диагноз и лечение по общей схеме определяются больному при первом же обращении к врачу. Предварительный диагноз ставится на основании визуального осмотра глотки и сбора анамнеза. Далее требуется проведение более серьезной диагностики для определения возбудителя болезни и оценки общего состояния пациента.
1. Общий анализ крови. Нужен для определения степени воспаления и общего состояния.
2. Общий анализ мочи. Необходим для оценки работы почек и ряда обменных процессов в организме.
3. Мазок из зева с дальнейшим посевом на питательную среду. Это исследование позволяет установить возбудителя заболевания и определить, какой антибиотик будет против него максимально эффективен.
При необходимости врач может направить пациента на консультацию к другим специалистам, если будут определены осложнения болезни или то, что она является последствием иной патологии. Бактериальный фарингит лечение иногда может иметь достаточно широкое.
Симптомы ринофарингита
Болезнь развивается остро:
- отекает слизистая оболочка носа;
- появляются обильные водянистые или слизистые выделения;
- затрудняется носовое дыхание;
- в носу ощущаются жжение и зуд;
- начинает болеть горло;
- повышается температура тела.
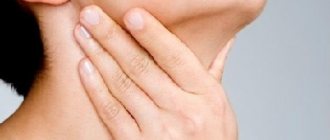
Отек слизистой способствует заложенности носа, что приводит к снижению или утрате обоняния, изменению тембра голоса (появляется специфическая гнусавость). Больной часто чихает, у него начинает болеть голова. Образуемая в носу слизь стекает по задней стенке глотки, из-за чего возникает рефлекторный кашель. Могут увеличиваться лимфатические узлы в области шеи.
Ринофарингит у детей имеет аналогичную клиническую картину. Кроме того, дети часто капризничают, отказываются от еды.
При отсутствии лечения развивается хронический ринофарингит. Заложенность носа возникает периодически, чаще всего закладывает ту половину носа, на стороне которой лежит человек (левую – на левом боку и наоборот). В положении лежа на спине носовое дыхание затрудняется полностью. Другие симптомы, свойственные острой форме болезни, обычно отсутствуют. В случае развития атрофического ринита пациенты жалуются на сухость и зуд в носовой полости, в носу образуются корочки с неприятным запахом. В случае гипертрофического хронического ринита нос заложен постоянно.
Острый Назофарингит
22.04.2019
| 1C Сильная рекоменда¬ция, основанная на доказательствах низкого качества | Польза, вероятно, будет превалировать над возможны¬ми рисками и затратами, либо наоборот | Доказательства, основанные на обсервационных исследованиях, бессистемном клиническом опыте, результатах РКП, выполненных с существенными недостатками. Любая оценка эффекта расценивается как неопределенная. | Относительно сильная рекомендация, которая может быть изменена при получении доказательств более высокого качества |
| 2А Слабая рекомендация, основанная на доказательствах высокого качества | Польза сопоставима с возможными рисками и затратами | Надежные доказательства, основанные на хорошо выполненных РКП или подтвержденные другими неопровержимыми данными. Дальнейшие исследования вряд ли изменят нашу уверенность в оценке соотношения пользы и риска. | Слабая рекоменда¬ция.Выбор наилучшей тактики будет зави¬сеть от клинической ситуации (обстоя¬тельств), пациента или социальных предпочтений. |
| 2В Слабая рекоменда¬ция, основанная на доказательствах уме-ренного качества | Польза сопоставима с рисками и осложнениями, однако в этой оценке есть неопределенность. | Доказательства, основанные на результатах РКП, выполненных с существенными ограничениями (противоречивые результаты, методологические дефекты, косвенные или случайные), или сильные доказательства, представленные в какой-либо другой форме. Дальнейшие исследования (если они проводятся), скорее всего, окажут влияние на нашу уверенность в оценке соотношения пользы и риска и могут Изменить ее. | Слабая рекоменда¬ция Альтернативная тактика в определенных ситуациях может явиться для некоторых пациентов лучшим выбором. |
| 2С Слабая рекоменда¬ция, основанная на доказательствах низ¬кого качества | Неоднозначность в оценке соотношения пользы, рисков и осложнений; польза может быть сопоставима с возможными рисками и осложнениями. | Доказательства, основанные на обсервационных Кисследованиях, бессистемного клинического опыта или РКП с существенными недостатками. Любая оценка эффекта расценивается как неопределенная. | Очень слабая рекомендация; альтернативные подходы могут быть использованы в равной степени. |
*В таблице цифровое значение соответствует силе рекомендаций, буквенное — соответ-ствует уровню доказательности
ОПРЕДЕЛЕНИЕ
Острая респираторная вирусная инфекция (ОРВИ) — острая, в большинстве случаев, самоограничивающаяся инфекция респираторного тракта, обусловливающая синдром катара верхних дыхательных путей (URI — upper respiratory infection) в англоязычной лите¬ратуре), протекающий с лихорадкой, насморком, чиханием, кашлем, болью в горле, нару¬шением общего состояния разной выраженности.
В качестве диагноза следует избегать термина «ОРВИ», используя термин «острый назофарингит» (в англоязычной литературе применятся термин «common cold» — просту-да), поскольку возбудители ОРВИ вызывают также ларингит (круп), тонзиллит, бронхит, бронхиолит, что следует указывать в диагнозе. Подробно данные синдромы рассматрива¬ются отдельно (см. ФКР по ведению детей с острым тонзиллитом и стенозирующим ла- ринготрахеитом (крупом).
Острый назофарингит диагностируется при остро возникших насморке и/или кашле, при этом исключают грипп и поражения другой локализации:
- острый средний отит (соответствующие жалобы, отоскопия);
- острый тонзиллит (преимущественное вовлечение небных миндалин, налёты);
- бактериальный синусит (отёк, гиперемия мягких тканей лица, орбиты и др. симптомы);
- поражение нижних дыхательных путей (учащение или затруднение дыхания, обструкция, втяжения податливых мест грудной клетки, укорочение перкутор-ного звука, хрипы в лёгких);
При отсутствии указанных признаков вероятно вирусное поражение только верхних дыхательных путей (ОРВИ — ринит, ринофарингит, фарингит), нередко сопровождающее-ся конъюнктивитом. Признак «красных глаз» является простым для оценки и, в то же время, весьма специфичным для исключения бактериальной инфекции, не уступая по диа¬гностической ценности лабораторным маркерам воспаления.
КОД МКБ-10 J00 — острый назофарингит (насморк).
ЭПИДЕМИОЛОГИЯ
ОРВИ — самая частая инфекция человека: дети в возрасте 0-5 лет переносят, в среднем, 6-8 эпизодов ОРВИ в год [1], в ДДУ особенно высока заболеваемость на 1-2-м году посе-щения — на 10-15% выше, чем у неорганизованных детей, но в школе последние болеют чаще [2]. Заболеваемость наиболее высока в период с сентября по апрель и составляет (ре-гистрируемая) 87-91 тыс на 100 тыс населения. Среди часто болеющих детей многие име¬ют аллергическую предрасположенность и/или бронхиальную гиперреактивность, что обусловливает более яркую манифестацию даже легкой респираторной инфекции.
ЭТИОЛОГИЯ
ОРВИ вызывают около 200 вирусов, чаще всего рйнбвирусы, имеющие более 100 се-ротипов, а также PC-вирус, вирусы парагриппа, аденовирусы, бокавирус, метапневмови-рус, коронавирусы. Сходные проявления могут вызывать некоторые неполиомиелитные энтеровирусы. Рино-, адено- и энтеровирусы вызывают стойкий иммунитет, не исключа-ющий заражение другими серотипами; РС-, корона- и парагриппозный вирусы стойкого иммунитета не оставляют.
Распространение вирусов происходит чаще всего путем самоинокуляции на слизистую оболочку носа или конъюнктиву с рук, загрязненных при контакте с больным (рукопожа-тие!) или с зараженными вирусом поверхностями (риновирус сохраняется на них до су-ток).
Другой путь — воздушно-капельный — при вдыхании частичек аэрозоля, содержащего вирус, или при попадании более крупных капель на слизистые оболочки при тесном кон-такте с больным.
Инкубационный период большинства вирусов — 24-72 часа. Выделение вирусов боль-ным максимально на 3-и сутки после заражения, резко снижается к 5-му дню; неинтен-сивное выделение вируса может сохраняться до 2 недель.
ПАТОГЕНЕЗ
Симптомы назофарингита являются результатом не столько повреждающего влияния вируса, сколько реакции системы врожденного иммунитета. Пораженные клетки эпителия выделяют цитокины, в т.ч. интерлейкин 8 (ИЛ 8), количество которого коррелирует как со степенью привлечения полинуклеаров в подслизистый слой и эпителий, так и выраженно-стью симптомов. Увеличение назальной секреции связано с повышением проницаемости сосудов, количество лейкоцитов в нем может повышаться 100-кратно, меняя его цвет с прозрачного на бело-желтый (скопление лейкоцитов) или зеленоватый (пероксидаза) — считать изменение цвета секрета признаком бактериальной инфекции нет никаких оснований. Коронавирусы оставляют клетки назального эпителия интактными, цитопатиче- ский эффект присущ аденовирусам и вирусам гриппа.
Установка на то, что при всякой вирусной инфекции активируется бактериальная фло¬ра («вирусно-бактериальная этиология ОРЗ» на основании, например, наличия у больного лейкоцитоза) не подтверждается практикой: у большинства больных ОРВИ течет гладко без применения антибиотиков. Бактериальные осложнения ОРВИ возникают редко (1-5% заболевших). Как правило, они уже имеются в 1-2-й дни болезни; в более поздние сроки они возникают чаще всего вследствие суперинфекции. Следует иметь в виду стрептокок-ковый фарингит, который может не сопровождаться классической «ангиной с налетами»; яркий, «алый» цвет небных дужек и особенно задней стенки глотки может свидетельство-вать о стрептококковой инфекции. В таких случаях может помочь диагностический экс-пресс-тест. Также необходимо помнить о «немой» пневмонии, выявить клинически кото-рую трудно (особенно, если не перкутировать больного).
КЛАССИФИКАЦИЯ
Деление назофарингита по степени тяжести возможно в зависимости от уровня темпе-ратуры и степени выраженности общих неспецифических симптомов.
КЛИНИЧЕСКАЯ КАРТИНА
Варьирует в широких пределах, проявления вирусных инфекций различной этиологии наслаиваются друг друга. У грудных детей обычны лихорадка, отделяемое из носовых хо¬дов, иногда отмечается беспокойство, трудности при кормлении и засыпании. У старших детей типичными проявлениями являются: насморк, затруднение носового дыхания (пик на 3-й день, длительность до 6-7 дней), у 1/3-1/2 больных — чихание и/или кашель (пик в 1- й день, средняя длительность — 6-8 дней), реже — головная боль (20% в 1-й и 15% — до 4-го дня) [4, 5]. У ряда детей после перенесенной ОРВИ некоторые симптомы, как, например, кашель, могут сохраняться до 10-го дня и даже дольше:
Значительное большинство заболевших имеют нормальную или субфебрильную тем-пературу, а среди госпитализированных чаще выявляется фебрильная лихорадка, которая у 82% больных снижается на 2-3-й день болезни; более длительно (до 5-7 дней) фебрили- тет держится при гриппе и аденовирусной инфекции [6]. Сохранение такой температуры более 3 дней (в отсутствие признаков гриппа или аденовирусной инфекции) должно настораживать в отношении бактериальной инфекции. Повторный подъем температуры после кратковременного улучшения может говорить -о том же, хотя чаще он является при-знаком суперинфекции.
ОСЛОЖНЕНИЯ
Осложнения назофарингита наблюдаются нечасто, связаны с присоединением бактери¬альной инфекции и проявляются следующими признаками:
- сохранение заложенности носа дольше 10-14 дней, ухудшение состояния после улуч-шения, появление болей в области лица может указывать на развитие бактериального си-нусита;
- болезненные «щелчки» у пациентов младшего возраста, чувство «заложенности» уха у старших детей — следствие дисфункции длуховой трубы при вирусной инфекции, обу-словленное изменением давления в полости среднего уха, что может приводить к разви¬тию острого среднего отита.
ОРВИ и, особенно, грипп предрасполагают (тем чаще, чем младше ребенок) к инфици¬рованию легких, в первую очередь, пневмококком с развитием пневмонии. Кроме того, респираторная инфекция является триггером обострения хронических заболеваний — чаще всего бронхиальной астмы и инфекции мочевых путей.
ДИАГНОСТИЧЕСКОЕ ОБСЛЕДОВАНИЕ
Обследование больного назофарингитом имеет целью выявление бактериальных оча-гов, не определяемых клиническими методами. Анализ мочи (в т.ч. с использованием тест- полосок в амбулаторных условиях) обязателен у всех лихорадящих детей, т.к. 5-10% детей грудного и раннего возраста с инфекцией мочевых путей также имеют вирусную ко-инфекцию с клиническими признаками ОРВИ.
Анализ крови оправдан при более выраженных общих симптомах. Лейкопения, харак-терная для гриппа и энтеровирусных инфекций, обычно отсутствует при других ОРВИ, при которых в 1/3 случаев лейкоцитоз достигает уровня 10-15 • 109/л и даже выше. Такие цифры сами по себе не могут обосновывать назначение антибиотиков, но могут быть по¬водом для поиска бактериального очага, в первую очередь, «немой» пневмонии, в отно¬шении которой прогностичность (ППР) лейкоцитоза >15-109/л достигает 88%, а СРВ >30 мг/л — почти 100%. Но у детей первых 2-3 месяцев жизни и при ОРВИ лейкоцитоз может достигать 20 Т09/л и более.
Показаниями для рентгенографии органов грудной клетки являются:
- сохранение фебрильной температуры более 3 дней,
- выявление указанных выше высоких уровней маркеров воспаления,
- появление физикальных симптомов пневмонии (см. ФКР по ведению пневмонии у де-тей).
Следует помнить, что выявление на снимках усиления бронхососудистого рисунка и тени корней легких, повышения воздушности не являются показанием для антибактери-альной терапии.
Отоскопия — рутинный метод и при показан всем пациентам с симптомами назофа- рингита.
Рентгенография околоносовых пазух больным ОРВИ в остром периоде (первые 10-12 дней) не показана — она часто выявляет обусловленное вирусом воспаление синусов, ко-торое самопроизвольно разрешается в течение 2 недель [6,7].
Рутинное вирусологическое и/или бактериологическое обследование всех пациентов не имеет смысла, т.к. не влияет на выбор лечения, исключение составляет экспресс-тест на грипп у высоко лихорадящих детей и экспресс-тест на стрептококк при тонзиллите.
ПРИМЕРЫ ДИАГНОЗОВ
- Острый назофарингит, конъюнктивит, тяжелое течение.
- Острый назофарингит, легкое течение.
При наличии назофарингита, а также других проявлений вирусной инфекции (ларин¬гит, бронхит и т.д.), бактериальных осложнений, — выносить в диагноз «ОРВИ» не следу¬ет. Диагноз формулируется в соответствии с нозологической формой.
ЛЕЧЕНИЕ
ОРВИ — наиболее частая причина применения различных лекарственных средств и процедур, чаще всего ненужных, с недоказанным действием, нередко вызывающих побоч-ные эффекты. Поэтому очень важно разъяснить родителям доброкачественный характер болезни и сообщить, какова предполагаемая длительность имеющихся симптомов, а также убедить их в достаточности минимальных вмешательств.
Противовирусная терапия, абсолютно оправданная при гриппе, менее эффективна при ОРВИ и в большинстве случаев не требуется. Возможно назначение не позднее 1-2-го дня болезни интерферона-альфа (код ATX: L03AB05), однако, надежных доказательств его эффективности нет. Может быть оправдано его введение в виде капель в нос — по 1-2 кап¬ли 3-4 раза в день, используют и ректальные суппозитории (интерферон альфа-2Ь) в тече¬ние 2-5 дней:
- новорожденные: возраст гестации <34 недель 150 000 ME трижды в день, >34 недель до 150 000 ME дважды в день;
- дети в возрасте от 1 месяца до 7 лет — 150 000 ME дважды в день;
- дети старше 7 лет — 500 000 ME дважды в день.
При ОРВИ иногда рекомендуются интерфероногены:
умифеновир (код ATX: J05AX13): дети 2-6 лет 0,05, 6-12 лет — 0,1, >12 лет — 0,2 г 4 раза в день, тилорон (код ATX: J05AX): 60 мг/сут в 1, 2, 4 и 6-й дни болезни.
Однако, у детей старше 7 лет при применении интерфероногенов лихорадочный пери-од сокращается лишь на 1 сутки, т.е. их применение при большинстве ОРВИ с коротким фебрильным периодом не оправдано (2А) [8].
При гриппе А и В: в первые 24-48 часов болезни эффективны ингибиторы нейрамини- дазы (1А):
- осельтамивир (код ATX: J05AH02) дети с 1 года по 4 мг/кг/сут 5 дней или
- занамивир (код ATX: J05AH01) дети >5 лет по 2 ингаляции (всего 10 мг) 2 раза в день 5 дней.
На другие вирусы, не выделяющие нейраминидазы, эти препараты не действуют.
В крайне тяжелых случаях гриппа оправдано введение внутривенного иммуноглобули¬на (код ATX: J06BA02), который содержит антитела к вирусам гриппа.
Антибиотики для лечения неосложненных ОРВИ и гриппа не используют (1А), в т.ч. если заболевание сопровождается в первые 10-14 дней болезни ринитом, конъюнкти-витом, затемнением синусов на рентгенографии, ларингитом, крупом, бронхитом, бронхо¬обструктивным синдромом [2, 9, 23]. Антибактериальная терапия в случае неосложненной вирусной инфекции не только не предотвращает бактериальную суперинфекцию, но спо¬собствуют ее развитию из-за подавления нормальной пневмотропной флоры, «сдержива¬ющей агрессию» стафилококков и кишечной флоры.
Антибиотики могут быть показаны детям с хронической патологией легких, иммуно¬дефицитом, у которых ‘есть риск обострения бактериального процесса; выбор антибио¬тика у них обычно предопределен заранее по характеру флоры.
Результаты исследований эффективности использования иммуномодуляторов при ре-спираторных инфекциях, как правило, показывают малодостоверный эффект. Препараты, рекомендованные для лечения более тяжелых инфекций, например, вирусных гепатитов, при ОРВИ с коротким острым периодом неуместны. Для лечения ОРВИ не рекомендова¬ны так называемые «безрецептурные препараты» как у детей до 6 лет (1А), так и у детей 6-12 лет (2А) [17].
Симптоматическая (поддерживающая) терапия — основа лечения ОРВИ. Адекват-ная гидратация способствует разжижению секретов и облегчает их отхождение (2С).Элиминационная терапия эффективна и безопасна. Введение в нос физиологического раствора 2-3 раза в день обеспечивает удаление слизи и восстановление работы мерца-тельного эпителия (2С) [2, 10]. Вводить физиологический раствор лучше в положении ле¬жа на спине с запрокинутой назад головой для орошения свода носоглотки и аденоидов. У маленьких детей с обильным отделяемым Эффективна аспирация слизи из носа специаль-ными ручным отсосом с последующим введением физиологического раствора. Положение в кроватке с поднятым головным концом способствует отхождению слизи из носа. У старших детей оправданы спреи с солевым изотоническим раствором.
Сосудосуживающие капли в нос (деконгестанты коротким курсом до 2-3 дней) не укорачивают длительность насморка, но могут облегчить борьбу с заложенностью носа (2С), а также восстановить функцию слуховой трубы. У детей 0-6 лет применяют фенил- эфрин (код ATX: R01AB01) 0,125%, ксилометазолин (код ATX: R01AB06) 0,5%, оксимета- золин (код ATX: R01AB07) 0,01-0,025%, у старших — более концентрированные растворы. Использование системных препаратов, содержащих деконгестанты (например, псев-доэфедрин) крайне не желательно, лекарственные средства данной группы разрешены только с возраста 12 лет.
Снижение температуры: лихорадящего ребенка следует раскрыть, обтереть водой Т° 25-30°С, (при ознобе и дрожи — дать парацетамол). Жаропонижающие препараты у здо-ровых детей >3 месяцев оправданы при температуре выше 39,5° С. Эти препараты вводят при более низкой (38-38,5°С) температуре у детей до 3 месяцев, у детей с хронической па¬тологией, а также при связанном с температурой дискомфорте. Регулярный (курсовой) прием жаропонижающих нежелателен, повторную дозу вводят только после нового по-вышения температуры. Назначение жаропонижающих при Т° >38,0°С более 3 дней может затруднить диагноз бактериальной инфекции. Жаропонижающее вместе с антибиотиками чреваты маскировкой неэффективности последних и, соответственно, задержкой их сме¬ны. С целью снижения температуры у детей допустимо применение только 2 препаратов — парацетамола (код ATX: N02BE01) до 60 мг/сут или ибупрофена (код ATX: М01АЕ01) 25- 30 мг/сут.
У детей с жаропонижающей целью не применяют метамизол ацетилсалициловую кислоту и нимесулид.Купирование кашля: поскольку при назофарингите кашель чаще всего обусловлен раздражением гортани стекающим секретом, туалет носа — наиболее эффективный метод его купирования. Кашель, связанный с «першением в горле» из-за воспаления слизистой оболочки глотки или ее пересыхании при дыхании носом, устраняется теплым сладким питьем (2С) [13] или, после 6 лет, использованием леденцов или пастилок, содержащих антисептики (2С).
Противокашлевые, отхаркивающие, муколитики, в том числе многочисленные патен-тованные препараты с различными растительными средствами, при «простуде» не пока-заны ввиду неэффективности (2С), что было доказано в рандомизированных исследовани¬ях [13, 14, 15].’Ингаляции паровые и аэрозольные не показали эффекта в рандомизированных ис-следованиях [11, 12] й не рекомендованы Всемирной организацией здравоохранения (ВОЗ) для лечения «простуды» (2В) [13].Антигистаминные препараты, обладающие атропиноподобным действием, в рандо-мизированных испытаниях не показали эффективности в уменьшении насморка и зало-женности носа (2С) [14].Прием витамина С (200 мг/сут) с начала ОРВИ не влияет на течение (2В) [18].
ВЕДЕНИЕ ДЕТЕЙ
Режим полупостельный с быстрым переходом на общий после снижения температуры. Повторный осмотр необходим при сохранении температуры более 3 дней или ухудшении состояния.Госпитализация требуется при тяжелом течении и развитии осложнений.
ПРОФИЛАКТИКА
Борьба с передачей инфекции — тщательное мытье рук после контакта с больным, имеет первостепенное значение. Важно также но’шение масок, мытье поверхностей в окружении больного, в ПДУ — быстрая изоляция заболевших детей, соблюдение режима проветрива-ния и длительности прогулок.Закаливание защищает от инфицирования при небольшой дозе инфекта и, вероятно, способствует более легкому течению ОРВИ.
Вакцинация. Несмотря на то, что вакцин против респираторных вирусов пока нет, еже¬годная вакцинация против гриппа с возраста 6 мес. снижает и заболеваемость ОРВИ [19]. У детей первого года жизни из групп риска (недоношенность, бронхолегочная дисплазия (ФКР по оказанию медицинской помощи детям с БЛД), врожденные пороки сердца (ВПС), нейромышечные расстройства) для профилактики PC-вирусной инфекции в осен¬не-зимний сезон используют паливизумаб — в/м, в дозе 15 мг/кг ежемесячно — от 3 до 5 введений чБактериальные лизаты (код ATX J07AX; код ATX L03A; код ATX J07AX; код АТХ А01АВ11; код ATXR07AX; код ATXL03AX) у часто болеющих ОРВИ детей, особенно ор-ганизованных в детские коллективы могут сократить заболеваемость [2].
Надежных свидетельств о снижении респираторной заболеваемости под влиянием им-муномодуляторов (тактивин, инозин пранобекс и др. [20]), растительных препаратов [21, 22] или витамина С [17] — нет.
ИСХОДЫ И ПРОГНОЗ
Как указано выше, ОРВИ, в отсутствии бактериальных осложнений, скоротечны, хотя и могут оставлять на 1-2 недели такие симптомы как отделяемое из носовых ходов, ка¬шель. Мнение о том, что ОРВИ, особенно частые, приводят к развитию «вторичного им-мунодефицита» безосновательно.
Возврат к списку
Как лечить ринофарингит?
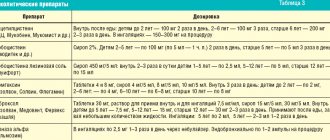
Учитывая основной симптом ринофарингита, лечение почти всегда сопровождают применением сосудосуживающих капель или спреев, которые снимают отек и нормализуют носовое дыхание. Эти лекарства в качестве активных веществ содержат преимущественно оксиметазолин, фенилэфрин, нафазолин или ксилометазолин – Галазолин, Назик, Снуп, Ксилен, Санорин, Тизин, Називин, ДЛЯНОС, Бебифрин и др. В зависимости от дозировки препараты можно использовать для терапии острого ринофарингита у детей и взрослых.
Если заболевание вызвано вирусной инфекцией, рекомендуется использовать назальные средства на основе интерферона – Назоферон, Гриппферон, Генферон лайт. Иммуностимулирующее и непрямое местное противовирусное действие оказывает препарат на основе натуральных компонентов ОРВИ Актив.
При бактериальной природе болезни врач назначает антибактериальные препараты от ринофарингита с учетом вида возбудителя и его чувствительности к антибиотику.
Если ринорея вызвана аллергией, требуется прием антигистаминных средств – лоратадина, супрастина, фексофенадина, левоцетиризина или цетиризина.
Для устранения боли и першения в горле используют антисептические лекарства при ринофарингите – Ингалипт, Граммидин, Аджисепт, Стрепсилс.
Основные возбудители
В качестве основных болезнетворных бактерий, которые могут спровоцировать появление фарингита, врачами называются следующие:
- стрептококки;
- стафилококки;
- нейссерии;
- пневмококки.
В норме они полностью подавляются иммунной системой человека и не могут активно развиваться и вызывать болезнь. Только если нет достаточного защитного ответа, они начинают активно захватывать ткани слизистой. При хронической форме заболевания они находятся в угнетенном состоянии до момента понижения иммунитета, даже краткосрочного.
К более редким возбудителям, которые также могут спровоцировать появление проблемы, относятся: менингококки, синегнойная палочка, гонококки и хламидии. Точно определить возбудителя патологии позволяют анализы, которые могут быть назначены врачом.
Осложнения
Если не лечить острый назофарингит, он может приобрести хронический характер.
Также есть риск развития следующих осложнений:
- присоединение бактериальной инфекции;
- ларингит;
- гайморит;
- синусит;
- трахеит;
- воспаление среднего уха (что чревато снижением слуха);
- бронхит;
- пневмония.
Респираторные инфекции могут стать причиной обострения имеющихся хронических заболеваний, например, бронхиальной астмы.
При беременности
У беременной женщины происходит естественное снижение активности иммунитета, чтобы организм не отторгал ребенка как чужеродный объект. Из-за этого воспаления глотки по причине бактериального поражения являются достаточно частым явлением. Лизобакт при фарингите у беременных для лечения не используется.
Особая опасность бактериального поражения связана с тем, что оно может привести к тяжелым нарушениям развития плода, если терапия осуществляется с ошибками. Также из-за отечности тканей происходит снижение объема кислорода в крови. Сильная интоксикация организма ухудшает состояние и повышает вероятность преждевременных родов или выкидыша.
Самолечение при таком заболевании у беременных невозможно. Для устранения проблемы потребуется применение разрешенных антибиотиков, а также антисептических и противовоспалительных препаратов, которые правильно сможет назначить только врач. При легкой форме заболевания терапия проводится амбулаторно, под врачебным контролем. Если же есть угроза прерывания беременности или состояние женщины оценивается как среднетяжелое или тяжелое, то показана обязательная госпитализация.
Разновидности трахеита
Существует несколько классификаций этого заболевания:
- по продолжительности трахеит подразделяется на острый и хронический, последний чаще всего протекает с периодами обострения и ремиссии;
- по этиологии (причине) он бывает инфекционным и неинфекционным;
- по характеру изменений слизистой оболочки различают катаральный (когда воспаляется поверхностный слой слизистой), гиперпластический (когда слизистая воспаляется и утолщается) и атрофический трахеит (когда слизистая оболочка истончается и теряет существенное количество клеток, способных выполнять свои функции).
От разновидности заболевания зависит подход к его лечению.
Предрасполагающие факторы
Развитию трахеита способствуют:
- общее переохлаждение;
- снижение иммунитета;
- недостаток витаминов;
- рахит у ребенка;
- нарушение носового дыхания (при хроническом насморке, выраженном искривлении носовой перегородки, аденоидах);
- склонность к аллергическим реакциям;
- продолжительное применение ингаляторов с глюкокортикостероидами (гормональными противовоспалительными препаратами), что бывает необходимо при лечении бронхиальной астмы;
- проживание в местности с неблагоприятной экологической обстановкой;
- наличие в семье курильщика.
Все это не вызывает клинически значимого воспаления стенки трахеи, но нарушает ее барьерную функцию и облегчает проникновение возбудителей.
Профилактика
Выполняя несложные рекомендации врачей, вы сможете избежать ринофарингита и его многочисленных осложнений.
Советы отоларинголога:
- своевременное лечение вирусных и инфекционных заболеваний;
- рациональное питание и соблюдение питьевого режима;
- профилактический прием витаминно-минеральных комплексов в весенне-осенний период;
- вакцинация против гриппа;
- использование оксолиновой мази в зимний период;
- соблюдение правил личной гигиены;
- укрепление иммунитета.
Связанные услуги: Детский отоларингологЛОР-комбайн