Нарушения липидного обмена (дислипидемии) влияют на процессы всасывания, трансформации и обмена жиров в организме. Помимо энергетической функции, жиры являются важным компонентом клеточных мембран, участвуют в синтезе гормонов, передаче нервных импульсов и выполняют массу других жизненно важных задач. Поэтому нарушение липидного обмена значительно сказывается на состоянии всего организма в целом и может приводить к развитию тяжелых последствий.
Причины дислипидемии
- Алиментарные – употребление в пищу большого количества животных и растительных жиров. Норма устанавливается индивидуально для каждого человека, средние показатели – от 0,8 до 1 гр. жиров на килограмм массы тела в сутки.
- Врожденные нарушения липидного обмена. Возникают в результате мутаций в генах, которые отвечают за процессы синтеза, расщепления, транспортировки жиров. Эти мутации передаются из поколения в поколение, поэтому заболевание может возникать у маленьких детей без видимых на то причин. Примерами генетических нарушений липидного обмена являются болезнь Гоше, Тея — Сакса, Ниманна — Пика.
- Вторичные нарушения липидного обмена. Обусловлены другими заболеваниями, которые могут затрагивать желудочно-кишечный тракт, эндокринную и ферментную системы, различные внутренние органы (печень, почки).
Среди провоцирующих факторов, которые повышают риск развития нарушений липидного обмена, отмечаются вредные привычки (курение, злоупотребление алкоголем), малоподвижный образ жизни, избыточный вес, хронические стрессы, прием гормональных препаратов.
Общие сведения
Липиды — это органические вещества организма. Липиды крови представлены холестерином, жирными кислотами, триглицеридами и фосфолипидами. Триглицериды накапливаются в жировой ткани и являются поставщиком энергии. Холестерин вырабатывается в печени и необходим для синтеза гормонов, образования мембран и синтеза желчных кислот. Фосфолипиды входят с состав клеточных мембран. Холестерин и триглицериды присутствуют в крови в виде комплекса с белками и называются липопротеидами (жир+белок). Липопротеиды транспортируют липиды к органам и тканям, где они используются по назначению. Липротеиды делятся на:
- хиломикроны;
- липопротеины очень низкой плотности;
- низкой плотности;
- промежуточной плотности;
- высокой плотности.
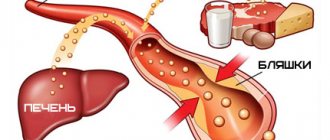
Все они имеют разную плотность и размер. Около 75% холестерина находится в ЛПНП (основной атерогенный липопротеин), а триглицериды — в хиломикронах. Катаболизм липопротеидов низкой плотности происходит в периферических тканях. Из плазмы каждый день удаляется 70-80% липротеидов низкой плотности, а остальные захватываются клетками. При нормальном обмене липидов в крови определяется физиологический уровень основных липидов. Нарушение липидного обмена влечет развитие атеросклероза, на фоне которого развиваются сердечно-сосудистые заболевания (ИБС, гипертоническая болезнь, инфаркт миокарда и инсульт). Установлена прямая связь между уровнем холестерина и сердечно-сосудистыми заболеваниями и их осложнениями. Проявлением нарушений липидного обмена является дислипидемия или гиперлипидемия.
Дислипидемия что это такое? Это нарушение нормального соотношения липидов (жиров) крови. Гиперлипидемия — это врожденное (первичное) или приобретенное (вторичное) повышение уровня определенных липидов крови, а поскольку липиды в крови связаны с транспортными белками (липопротеинами), то применяется термин гиперлипопротеинемия. Обычно дислипидемия, гиперлипидемия и гиперлипопротеинемия отождествляются. Так или иначе, эти термины отображают суть одного патологического процесса — повышение уровня холестерина, триглицеридов и снижение уровня холестерина липопротеинов высокой плотности. Диагноз дислипидемии не самостоятельный, а включается в клинический диагноз основного сердечно-сосудистого заболевания.
Гиперлипидемия встречается у 50-60% взрослых и это важный фактор развития сердечно-сосудистых заболеваний и причина повышения смертности. Среди больных с высоким уровнем липопротеинов низкой плотности смертность значительно выше. В состав ЛПНП входит белок аполипопротеин В. Учитывая значение апоВ-содержащих липопротеинов в развитии атеросклероза, для оценки риска сердечно-сосудистых заболеваний важно определение именно этих липопротеинов. Повышение уровня триглицеридов также сопряжено с риском развития сердечно-сосудистых заболеваний. Возрастающая распространенность сердечно-сосудистых заболеваний вызывает необходимость установления групп риска больных, раннего выявления и лечения нарушений липидного обмена. Нормализация липидных показателей — основная задача, при выполнении которой снижается сердечно-сосудистый риск. Код дислипидемия по МКБ-10 имеет обширный — от Е78.0 до E78.9 (в подрубриках уточняется тип нарушений).
Нарушение жирового обмена
Общие сведения
Жировой обмен является совокупностью процессов переваривания и всасывания нейтральных жиров, а также продуктов их распада в желудочно-кишечном тракте. Также отвечает за промежуточный обмен жиров и жирных кислот, их выведение из организма. Липиды, которые входят в состав растений и тканей животных являются важной составляющей липидного обмена в организме. Ежедневно в организм взрослого человека вместе с пищей поступает около 70 г жиров. Нарушения липидного обмена являются фактором развития многих заболеваний. Частичное расщепление жиров происходит в желудке, но основные процессы протекают в верхних отделах тонкой кишки при помощи панкреатической липазы. Регуляция жирового обмена осуществляется гипоталамусом, который вступает в действие уже на этапе расщепления жиров в желудке. Нейрогормональные влияния на жировой обмен связаны с процессом мобилизации жирных кислот из жировых депо. При эмоциональных стрессах в крови повышается уровень свободных жировых кислот, что приводит к увеличению выброса в кровь катехоламинов и активацией липолиза. Посредством активации или угнетения липолиза осуществляется действие на жировой обмен.
Причины нарушения жирового обмена
Возможные причины нарушения жирового обмена и неполного расщепления жиров:
- недостаток панкреатической липазы;
- пониженное выделение желчи;
- нарушение функции кишечного эпителия;
- панкреатит;
- желтуха;
- ваготомия;
- болезнь Уиппла;
- лучевая болезнь.
В следствии нарушений всасывания в кале появляется большое количество жирных кислот, что приводит к стеаторее. Также организм перестает получать нужное количество жирорастворимых витаминов. Плазма крови имеет молочный цвет из-за высокого содержания хиломикронов. Лечение патологии предополагает замещение природных жиров синтетическими. Синтетические жирные кислоты всасываются из кишечника непосредственно в кровь. При пониженной активности липопротеинлипазы в крови накапливаются липопротеины низкой плотности. В этом случае больным вводиться гепарин внутривенно, а также назначается диета с низким содержанием жиров и углеводов.
Причины лишнего веса
У людей среднего и пожилого возраста в жировой ткани может происходить избыточное накопление жира. Причиной является высококалорийная пища в сочетании с низкими энергетическими затратами. Переедание приводит к ожирению.
Избыточное отложение жира может наблюдаться при переходе от активного образа жизни к малоподвижному. При этом сохраняется возмутительность пищевого центра на прежнем уровне. Проявляется прежний аппетит, но энергозатраты соответственно снижены.
Патологическое ожирение связано со следующими факторами:
- пониженная активность жировой ткани;
- усиленный переход углеводов в жиры;
- повышенная возбудимость пищевого центра;
- пониженная мышечная активность.
Пониженная мобилизация жира также происходит при ослаблении функций щитовидной железы и гипофиза, поскольку их гормоны активируют липолиз. Пониженная функция половых желез также приводит к избыточному отложению жира. Главным фактором развития наследственно-конституционного ожирения является гиперсекреция инсулина.
Ниболее заметный признак ожирения – увеличение объема подкожной жировой клатчатки. При высокой интенсивности этого процесса ожирение могут считать самостоятельным заболеванием. Важно знать, что люди с повышенным весом:
- плохо переносят физические нагрузки;
- страдают одышкой;
- повышенный аппетит;
- имеют повышенное давление.
Также при ожирении возростает риск развития сахарного диабета. Также с увеличением содержания липидов в организме растет и их содержание в крови. Это приводит к гиперлидемии. «Ожирение крови» очень опасно, так как со времением формируются бляшки атеросклероза, которые закупоривают сосуды. В итоге больного ждет инфаркт или инсульт.
Истощение и кетоз
Истощение при недостаточном отложении жира в тканях развивается при угнетении возбудимости пищевого центра, при пониженной всасываемости жиров и углеводов (энтерит), при продолжительном голодании. Нарушения в образовании жира из углеводов может наблюдаться при поражениях вегетативных центров гипоталамо-гипофизарной системы, а также коры надпочечников. Такие нарушения лежат в основе прогрессирующего истощения при гипофизарной кахексии и аддисоновой болезни. Кахексия – крайнее истощение организма, которое характеризуется:
- общей слабостью;
- резким снижением веса;
- активностью физиологических процессов;
- психическими нарушениями.
Симптомами кахексии являются резко выраженная слабость, утрата трудоспособности, резкая потеря веса, часто сопровождаемая признаками обезвоживания. Снижение массы тела до 50% при развитии заболевания.
Накопление жиров в клетках печени является реакцией на заболевания и повреждения органа. Также жировая инфильтрация печени наблюдается при сахарном диабете, белковой недостаточности, отравлении алкоголем, ожирением. Кетоз – повышенное образование и накопление в тканях и крови кетоновых тел. В состоянии кетоза организм может функционировать долгое время. Например, жители севера в течении жизни питаются животной пищей и рыбой без ущерба для здоровья. Но для дителей остальных тереторий земного шара преобладание животной пище в рациони не характерно исторически. Поэтому низкоуглеводная диета и введение организма в состояние кетоза может негативно сказаться на здоровье, вызвав патологические изменения обмена веществ.
Профилактика и лечение
Лечение нарушений жирового обмена предполагает полное устранение физических причин расстройства и настройка организма на правильный метаболизм. Также обязательным пунктом является диета. При ожирении нужно ограничивать себя в жирном и сладком, а при истощении следует постепенно вводить в организм продукты с высоким содержанием жиров и углеводов. Врач-диетолог сможет назначить адекватную диету, а также порекомендует дополнительную профилактику. При ожирении помагают спортивные тренировки, физические нагрузки восстанавливают баланс липидов в крови. Также спорт оказывает позитивное воздействие на обмен веществ.
Справиться с нарушениями обмена жиров возможно за три-четыре месяца. В случае серьезных расстройств лучше обратиться за помоцью к эндокринологу, который сможет подобрать длительную форму лечения. Лучшей профилактикой нарушения жирового обмена является диета и сортивные тренировки. Профилактический осмотр у диетолога поможет выявить возможные проблемы с обменом веществ в организме. Специалист назначит необходимые анализы и подберет индивидуальную диету для восстановления жирового обмена в организме. Пациенту остается лишь следить за исполнением диеты и прислушиваться ко всем рекомендациям врача.
Патогенез
Липопротеины, диаметр которых меньше 70 нм проходят через эндотелий сосудов. АпоВ-содержащие липопротеины в стенке артерий задерживаются и провоцируют процесс, в результате которого липиды откладываются в стенке. Липопротеины низкой плотности окисляются и вместе с моноцитами, формируют ядро атеросклеротической бляшки. Высвобождающиеся при этом активные вещества, участвуют в разрастании гладкомышечных клеток в сосудах и распаде коллагена. У больных с высоким уровнем апоВ-содержащих липопротеинов откладывается больше частиц, а атеросклеротическая бляшка быстрее прогрессирует. С течением времени в стенке сосудов откладываются другие частицы, а атеросклеротическая бляшка, достигая критической точки, разрывается с формированием тромба на поверхности. Он и становится причиной закупорки сосуда с развитием стенокардии или инфаркта миокарда.
Дислипидемия развивается при
инсулинорезистентности. В условиях повышенной секреции инсулина при сниженной чувствительности к инсулину тканей, происходит усиленное расщепление жиров на жирные кислоты. Последние доставляются в печень, где из них продуцируется холестерин липопротеидов низкой плотности. Дислипидемия вызывает повышение давления. Доказана роль липопротеидов очень низкой плотности и низкой в развитии дисфункции эндотелия сосудов, что вызывает нарушение синтеза оксида азота, и увеличение выработки сосудосуживающего пептида эндотелина-1. В результате возникает сужение сосудов и повышается системное артериальное давление.
Первичная гиперлипидемия 1-го типа связана с мутацией в гене липопротеинлипазы. Дефект этого фермента блокирует метаболизм хиломикронов и они в большом количестве накапливаются в плазме. При сниженной активности липопротеинлипазы не расщепляются триглицериды и развивается выраженная триглицеридемия.
Классификация
Гиперлипидемия делится на:
- Первичную (генетически предрасположенную и наследственную).
- Вторичную (симптом заболеваний, которые связаны с нарушением обмена веществ).
Вторичные делятся на:
- Базальные (выявляются при исследовании натощак и свидетельствуют о серьёзных нарушениях обмена жиров).
- Индуцированные (выявляются после приема избыточного количества жиров или углеводов, гормональных средств или после физической нагрузки). Большей частью это алиментарные гиперлипидемии. Вторичная дислипопротеинемия характеризуется повышенным содержанием нескольких классов липопротеинов.
Согласно классификации D. Fredrickson, нарушение жирового обмена бывает нескольких типов в зависимости от соотношения разных липопротеинов.
- I тип. Это достаточно редкий тип, развивающийся при недостаточности фермента липротеинлипазы или белка, который активирует липротеинлипазу. Этот тип проявляется увеличением уровня хиломикрон.
- II тип. Гиперлипопротеинемия 2 типа — самый распространенный тип нарушения липидного обмена. Для этого типа характерно повышение холестерина ЛПНП. Данный тип имеет подразделение на типы IIa и IIb. Тип IIa характеризуется повышением общего холестерина и ЛПНП. При типе IIb повышаются все фракции, включая триглицериды. Частота встречаемости последнего типа 10%, встречается при метаболическом синдроме). Для лечения назначаются статины, фибраты (при очень высоких показателях триглицеридов), а также сочетание этих двух групп препаратов. Используются также ω3-жирные кислоты.
- III тип. Этот тип проявляется повышением уровня хиломикронов и ЛП промежуточной плотности. Встречаемость не превышает 0,02%.
- IV тип. Данный тип характеризуется повышением триглицеридов. Встречаемость достигает 1%.
- V тип. Проявляется высоким уровнем хиломикронов и ЛПОНП.
В клинической практике значение имеют нарушения липидного обмена II и IV типов, остальные встречаются очень редко. В профилактике атеросклероза главным является коррекция нарушений, на которые можно повлиять и которые связаны с питанием, образом жизни и ожирением.
Лечение дислипидемии
Лечение дислипидемии комплексное и включает:
- Медикаментозную терапию – фибраты, витамины, статины и прочие препараты, корректирующие нарушения жирового обмена;
- Немедикаментозное лечение – нормализация веса путем дробного питания, дозированные физические нагрузки, ограничение алкоголя и курения, стрессовых ситуаций.
- Диетотерапию – рекомендуются продукты, богатые пищевыми волокнами и витаминами (овощи, злаковые, фрукты, бобы, обезжиренные молочнокислые продукты), не разрешается употреблять жирное и жареное мясо.
Если нарушение липидного баланса является вторичной патологией, возникшей вследствие воздействия негативных факторов или какого-либо заболевания, кардиологи НИАРМЕДИК назначают терапию, направленную на своевременное выявление и лечение основного заболевания.
Дислипидемия развивается годами и требует такого же длительного лечения. Предотвратить дальнейшее нарушение обмена липидов можно, точно соблюдая рекомендации врачей: больше двигаться, следить за весом, бросить вредные привычки.
Обращайтесь к врачам вовремя!
На ранних этапах остановить патологический процесс значительно проще. Своевременная терапия, устранение факторов риска и дисциплинированное выполнение рекомендаций врачей значительно продлевают и улучшают жизнь пациентов
Обращайтесь в наши клиники, не откладывайте визит к врачу. Вас проконсультируют опытные врачи, вы пройдете экспертное обследование на высокотехнологичной диагностической аппаратуре. На основании полученных результатов кардиолог назначит компетентную терапию заболевания дислипидемии и порекомендует профилактические мероприятия.
Чтобы записаться на прием к кардиологу, позвоните по телефону или оформите заявку на сайте.
Причины нарушения липидного обмена
Причина первичных (наследственных) гиперлипидемий — мутации определенных генов (кодирующих апопротеин Е, апопротеин-В100, липопротеиновую липазу). Дефект одного гена частично или полностью компенсируется различными механизмами, но при неблагоприятных условиях или при множественных мутациях развиваются нарушения липидного обмена.
Основные причины вторичных дислипидемий включают:
- Нарушения питания. При высоком содержании в рационе насыщенных жиров в крови увеличивается содержание липопротеинов низкой плотности и очень низкой плотности, обладающих повышенной атерогенностью. Употребление транс-жиров влечет повышение синтеза эндогенного холестерина и апоВ-липопротеина. Употребление легкоусвояемых углеводов вызывает повышение уровня триглицеридов. Употребление алкоголя отрицательно влияет на уровень триглицеридов, нарушает процесс окисления жирных кислот, что накопление липидов в печени, а также влияет на удаление из организма ЛОНП.
- Малоподвижный образ жизни.
- Психоэмоциональные стрессы. Вследствие повышенной активности симпатической нервной системы нарушается липидный обмен.
- Прием определенных лекарственных средств. Медикаментозные дислипидемии развиваются при длительном приеме тиазидных диуретиков, ретиноидов, β-адреноблокаторов, антиретровирусных препаратов, циклоспорина, антипсихотических средств, эстрогена, такролимуса, анаболических стероидов, прогестинов, антидепрессантов и глюкокортикоидов. Нужно отметить, что лечение этими препаратами не всегда вызывает нарушения обмена липидов (это зависит от дозы и длительности приема).
- Гормональный фактор. При беременности умеренно повышаются все показатели липидного спектра и постепенно приходят в норму после рождения ребенка. У женщин, принимающих пероральные контрацептивы, также повышается уровень ХС, ТГ и липопротеинов низкой и очень низкой плотности. У женщин после менопаузы риск нарушений обмена липидов возрастает, что связано с уменьшением выработки эстрогенов.
Факторами риска дислипопротеинемий считаются:
- Сахарный диабет. Показана взаимосвязь нарушений липидного и углеводного обменов.
- Инсулинорезистентность и метаболический синдром.
- Гипотиреоз.
- Парапротеинемии.
- Сидром поликистозных яичников.
- Артериальная гипертензия (у гипертоников выявляется гиперхолестеринемия и пониженный уровень липопротеидов высокой плотности).
- Хроническая болезнь почек.
- Жировая болезнь печени и цирроз.
- Ожирение.
Питание, избыточная масса и малоподвижный образ жизни прямо или опосредованно влияют на обмен липидов, коррекция экзогенных факторов уменьшает выраженность гиперлипидемии и риск ИБС.
Диагностика и лечение
Для выявления нарушений используются некоторые специфические анализы. Они необходимы для выяснения, как нормализовать липидный обмен в организме:
- Биохимия крови, измеряющая показатели липидного обмена.
- Определение коэффициента атерогенности — определение соотношения липопротеинов высокой и низкой плотности.
- Ультразвуковое дуплексное сканирование сосудов цвете при помощи УЗ-аппарата. С его помощью врач определяет очаги плохого кровообращения и сравнивает кровоток в парных органах.
- Магнитно-резонансная ангиография — позволяет оценить анатомические и функциональные особенности кровотока.
- Компьютерная ангиография — применяется для визуализации крупных кровеносных сосудов и выявления их патологических изменений.
Не все анализы и методы обязательны. Они назначаются по усмотрению врача и отсутствии противопоказаний.
Специалисты, к которым следует обратиться с конечными результатами:
- кардиолог;
- невролог;
- сосудистый хирург..
После ознакомления с анализами пациента, сбора анамнеза и осмотра врач разрабатывает индивидуальную схему лечения. Терапия включает в себя лечение лекарственными препаратами (например, статинами). К таковым относятся диета с ограниченным содержанием жиров животного происхождения и посильные физические нагрузки.
Иногда требуется экстракорпоральная гемокоррекция, целью которой является очищение крови от патогенных элементов (излишков холестерина, продуктов метаболического распада, токсических веществ и антител).
Как методы экстракорпоральной гемокоррекции помогают при гиперхолестеринемии
Для коррекции нарушения липидного обмена используется ряд методик, таких как:
- криоаферез (H.E.L.P.-афереза);
- плазмофильтрация (каскадный плазмаферез);
- иммуносорбция.
Методики способствуют восстановлению адекватного уровня холестерина. После процедуры уменьшается объем холестериновых бляшек на стенках сосудов и снижается вязкость крови.
Также наблюдаются другие положительные эффекты:
- Увеличивается восприимчивость клеток к лекарствам.
- Работа внутренних органов становится эффективней за счет усиления кровоснабжения.
- Улучшаются память, концентрация внимания, настроение.
- Нормализуется сон.
- Снижается вероятность развития инсульта.
- Усиливается кровоснабжение миокарда, что уменьшает количество приступов стенокардии и риск развития инфаркта миокарда.
- Физические нагрузки легче переносятся.
- Улучшается циркуляция крови в нижних конечностях, позволяя трофическим язвам быстрее заживать. Уменьшает вероятность развития гангрены.
- Стимулируются процессы регенерации в коже за счет усиления кровообращения.
- Достигается видимый омолаживающий эффект.
Признаки нарушения липидного обмена
В большинстве случаев признаки дислипидемии отсутствуют, а выявляется она при обследовании крови при обращении больного по поводу повышенного давления, болей в сердце, головокружений и прочее. То есть, больной обследуется уже тогда, когда появляются первые проявления атеросклероза сосудов. При атеросклерозе сосудов ног появляются боли в ногах при ходьбе, а при атеросклерозе сосудов головного мозга — нарушение памяти, головные боли и головокружение.
При высоком уровне триглицеридов появляются жалобы, характерные для панкреатита — вздутие живота, кашицеобразный стул, тяжесть и боли в левом подреберье или опоясывающие боли. Связано это с тем, что токсические продукты, возникающие при гидролизе большого количества триглицеридов, воздействуют на поджелудочную железу. Избыток хиломикронов вызывает микротромбозы в любых органах. Триглицериды откладываются в клетках ретикулогистиоцитарной системы, поэтому увеличивается селезенка и печень. При УЗИ выявляется жировой гепатоз (жировая дистрофия печени), которая также является следствием нарушения обмена липидов и часто протекает без симптомов.
Характерные изменения кожи наблюдаются при наследственных гиперлипидемиях.
- Плоские ксантомы. Это желтоватые полосы в складках пальцев рук и ладони.
- Значительное повышение уровня триглицеридов приводит к появлению эруптивных ксантом. Это множественные узелковые или сферические образования желтого цвета, иногда с розовым венчиком. Эти элементы встречаются по всему телу, но чаще выявляются на спине, ягодицах, груди, в области локтей и коленей.
- Наиболее часто эта патология кожи встречается у лиц с декомпенсированным сахарным диабетом и выраженной триглицеридемией.
- Сухожильные ксантомы — это узелки желтоватого цвета, которые образуются в области сухожилий на кистях, в области локтевого сустава и ахиллова сухожилия. Сухожильные ксантомы являются признаком семейной гиперхолестеринемии.
- Ксантелазмы — это отложение холестерина под кожей век в виде плоских бляшек желтого цвета. Ксантелазмы возникают при билиарном циррозе при нормальном уровне липидов.
- Липоидная дуга роговицы выглядит белым ободком по краям роговицы. Появление ее в молодом возрасте свидетельствует о наследственной дислипидемии.
Эруптивные ксантомы
Ксантелазмы
При выраженной гипертриглицеридемии артерии и вены сетчатки глаз имеют кремово-белый цвет.
Липоидная дуга
Гиперхолестеринемия: причины, симптомы, диагностика и последствия.
В норме холестерин обеспечивает стабильность мембран клеток, участвует в синтезе витаминов, желчных кислот, гормонов. Если его уровень высок, особенно это касается липопротеидов низкой плотности, он откладывается в стенках сосудов, что влечет за собой повышенный риск развития тяжелых сердечно-сосудистых катастроф.
Почему происходит нарушение обмена липидов
Причины, которые способствуют развитию гиперхолестеринемии (нарушению обмена липидов в организме человека, что приводит к повышению уровня холестерина в крови), условно можно разделить на первичные и вторичные. В первом случае, речь идет о наследственных (семейных) формах.
Андрей Пристром, заведующий кафедрой кардиологии и ревматологии БелМАПО, д.м.н., профессор.Андрей Пристром, заведующий кафедрой кардиологии и ревматологии БелМАПО, д.м.н., профессор:
При семейной форме гиперхолестеринемии на генетическом уровне происходит нарушение обменных процессов синтеза холестерина. Такие формы встречаются довольно редко. Однако они могут привести к развитию сердечно-сосудистых катастроф уже в молодом и даже детском возрасте. Нередки случаи, когда диагноз наследственной формы устанавливается после того или иного уже случившегося сердечно-сосудистого события.
Различают две формы семейной гиперхолестеринемии: гомозиготную и гетерозиготную.
Гомозиготная форма встречается редко, но она очень тяжелая. Частота распространенности – 1 случай на 200-300 тыс. человек. При этой форме риск развития какой-либо сосудистой катастрофы и даже смерти велик уже в подростковом возрасте (в среднем в 12 лет).
Гетерозиготная форма встречается чаще, но прогноз более благоприятный по сравнению с гомозиготной дислипидемией.
Андрей Пристром:
Если говорить о гетерозиготных дислипидемиях, то средний возраст, когда развивается первая сердечно-сосудистая катастрофа, приходится в среднем на 35 лет. Это молодые и трудоспособные люди, которые внешне могут казаться абсолютно здоровыми. Для сравнения: обычно атеросклеротическое осложнение в среднем формируется к 55 годам, то есть разница в сроках развития неблагоприятных событий – 20 лет.
Среди вторичных причин можно выделить следующие:
- наличие основного заболевания, которое приводит к повышению уровня холестерина (гипотиреоз, сахарный диабет, другие эндокринные нарушения). При коррекции основного заболевания, уровни холестерина стабилизируются;
- беременность (после родов, как правило, холестерин приходит в норму);
- прием некоторых лекарственных средств (например, глюкокортикостероидов, гормональных контрацептивов, бета- адреноблокаторов).
Помимо этого, есть ряд факторов риска, которые могут способствовать развитию гиперхолестеринемии. Это курение (чем раньше человек начинает курить, тем быстрее происходят патологические изменения), избыточное потребление продуктов богатых животными и рафинированными жирами, лишний вес и ожирение, низкая физическая активность.
Диагностика гиперхолестеринемии
Как таковых специфических жалоб при повышенном уровне холестерина нет. Основным методом диагностики является липидограмма (определяется общий холестерин, холестерин липопротеидов высокой и низкой плотности, триглецириды). Акцент – на уровень холестерина низкой плотности (ХС- ЛПНП).
У практически здорового человека этот показатель не должен превышать 3 ммоль/л. Для подтверждения диагноза липидограмма выполняется как минимум два раза в период от одной до нескольких недель.
В случае наследственной формы показатель уровня ХС-ЛПНП, как правило, выше 5 ммоль/л.
Важное значение имеют клинические проявления:
- ксантомы (плотные образования желтого цвета) на верхнем или нижнем веке либо около носа;
- ксантомы на сухожилиях (в виде наростов), могут образовываться на ахилловом сухожилии;
- так называемая липоидная дуга роговицы глаз – ободок холестерина (белого или серовато-белого цвета).
Андрей Пристром:
Если уровень ХС-ЛПНП выше 5 ммоль/л, есть клинические проявления – высока вероятность наследственной формы. В этом случае имеют значение родственные связи, в частности, выявление сердечно-сосудистых проблем у лиц первой линии родства: отец, мать, брат, сестра. Наследственные формы наиболее потенциально опасные. Если установлена семейная форма гиперхолестеринемии, такие пациенты автоматически относятся к группе высокого сердечно-сосудистого риска. А если в анамнезе пациента уже была сердечно-сосудистая катастрофа, то риск повышается до очень высокого.
Помимо липидограммы, у людей с выраженным нарушением липидного профиля рекомендуется выполнять также УЗИ брахиоцефальных артерий. Такое исследование проводится для выявления атеросклеротических бляшек (отложений в стенках сосудов, которые вызывает повышенный уровень ХС- ЛПНП), оценки ее локализации и состояния, изменения диаметра и просвета сосуда. Атеросклероз, развивающийся на фоне нарушения липидного обмена, системный процесс. Поэтому, образовавшиеся изменения в брахиоцефальных артериях, будут и в других сосудах.
Профилактика сердечно-сосудистых заболеваний
При гиперхолестеринемии остро стоит вопрос о недопущении развития сердечно-сосудистых катастроф. Решающее значение имеют показатели холестерина низкой плотности.
Андрей Пристром:
Существует четкая связь между уровнем ХС-ЛПНП и сердечно-сосудистыми осложнениями: чем меньше данный показатель, тем ниже количество сердечно-сосудистых катастроф. Ключевой величиной для большинства пациентов является ХС-ЛПНП – 1,4 ммоль/л. Поэтому нужно добиваться показателей ниже этой цифры. Почему так? Исследования показали, что при таком уровне холестерина идет стабилизация процессов в атеросклеротической бляшке. Самое главное – она перестает увеличиваться и расти, становится стабильной, что, в свою очередь, предотвращает развитие острых сосудистых неблагоприятных событий.
Вероятность развития сердечно-сосудистых катастроф определяется по шкале SCORE (шкала сердечно-сосудистого риска). При 5 и более баллах она считается высокой.
Целевой показатель ХС-ЛПНП для пациентов напрямую зависит от уровня риска:
- с низким уровнем риска – менее 3 ммоль/л;
- с умеренным риском – менее 2,6 ммоль/л;
- с высоким уровнем риска – менее 1,8 ммоль/л;
- с очень высоким уровнем риска – менее 1,4 ммоль/л.
Мнение, что слишком низкий уровень ХС-ЛПНП может иметь негативные последствия для здоровья человека, ошибочно. Хотя считается, что физиологичный уровень ХС-ЛПНП – выше 0,65 ммоль/л.
Андрей Пристром:
Сегодня благодаря применению многих современных препаратов, доказано, что даже при очень низких уровнях ХС-ЛПНП, каких- либо дополнительных неблагоприятных событий не происходит. Поэтому нет как таковой границы, ниже которой риски возрастают. Впрочем, в литературе были описаны случаи генетических нарушений у отдельных лиц, у которых повреждены системы, участвующие в синтезе холестерина. Из-за этого показатели ХС-ЛПНП у них были очень низкие. Наблюдение за ними показало, что у таких людей практически не бывает сосудистых катастроф либо других осложнений.
Лечение гиперхолестеринемии
Основной базисный класс лекарственных препаратов, которые используются для терапии нарушения липидного обмена, – статины. Их действие направлено на уменьшение образования холестерина в печени, благодаря чему снижается его уровень в крови.
Алгоритм действий для выбора лекарственной терапии состоит из трех шагов. Первый шаг – использование статинов и наращивание дозы до максимальной (так называемая высокоинтенсивная терапия статинами). Если такое лечение дает эффект, терапия остается.
В случае, если ответ на статины недостаточен, следующий шаг – добавление лекарственного средства Эзетимиб.
При неэффективности двух предыдущих назначений схема пополняется препаратами, которые блокируют синтез белка PСSK-9.
Андрей Пристром:
Если речь идет о тех пациентах, у которых развивается побочная реакция на статины, алгоритм действий отличается. В таких случаях, первым назначается Эзетимиб. Однако, поскольку его интенсивность в монотерапии невелика, как правило нужен второй шаг – препараты – блокаторы синтеза белка PСSK-9.
Среди побочных действий статинов – небольшой риск развития сахарного диабета, мышечные симптомы (слабость и боли в мышцах), увеличение уровня печеных ферментов. Истинная распространенность подобных осложнений низкая и часто преувеличена (например, частота значимого повреждения печени составляет 1 случай на 100 тыс.).
Вместе с тем, их нельзя игнорировать, так как это может значительно ухудшить качество жизни пациента. Поэтому, гиполипидемическая терапия требует ежегодного лабораторного контроля мышечных и печеночных показателей. Если же статины противопоказаны, ставится вопрос о назначении других лекарственных средств.
В случае, если ни один из препаратов не дает эффекта, возможно использование такого метода, как плазменный аферез. Эффект от него временный. Как правило, процедуру надо проводить раз в 10-14 дней, при тяжелых формах – чаще.
Данная информация предназначена только для медицинских и фармацевтических работников. Данная информация подлежит распространению в местах проведения медицинских или фармацевтических выставок, семинаров, конференций и иных подобных мероприятий или прямой передаче медицинским и фармацевтическим работникам. Распространение информации любыми другими способами, которые открывают доступ к ней неопределенному кругу лиц, запрещено. Использованные изображения не являются изображениями реальных пациентов.
Источник
Анализы и диагностика
- Биохимический анализ крови. Исследуются липопротеиды фракционно (6 показателей). Традиционно забор крови рекомендуется делать натощак. Однако исследования показали, что различия параметров крови, взятой натощак и после еды, очень незначительные. Итогом биохимического исследования является констатация повышенного уровня липидов и липротеинов. Анализ включает определение коэффициента атерогенности, который отражает отношение атерогенных липопротеидов к антиатерогенным. Данный коэффициент точно отражает благоприятное/неблагоприятное сочетание липопротеидов для определения риска развития ИБС. Иногда дополнительно определяются уровни аполипопротеинов: аполипопротеин А1, который входит в липопротеины высокой плотности и аполипопротеин В, входящий в липопротеины низкой плотности. АпоВ — это маркер атерогенных липопротеинов и увеличение его свидетельствует о высоком риске сердечно-сосудистых заболеваний.
- В зависимости от основного заболевания назначаются дополнительные обследования, которые могут включать анализ крови на сахар, уровень инсулина, индекс Нома, коагулограмму, ЭКГ, МРТ головного мозга, УЗИ сосудов нижних конечностей и прочее.
Диагностические мероприятия
Диагностические процедуры включают консультацию врача, физикальный осмотр, сбор анамнеза и биохимический анализ крови.
При физикальном осмотре врач отмечает возможное наличие ксантелазмы, ксантом, липоидной дуги роговицы. Нередко у пациентов наблюдается повышенное артериальное давление. Аускультация (выслушивание) и перкуссия (простукивание) не являются информативными, так как не сопровождаются изменениями при дислипидемии.
Для выявления воспаления и сопутствующих заболеваний назначается лабораторный анализ крови и мочи. Генетический анализ выявляет гены — носители наследственной информации, отвечающие за развитие дислипидемии 2 типа.
Биохимический анализ крови позволяет определить уровень общего белка крови и сахара, мочевой кислоты и креатинина для обнаружения сопутствующего поражения органов. Иммунологический анализ определяет содержание антител к цитомегаловирусу и хламидиям, а также уровень С-реактивного протеина.
Но основным методом диагностики дислипидемии является липидограмма – анализ крови на жироподобные вещества, липиды. При измерении липидного спектра
определяются уровни триглицеридов, общего холестерина, ЛПНП и ЛПВП.
Исследования проводятся натощак, в собственной лаборатории НИАРМЕДИК.
Лечение дислипидемии назначается после полной диагностики, точной постановки диагноза и определения причины патологии.
Процедуры и операции
Больным, у которых неэффективно медикаментозное лечение, проводится экстракорпоральное удаление липидов низкой плотности. Чаще всего этот метод применяется при семейной гиперхолестеринемии (гомозиготная и гетерозиготная). Это аппаратные методы, основанные на плазмафильтрации и плазмасорбции. Применяются и другие виды методик: иммуносорбция, преципитация гепарином, плазмаферез. При процедуре осаждаются липопротеиды и мембранной фильтрацией удаляются, а плазма возвращается больному. Есть заболевания, при которых плазмаферез применяется как первая линия лечения, а при других — как вторая линия или сочетается с другим лечением.
Диета
Диета при атеросклерозе сосудов
- Эффективность: лечебный эффект через 2 месяца
- Сроки: нет данных
- Стоимость продуктов: 1700-1800 руб. в неделю
Диета DASH
- Эффективность: лечебный эффект через 21 день
- Сроки: постоянно
- Стоимость продуктов: 1700-1800 руб. в неделю
Пациентам показана диета с низким содержанием жиров, простых углеводов и повышенным поступлением пищевых волокон до 40 г. В питании больных увеличивается количество несладких фруктов и овощей с малым содержанием крахмала, растительных масел, фасоли, орехов, нута, сои, рыбы, цельнозерновых продуктов, нежирных йогуртов. Одновременно уменьшается красное мясо, мясные изделия и соль. Традиционной диетой при гиперхолестеринемии является Диета DASH и Средиземноморская. Эти диеты эффективны в плане уменьшения факторов сердечно-сосудистых заболеваний. В средиземноморскую диету введены оливковое масло или орехи.
При выполнении этой диеты на 30% отмечается уменьшение заболеваний сердечно-сосудистой системы. Масло рапса, льна, кукурузы, оливок и соевых бобов снижают уровень ХС ЛНП.
Основными моментами питания больных являются:
- Отказ от употребления транс-жиров.
- Ограничение насыщенных жиров (допустимо только 7% их в рационе).
- Ограничение поступления холестерина с пищей (менее 300 мг/сутки — одно куриное яйцо покрывает потребность в холестерине).
- Уменьшение количества углеводов, простые углеводы желательно совсем исключить из рациона. Углеводы оказывают нейтральное действие в отношении липопротеинов низкой плотности, но чрезмерное употребление высоко рафинированных опосредованно (через инсулин) неблагоприятно влияет на триглицериды и липопротеины низкой плотности.
- Уменьшение употребления продуктов с холестерином.
- Увеличение пищевых волокон, которые оказывают гиполипидемическое действие. Эффективны в этом отношении растворимые пищевые волокна, которые содержатся в фруктах, овощах, бобовых, цельно-зерновых крупах. Грубая растительная клетчатка (капуста, салат, морковь, грейпфруты, яблоки, груши) частично адсорбирует холестерин, а также препятствует всасыванию жиров.
- Употребление продуктов, богатых фитостеролами. Регулярное употребление таких продуктов снижает уровень холестерина на 10%. Фитостеролы содержатся в кукурузе, сое, чечевице, горохе, растительных маслах, фасоли, цельных злаках, тыквенных семечках, семенах кунжута, фисташках, грецких орехах.
- Употребление омега-3 ПНЖК.
Публикации в СМИ
Термин атеросклероз (А) происходит от греческих слов athere – кашица, skleros – твердый. Атеросклероз — хроническое заболевание, характеризующееся жировой инфильтрацией в интиме (внутренней оболочке артерий) и сопровождающееся изменениями в медии (среднем слое сосудистой стенки).
При этом происходит утолщение артериальной стенки: за счет гиперплазии гладкомышечных клеток (увеличении их числа), возникновения фиброзных бляшек, образования пристеночного тромба и прилипания тромбоцитов, а также уменьшается эластичность артериальной стенке и возникает в данном участке артерий турбулентный кровоток. Атероматозные бляшки, выступающие в просвет сосудов, на 25 % состоят из холестерина и имеют липидную основу. Поражение сосудов, с учетом их влияния на мозг, сердце, почки и другие жизненно важные органы, остается ведущей причиной заболеваемости и смертности во многих индустриально развитых странах.
Основными факторами риска вызывающие возникновение атеросклероза считают: 1.артериальную гипертензию; 2.нарушенный уровень липидов в сыворотке крови, как правило, это повышенный уровень липопротеинов низкой плотности (ЛПНП) и низкий уровень липопротеинов высокой плотности (ЛПВП); 3.сахарный диабет; 4.отягощенная наследственность, генетически обусловленная, например, дефицитом необходимых ферментов – липопротеинлипазы (ЛПЛ), лецитинхолестерин -ацилтрансферазы и др нарушений; 5.возраст, пол (предрасположенность мужского пола), образ жизни и вредные привычки: курение; употребление алкоголя; прием жирной пищи, богатой холестерином; ожирение (за счет гиподинамии и избыточного питания).
Для атеросклероза характерно бессистемное течение до развития критической степени – когда шапка атероматозной бляшки разрывается и в зоне повреждения образуется тромб, а окклюзия просвета артерий тромбом приводит к ишемии, инфаркту или эмболии. Опасность артериосклероза значительно возрастает при уровне холестерина в плазме крови около 7,8 ммоль/л (300мг/100мл). При повышении концентрации холестерина в плазме необходимо учитывать с каким транспортным белком (липопротеином) он связан. Критическим (атерогенным) считается его связь с ЛПНП, т.к. ЛПНП транспортируют холестерин из печени на периферию. Неопасным считается, при связывании холестерина с ЛПВП, т.к. последние наоборот транспортируют холестерол от периферии в печень и способствуют тем самым выведению его не только из стенок артерий, но и из всего организма. Регуляция содержания в плазме крови большинства липопротеинов в значительной степени регулируется ЛП-рецепторами, особенно ЛПНП-рецепторами печени и др. тканей.
Холестерин в виде сложных эфиров отлагается в тканях, большинство этерифицированного холестерина находится в «пенистых» – эндотелиальных клетках и макрофагах («пенистая» – клетка перегруженная холестерином и внедренная под эндотелиальную поверхность артерий). Высокая концентрация неэтерифицированного холестерина приводит к его кристаллизации, в кристаллическом состоянии холестерин находится вне клеток. Основная задача профилактики, лечения атеросклероза и предотвращения его осложнений заключается в снижении содержания в плазме крови повышенного уровня атерогенных липопротеинов -ЛПНП, ЛПОНП, ЛППП и повышения антиатерогенных ЛПВП. Лечение начинают с назначения диетотерапии и если она оказалась неэффективной, то переходят на лекарственную.
Для достижения наиболее полного фармакотерапевтического эффекта, как часть лечения, следует сочетать лекарственную терапию с диетой, ограничиваюшей потребление холестерина и насыщенных жирных кислот.
Антиатеросклеротические лекарственные средства (ЛС) подразделяются на 7 групп.
1. Секвестранты желчных кислот (sequestrate – удалять). ЛС, повышающие выведение из организма желчных кислот и снижающие абсорбцию холестерина в кишечнике. Анионообменные смолы-Холестирамин(Квестран), Колестипол (Холестид) и препарат Эзитимиб(Эзетрол).
2. Статины – ингибиторы синтеза холестерина. ЛС, ингибирующие 3-гидрокси-3-метилглутарил коэнзим А редуктазу (ГМГ-КоА). Ловастатин (Мевакор), Симвастатин (Зокор), Правастатин (Правахол), Флувастатин (Лескол), Аторвастатин (Липримар), Розувастатин (Крестор).
3. Фибраты. ЛС, понижающие содержание в крови ЛПОНП и усиливающие распад холестерина – Безафибрат(Холестенорм), Фенофибрат(Грофибрат, Липантил-200М), Гемфиброзил (Гевилон), Ципрофибрат(Липанор),Этофибрат(Липо-Мерц).
4. Никотиновая кислота и её препараты. Ниацин (никотиновая кислота, витамин РР или В3). Препараты – Никотиновая кислота, Ксантинола никотинат, Эндурацин, Никобид.
5. Антиоксиданты. ЛС, тормозящие раннюю стадию биосинтеза холестерина и облегчающие его транспорт, снижающие воздействие липидных перекисей и свободных радикалов. Препараты – Пробукол (Алколекс, Фенбутол).
6. Ангиопротекторы. Эндотелиотропные ЛС, уменьшающие содержание холестерина в интиме артерий и препятствующие агрегации тромбоцитов. Препараты – Перикарбат (Пармидин, Ангинин).
7. Дополнительные ЛС. В эту группу входят препараты, содержащие ненасыщенные жирные кислоты – Линетол, Липостабил; растительные ЛС, содержащие сумму сапонинов – Трибуспонин, Полиспонин; содержащие витамины – сироп шиповника и облепихи; препараты чеснока – Алисат, Аллитера, Аллилчеп, Алликор и биологическиактивные добавки (БАД) – Холестейд, Лизивит С.
Анионообменные смолы – холестирамин, колестипол из желудочно-кишечного тракта (ЖКТ) не всасываются и не разрушаются пищеварительными ферментами. Механизм действия заключается в связывании желчных кислот (необходимых для всасывания пищевого холестерина) в просвете кишечника с образованием нерастворимых соединений за счет четвертичных аммониевых группировок. Образовавшийся комплекс выводится с экскрементами. В результате этого нарушается кишечно-печеночная рециркуляция желчных кислот, снижается энтеральная резорбция холестерола.
В печени активируется синтез недостающих жирных кислот, необходимых для образования холестерола, возрастает количество поверхностных рецепторов-ЛПНП и повышается, тем самым, скорость удаления ЛПНП из плазмы. Анионообменные смолы начинают принимают по 1,0г х 6 раз в день и при хорошей переносимости дозу увеличивают до 8,0 г – 24,0г в сутки. Уровень холестерола в крови снижается на 15-20%. Развитие серьезных системных осложнений маловероятно, т.к. они не всасываются. Наиболее часто встречается желудочно-кишечные расстройства: тошнота, рвота – из-за неприятных вкусовых качеств; диспептические расстройства; запоры. При длительном применении необходимо помнить, что ЛС затрудняют всасывание жирорастворимых витаминов, железа, а при совместном применении адсорбируют многие ЛС.
Эзетрол при поступлении в тонкий кишечник препятствует всасыванию холестерина из кишечника на 50%, уменьшает его содержание в печени и увеличивает выведениехолестерина из крови. Он не влияет на экскрецию желчных кислот и на синтез холестерина в печени. Препарат назначается в комбинированной терапии со статинами. Побочные эффекты незначительные: головная боль, диспепсия, утомляемость.
Статины –эти препараты действуют посредством конкурентного ингибирования фермента ГМГ–КоА редуктазы, блокируя таким образом, превращение ГМГ-КоА в мевалоновую кислоту.Способность ЛС длительно ингибировать ГМГ-КоА редуктазу распределяется: ловастатин< симвастатин< флувастатин< правастатин< аторвастатин. Сила действия последних двух препаратов увеличивается ~ 70 % за счет активных метаболитов. В результате угнетается процесс образования холестерина , необходимого для синтеза жирных кислот в печени. Для компенсации дефицита холестерина гепатоциты увеличивают число рецепторов-ЛПНП и стимулируют приток холестерина из плазмы в печень, снижая его концентрацию в плазме на 30-40 % и увеличивают антиатерогенные ЛПВП. Ловастатин был выделен из различных штаммов гриба, симвастатин, флувастатин, правастатин и др. были получены полусинтетическим и синтетическим путем.Ловастатин и симвастатин являются «пролекарствами», высоко липофильны, в организме лактоновое кольцо раскрывается и они превращаются в в-оксикислоту, которая хорошо проникает через гематоэнцефалический и плацентарный барьеры. В отличие от них правастатин, флувастатин представляет собой оксикислоту, они менее липофильны и не проникают через указанные барьеры. Назначают ЛС один раз в сутки вечером, т.к. холестерин синтезируется в основном ночью. Дозы ЛС – Ловастатина от 20 до 80мг, симвастатина, флувастатина, правастатина 10-40 мг и аторвастатина от 10мг/день-80мг. Побочные эффекты типичны для всех ЛС, наиболее серьезный миопатия, гепатотоксичность, аллергические проявления; алопеция, импотенция.
ЛС, снижающие уровень триглицеридов (ЛПОНП) делятся на 3 группы:фибраты, никотиновая кислота и препараты, содержащие рыбий жир.
Фибраты – повышают активность липопротеинлипазы эндотелия; увеличивают число рецепторов-ЛПНП и стимулируют катаболиз ЛПНП, ЛПОНП печенью, что в значительной степени способствует их выведению из организма; усиливается экскреция желчных кислот и возрастает количество нейтральных стеринов в каловых массах.. Фибраты незначительно влияют на синтез холестерина. В крови снижается уровень общего сывороточного холестерина на 15-20% и триглицеридов (ЛПОНП) ~ 30-40%. Основными побочными эффектами этой группы ЛС нарушение функции ЖКТ – тошнота, рвота, диарея, аллергические проявления – зуд, крапивница. При применении клофибрата наблюдалось появление желчных камней холестеринового происхождения, в настоящее время его применяют значительно реже. Новые препараты из группы фибратов (фенофибрат, гемфиброзил) реже вызывают побочные эффекты и менее токсичны.
Никотиновая кислота содержится в органах животных: печени, почках, мышцах и др.; в рыбе, молоке, дрожжах, овощах и фруктах, в гречневой крупе и других продуктах. Принятая доза никотиновой кислоты 3,0 г/сутки обеспечивает падение уровня холестерина на–10 %, триглицеридов–28 %, что обусловлено, понижением активность внутриклеточной липазы, угнетением липолиза в жировой ткани, это сказывается на поступление жирных кислот в печень и на уменьшение биосинтеза ЛПОНП, ЛПНП. Повышается уровнь ЛПВП, транспортирующих атерогенные липопротеины в печень и активируется липопротеинлипаза их разрушающая. Никотиновая кислота вызывает ряд побочных эффектов – гиперемию кожи, зуд, понос, рвоту, дисфункцию печени и др. Этот препарат нежелательно применять при вторичный форме гиперлипидемии обусловненной сахарным диабетом, т.к. побочным эффектом является гипергликемия.
Антиоксидант — Пробукол обладает умеренной активностью в отношении снижения сывороточного холестерина (15 %) и оказывает незначительное воздействие на уровень ЛПОНП. Однако, механизм действия его еще недостаточно ясен. Считается, что он уменьшает всасывание пищевого холестерина, тормозит раннюю стадию биосинтеза холестерина и увеличивает катаболизм ЛПНП. Побочные эффекты: раздражает ЖКТ; головокружение; ангионевротический отек; эозинофилия, тромбоцитопения. Применяют по 0,5г утром и вечером во время еды.
К эндотелиотропным ЛС относится ангиопротектор перикарбат (пармидин), снижающий проницаемость эндотелия для атерогенных липопротеинов. В местах отложения холестерина способствует регенерации эластических и мышечных волокон, препятствует агрегации тромбоцитов. Побочные реакции: незначительные расстройства со стороны ЖКТ, аллергические реакции, серцебиение. К числу ЛС, способствующих катаболизму и экскреции холестерина относятся полиненасыщенные жирные кислоты (ПЖК) и сапонины. ПЖК переводят холестерин из эфиров нерастворимых жирных кислот в растворимые, легко выводимые, тем самым, увеличивая содержание холестерина в желчи и экскрементах и снижая уровень холестерина в плазме крови. Побочные эффекты: диспепсия, боли в области желчного пузыря. ЛС растительного происхождения, содержащие сапонины задерживают всасывание холестерина в ЖКТ, побочным эффектом считается нарушения функций ЖКТ.
Во многих случаях при лечении гиперлипопротеинемий наиболее выраженный эффект наблюдается не при монотерапии, а при комбинированном применении ЛС с разными механизмами действия и обязательно, в сочетании с диетотерапией.
Прогноз
Прогноз при I типе нарушений липидного обмена относительно благоприятный, но имеется предрасположенность к панкреатиту. При II типе прогноз зависит от зависит от выраженности поражения сосудов. Если развивается ранний атеросклероз и не проводится лечение нарушений липидного обмена, возможны осложнения (ИБС, инсульт). Рациональное и своевременное лечение гиперлипидемий позволяет значительно снизить риск осложнений и улучшить прогноз. При первичной гиперлипидемии проводится пожизненная терапия.
Список источников
- Рекомендации ЕSC/EAS 2021 по лечению дислипидемий: модификация липидов для снижения сердечно-сосудистого риска/Российский кардиологический журнал 2020; 25 (5), С. 121-193.
- Ершова А. И., Аль Раши Д.О., Иванова А. А., Аксенова Ю. О., Мешков А. Н. Вторичные гиперлипидемии: этиология и патогенез. Российский кардиологический журнал. 2019; (5): 74-81.
- Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации VI пересмотр. Атеросклероз и дислипидемии. 2017; 3 (28): 5-22.
- Кроненберг Г. М. и соавторы. Ожирение и нарушение липидного обмена / Пер. с англ. под ред. И. И. Дедова, Г. Ф. Мельниченко. М.: ООО «Рид Элсивер», 2010. 264 с.
- Визир В.А., Березин А.Е. Современные подходы к лечению гиперлипидемий/Запорожский медицинский журнал. — 2011. — том 13, №1, С. 108-117.