Консультация кардиолога – 1 750 руб.
- Симптомы
- Диагностика
- Лечение
Сердечная недостаточность – под этим термином понимается нарушение насосной функции сердца, которое может протекать как в острой, так и в хронической форме. В результате этого происходит нарушение нормального кровоснабжения органов и тканей организма. При расстройстве насосной функции сердце не может обеспечивать полноценное перекачивание крови, что создает дефицит кислорода и питательных веществ. Данной патологией страдает значительное количество людей старшей возрастной категории.
Причины возникновения сердечной недостаточности:
- поражения тканей сердца – к ним относятся инфаркт миокарда, кардиомиопатия, миокардит, ревматизм;
- избыточная нагрузка сердечной мышцы – возникает при артериальной гипертензии, патологии клапанного аппарата сердца;
- воздействие токсический веществ.
Классификация NYHA
В
Российской практике используется вместе с вышеупомянутой. Кроме деления на стадии, выделяются функциональные классы хронической сердечной недостаточности по толерантности к физической нагрузке:
- ФК I — у пациента нет ограничения физической активности. Привычные нагрузки не вызывают патологических симптомов (слабости, одышки, давящих болей, сердцебиения);
- ФК II — ограничение нагрузок оценивается как «умеренное». Признаков патологии в покое не наблюдается, но выполнение обычной физической нагрузки становится невозможным из-за возникающих сердцебиения, одышки, ангинозных болей, чувства дурноты;
- ФК III — «выраженное» ограничение нагрузок, симптомы купируются только в покое, а выполнение даже меньших, чем обычно, физических нагрузок провоцирует появление клинических признаков болезни (слабость, стенокардия, одышка, перебои в работе сердца);
- ФК IV — неспособность переносить даже малейшие (бытовые) физические нагрузки, то есть нетолерантность к ним. Дискомфорт и патологические симптомы вызывают такие действия, как умывание, бритье и т. д. Также признаки сердечной недостаточности или давящие загрудинные боли могут возникать в покое.
Две эти классификации соотносятся друг с другом так:
- ХСН I стадии — функциональный класс 1 NYHA
- ХСН II A стадии — функциональный класс 2–3 NYHA
- ХСН II Б — III стадии — ФК 4 NYHA
Причины развития
Хроническая сердечная недостаточность возникает на фоне других болезней, поражающих миокард и кровеносные сосуды. Поэтому необходимо всегда лечить или держать на врачебном контроле первичные заболевания, а также следить за состоянием своей кровеносной системы.
Факторы развития ХСН
- Артериальная гипертония (АГ) — основная причина развития хронической сердечной недостаточности.
- Ишемическая болезнь сердца (ИБС) — на втором месте среди провоцирующих факторов.
- Кардиомиопатии (в том числе спровоцированные инфекционными заболеваниями, сахарным диабетом, гипокалиемией и т.д.).
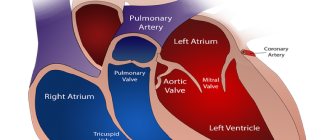
- Клапанные (митральный, аортальный, трикуспидальный, пульмональный) и врожденные пороки сердца.
- Аритмии (тахиаритмии, брадиаритмии).
- Болезни перикарда и эндокарда.
- Нарушения проводимости (антриовентрикулярная блокада).
- Высокая нагрузка (например, при анемии).
- Перегрузка объемом (например, при почечной недостаточности).
Течение любого заболевания из списка выше должно контролироваться лечащим врачом
Классификация сердечной недостаточности
Классификация недостаточности сердца осуществляется по клиническим признакам, а именно по способности адекватно переносить физическую нагрузку и симптомам, возникающих при этом.
Классификация позволила иметь унифицированный подход к диагностике, а также, что важнее, лечению этого состояния. Первая классификация датируется 1935 годом, её авторы — советские врачи-кардиологи Н. Д. Стражеско и В. Х. Василенко. Долгое время она оставалась единственной, но в 1964 году в Нью-Йорке была принята классификация NYHA (New York Heart Association — Нью-Йоркской ассоциации кардиологов). Кардиологи определили на ней функциональные классы хсн.
Диагностика
При наличии симптомов СН и повышенного артериального давления важно как можно раньше обратиться к врачу — терапевту или кардиологу. Самые ранние признаки — одышка при физической нагрузке и снижение толерантности к нагрузкам.
Для постановки диагноза ХСН специалист уточнит:
- Характерные жалобы — одышка, повышенная утомляемость, отеки ног, сердцебиение в покое и при умеренных физических нагрузках.
- Анамнез: длительность гипертонии, ИБС, перенесенные инфаркты, миокардиты и другие болезни сердца, наличие патологии органов дыхания.
- Объективные признаки: увеличение размеров сердца, частота сердечных сокращений и дыхательных движений, величина АД, нарушение сердечного ритма, наличие отеков и увеличения печени, хрипов в легких, патологических тонов в сердце.
Для подтверждения систолической или диастолической дисфункции врачи назначают лабораторные и инструментальные методы диагностики:
- Исследование крови на натрийуретические пептиды. Это биологические маркеры ХСН. Нужны для контроля лечения. Нормальный уровень натрийуретических пептидов у нелеченных пациентов практически исключает поражение сердца.
- Всем пациентам при подозрении на СН проводят клинический анализ крови с подсчетом тромбоцитов, определение сахара крови и гликированного гемоглобина (определяет среднее значение сахара крови за последние 3 месяца), общий анализ мочи, креатинин крови, скорость клубочковой фильтрации, показатели работы печени (билирубин, АСТ, АЛТ, ЩФ, ГГТ), исследование липидограммы (уровень холестерина, триглицеридов, липопротеидов), натрия и калия крови, общего белка, гормонов щитовидной железы (ТТГ, Т3 и Т4), трансферрина крови (для диагностики скрытых анемий).
- Эхокардиография — ультразвуковой метод диагностики сердца, который позволяет определить толщину миокарда и объем камер сердца, характеристику всех клапанов, состояние межпредсердной перегородки, давление в легочной артерии, сократительную способность миокарда с определением фракции выброса желудочков.
- ЭКГ (электрокардиограмма) — исследование электрических потенциалов работы сердца в 12 отведениях. При этом оценивается частота сердечных сокращений, правильность ритма, наличие нарушений проводимости сердца в виде блокад, ишемии миокарда, гипертрофии левого желудочка, свежие и рубцовые изменения при инфарктах. При нормальной ЭКГ диагноз ХСН маловероятен.
- Рентгенография грудной клетки. Нужна для выявления увеличения размеров сердца (кардиомегалии) и возможной патологии бронхолегочной системы.
- Коронарография — рентгеноконтрастное исследование коронарных артерий, питающих сердечную мышцу. Проводят при сердечной недостаточности или стенокардии, которые не поддаются лекарственной терапии. Помогает определить степень стенозов коронарных артерий для необходимости дальнейших оперативных вмешательств.
- МРТ сердца и магистральных сосудов. Проводится в сложных диагностических случаях, когда ЭхоКГ недостаточно информативна. Особенная роль МРТ принадлежит диагностике кардиомиопатий и сложных пороков сердца.
Когда записаться к врачу?
Симптомы, возникающие при СН, могут быть разные. Одни из них опасны и требуют вызова скорой помощи, другие выступают поводом для очередного посещения врача или первичного обращения на амбулаторный прием.
Скорую помощь надо вызвать при:
- тяжелой и продолжительной одышке;
- стойкой боли за грудиной, которая не проходит после приема нитроглицерина;
- гипертоническом кризе, который не поддается коррекции таблетками;
- обмороке.
Записаться на прием к врачу необходимо при таких симптомах, как:
- одышка и кашель по ночам, необходимость дополнительных подушек для комфортного сна;
- усиление одышки и ухудшение переносимости физических нагрузок;
- появление перебоев в деятельности сердца, учащение сердцебиений (более 90 в минуту), появление брадикардии;
- нарастание отеков нижних конечностей;
- быстрая прибавка в весе (2 и более килограмм за 3 дня);
- нарастание утомляемости и слабости;
- нарастание кашля, появление сопутствующей ОРВИ.
Классификация Стражеско-Василенко (при участии Г. Ф. Ланга)
Была
принята на XII съезде терапевтов СССР. Классификация хсн осуществляется по 3 стадиям:
- I стадия — начальная. Характеризуется тем, что нарушения гемодинамики компенсированы и выявляются лишь при значительной физической нагрузке (бытовой) или нагрузочных пробах — тредмиле, пробе Мастера, велоэргометрии (во время диагностики).
Клинические проявления: одышка, сердцебиение, утомляемость в покое исчезают;
- II стадия — выраженная сердечная недостаточность. При ней нарушается гемодинамика (застой крови в кругах кровообращения), резко нарушается трудоспособность, ткани и органы не получают необходимого количества кислорода. Симптомы возникают в покое. Делится на 2 периода — IIА и IIБ. Разница между ними: при А стадии отмечается недостаточность либо левых, либо правых отделов сердца, когда при Б стадии сердечная недостаточность тотальная — бивентрикулярная;
Стадия IIA — характеризуется застоем в малом или большом кругах кровообращения. На этой стадии сердечной недостаточности в первом случае имеет место левожелудочковая недостаточность.
Она имеет следующие клинические проявления: жалобы на одышку, кашель с отделением «ржавой» мокроты, удушье (чаще по ночам) как проявление, так называемой, кардиальной астмы.
При осмотре обращают внимание на бледность, синюшность конечностей, кончика носа, губ (акроцианоз). Отеков нет. Печень не увеличена. Аускультативно можно услышать сухие хрипы, при выраженном застое – признаки отека легкого (мелкопузырчатые хрипы).
При нарушении функции сердца с развитием застоя большого круга кровообращения пациенты жалуются на тяжесть в правой подреберной области, жажду, отеки, распирание живота, нарушение пищеварения.
Отмечается синюшность лица, набухание вен шеи, отеки наружные (позднее — и полостные отеки: асцит, гидроторакс), увеличение печени, нарушения ритма сердца. Лечение именно этой стадии может оказаться особенно эффективным.
- Как долго можно прожить с хронической сердечной недостаточностью первой степени?
Стадия IIБ — представляет из себя тотальную сердечную недостаточность с выраженными проявлениями недостаточности кровообращения. Сочетает симптомы застоя крови БКК и МКК. Эта стадия очень редко бывает обратима.
III стадия — конечная стадия, сердечная недостаточность в стадии декомпенсации. Происходит глубокая дистрофия миокарда, необратимо повреждается как само сердце, так и органы, испытывающие ишемию и кислородное голодание из-за его дисфункции. Является терминальной, регрессу не подвергается никогда.
ХСН по Василенко-Стражеско (1, 2, 3 стадии)
Классификация принята в 1935 году и применяется по сей день с некоторыми уточнениями и дополнениями. На основании клинических проявлений заболевания в течении ХСН выделяется три стадии:
- I. Скрытая недостаточность кровообращения без сопутствующих нарушений гемодинамики. Симптомы гипоксии проявляются при непривычной или длительной физической нагрузке. Возможны одышка, сильная утомляемость, тахикардия. Выделяют два периода А и Б. Стадия Iа представляет собой доклинический вариант течения, при котором нарушения функций сердца почти не влияют на самочувствие больного. При инструментальном обследовании выявляется увеличение фракции выброса при физических нагрузках. На стадии 1б (скрытая ХСН) недостаточность кровообращения проявляется при физической нагрузки и проходит в состоянии покоя .
- II. В одном или обоих кругах кровообращения выражены застойные явления, не проходящие в состоянии покоя. Период А (стадия 2а, клинически выраженная ХСН) характеризуется симптомами застоя крови в одном из кругов кровообращения.
- III. Конечная стадия развития заболевания с признаками недостаточности обоих желудочков. На фоне венозного застоя в обоих кругах кровообращения проявляется тяжелая гипоксия органов и тканей. Развивается полиорганная недостаточность, сильная отечность, включая асцит, гидроторакс. Стадия 3а поддается лечению, при адекватной комплексной терапии ХСН возможно частичное восстановление функций пораженных органов, стабилизация кровообращения и частиное устранение застойных явлений. Для стадии IIIб характерны необратимые изменения метаболизма в пораженных тканях, сопровождающееся структурными и функциональными нарушениями.
Применение современных препаратов и агрессивных методов лечения достаточно часто устраняет симптомы ХСН, соответствующие стадии 2б до доклинического состояния.
Профилактика
Для предупреждения развития СН и усугубления ее симптомов важно:
- Правильно лечить основное заболевание. Для этого антигипертензивные и сердечные препараты нужно принимать регулярно, стремиться к показателям АД менее 140/90, адекватно лечить ИБС и нарушения сердечного ритма, нормализовать уровень глюкозы при сахарном диабете.
- Отказаться от вредных привычек — курения, переедания, избыточного употребления алкоголя.
- Научиться контролировать стрессы.
- Сбросить лишний вес путем уменьшения калорийности пищи и умеренной физической активности. При этом важно не перегружать сердце чрезмерной нагрузкой. Лучше заниматься дозированной ходьбой или плаванием, гимнастикой или йогой.
- Соблюдать рекомендации по питанию.
Значение классификации ХСН
Отнесение статуса пациента к определенной стадии хсн имеет важное значение для подбора терапии, оценки её результатов, а также при прогнозировании исходов заболевания. Например, хроническая сердечная недостаточность I стадии требует, безусловно, применения меньшего количества препаратов и, наоборот, III стадия хсн вынуждает кардиолога назначать 4–5 групп лекарств. Оценка динамики функционального класса недостаточности кровообращения важна, опять же, для подбора терапии, соблюдения диеты, назначения рационального двигательного режима.
Ценность классифицирования статуса пациента для прогноза можно охарактеризовать следующими статистическими данными: ежегодно от сердечной недостаточности погибает при фк 1 — 10% пациентов, фк 2 — приблизительно 20%, фк 3 — около 40%, при фк 4 — годичная смертность превышает 65%.
- Диагностика и лечение хронической сердечной недостаточности сегодня