3 июня 2021
Раковая опухоль возникает в случаях, когда клетки начинают бесконтрольно расти. Такую особенность могут приобрести клетки практически любого органа. Кроме того, по мере роста опухоли они с током крови или лимфы могут переноситься в другие области тела, оседать там и давать начало росту новых очагов. Такие очаги называют вторичным раком, или метастазами, а начальную опухоль, соответственно, первичным раком.
Метастазы в любых органах классифицируют в зависимости от того, из какого органа изначально происходит опухоль. Например, вторичный очаг рака легких в печени все равно будет называться раком легких, только получит приставку «вторичный». Иногда не получается определить, в каком именно органе сначала возникла опухоль. Однако при исследовании выявляются ее метастазы в других частях тела. Если их первичный очаг определить не удается, то врачи говорят про первичный рак неизвестного происхождения, или скрытый первичный рак.
Аденокарцинома. Виды и стадии
Медики классифицируют железистый рак по нескольким критериям. Специалисты выделяют три вида аденокарцином:
- Высокодифференцированная аденокарцинома. Она очень медленно расходится по организму и отлично лечится. В 3 из 5 случаев данный тип опухоли протекает скрыто, поэтому специалисты выявляют его уже на последних стадиях.
- Умеренно — дифференцированная аденокарцинома. Скорость развития — средняя.
- Низкодифференцированная аденокарцинома. Самая небезопасная разновидность. Быстрое распространение, довольно плохо поддается какому-либо лечению и рано появляются метастазы.
Типы аденокарциномы онкологи выявляют по органам, в которых заболевание обнаруживается: поджелудочная железа, легкие, матка, желудок, печень и другие.
Стадий аденокарциномы существует пять:
- Нулевая. Злокачественные клетки не выходят за эпителий, где появились.
- Первая. Новообразование, размещенное в органе, достигает до 2 см в диаметре.
- Вторая. Опухоль уже до 4 см. Плюс, от нее могут распространиться метастазы в самые ближайшие к опухоли лимфатические узлы.
- Третья. Новообразование занимает всю толщину стенок органа, затем переходит на соседние органы, и дает больше метастаз.
- Четвертая. На этой стадии обильное количество метастаз распространяются в отдаленные органы человека.
Типы раковых опухолей
Обычно опухоли классифицируют по их первичной локализации. Однако их также можно сгруппировать по типам клеток, по тому, как раковые клетки выглядят под микроскопом. Знание типа клетки может дать врачам ключ к пониманию того, из каких тканей или органов происходит данная опухоль.
Карциномы
Карцинома — это рак, который происходит из клеток, выстилающих внутреннюю или внешнюю поверхности различных органов нашего тела. Такие клетки называются эпителиальными. Наиболее распространенные типы карцином:
1) Плоскоклеточный рак
Самым ярким примером плоских клеток являются клетки, встречающиеся на поверхности кожи. Кроме того, они составляют часть слизистых оболочек многих полых органов. Плоскоклеточный рак может возникать в ротовой полости, в горле, пищеводе, легких, прямой кишке, на шейке матки, во влагалище и некоторых других органах.
2) Аденокарциномы
Эти злокачественные новообразования развиваются из железистых клеток, то есть из тех, которые способны производить какие-либо вещества. Железистые клетки входят в состав очень многих органов нашего тела, в том числе и тех, которые формально не считаются железами. Например, большинство видов раковых опухолей желудка, кишечника и толстой кишки представляют собой именно аденокарциномы и примерно 4 из 10 случаев рака легких также являются аденокарциномами.
Другие виды злокачественных опухолей
Из других типов клеток раковые новообразования возникают реже. К таким опухолям относятся:
- лимфомы — развиваются из клеток иммунной системы, находящихся в лимфатических узлах и некоторых других органах;
- меланомы — развиваются из клеток кожи, которые накапливают пигмент меланин и отвечают за окраску кожных покровов;
- саркомы — развиваются из клеток соединительной ткани, которые обычно присутствуют в сухожилиях, связках, мышцах, жире, костях и хрящах;
- опухоли из половых клеток, которые могут развиваться в семенниках (яичках) у мужчин и яичниках у женщин.
Итак, при первичном раке неизвестного происхождения не всегда получается установить орган, где изначально возникла опухоль. Однако, исследуя под микроскопом клетки вторичного очага, чаще всего удается отнести их к одной из пяти категорий:
- аденокарцинома (примерно 60% от всех опухолей неизвестного происхождения);
- плохо дифференцированная карцинома;
- плоскоклеточный рак;
- плохо дифференцированное злокачественное новообразование;
- нейроэндокринная карцинома.
В дальнейшем эта информация поможет более точно идентифицировать опухоль и в конечном итоге обнаружить ее первичный очаг.
Какие есть виды диагностики аденокарциномы?
Пациенту нужно пройти полное обследование:
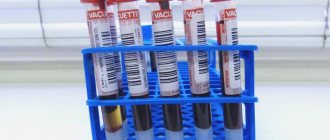
- Анализ крови на обнаружение онкомаркеров. Определяет наличие веществ, которые характерны для того или иного типа железистого рака.
- Исследование крови в лаборатории (биохимический и общий анализ). Способствует выявлению нарушения в работе внутренних органов.
- Рентген. С его помощью специалисты могут обнаружить метастазы.
- Анализ мочи. Выявляет процессы воспаления.
- Биопсия. Сбор тканей опухоли для исследования в лаборатории.
- УЗИ. С его помощью медики изучают ткани зараженного органа и ближайшие к нему лимфатические узлы. Затем выявляется опухоль и устанавливается её размер.
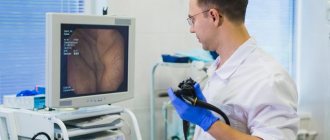
- Сцинтиграфия. Врачи используют этот метод визуализации, который заключается в том, что в организм вводят радиоактивные изотопы, а затем получают двумерное изображение. Это помогает находить воспалительные процессы.
Пример выявления
Скрытый первичный рак встречается нечасто. Более того, в ходе дальнейших обследований первичный очаг может обнаружиться. Если так происходит, то опухоль более не считается первичным раком неизвестного происхождения. Ей присваивают название в соответствии с органом происхождения и, опираясь на новые данные, модифицируют схему лечения онкологического заболевания.
На практике это происходит следующим образом:
- У человека обнаруживают, например, увеличенный лимфатический узел на шее.
- При его биопсии выясняется, что в лимфоузле находится злокачественная опухоль.
- Однако при цитогистологическом исследовании оказывается, что клетки этой опухоли не похожи на клетки рака лимфатической системы.
- Пациенту предварительно устанавливают диагноз первичного рака неизвестного происхождения.
- Найденные опухолевые клетки похожи на клетки рака ротовой полости, мягких тканей горла или гортани.
- Пациенту назначают ряд углубленных обследований.
- В ходе этих обследований обнаруживают небольшой бессимптомный опухолевый очаг в гортани.
- Диагноз пациента изменяют на рак гортани и назначают соответствующее этому типу онкопатологии лечение.
Однако в ряде случаев даже самое тщательное обследование не позволяет обнаружить первичный очаг. Более того, его не всегда получается найти даже при патологоанатомическом исследовании.
Какие есть методы лечения аденокарциномы?
После полного обследования врачи выбирают нужную в конкретном случае методику лечения аденокарциномы.
- Открытая операция для удаления опухоли. Специалист производит разрез (до двадцати см) и удаляет новообразование.
+ Метод один из самых дешевых
— Остается довольно большой шрам.
- Лапароскопическое удаление. Операция выполняется с помощью пары небольших разрезов (до двух см). Щипцами удаляются ткани, которые поражены. Процесс контролируется прибором с камерой.
+ Шрамы почти незаметны. Реабилитация проходит быстрее в полтора раза, чем при открытой операции.
— Стоимость данного метода больше открытой операции.
- Эндоскопическое удаление. Специалисты удаляют новообразования на начальных стадиях с помощью эндоскопа. При удалении используется трубка с камерой и щипцы. Они вводятся в тело через естественные отверстия.
+ Никаких шрамов.
— Опухоли больших размеров не поддаются удалению.
- Лучевая терапия (радиотерапия). Злокачественные клетки уничтожают радиацией. При предоперационном облучения главное — это уменьшить опухоль. При послеоперационном главное — это убрать раковые клетки, которые остались. Вместо операции лучевую терапию назначают при небольших опухолях.
- Удаление опухоли роботизированной системой Кибер-нож. Проводится радиохирургическая операция. Это означает, что аденокарциному удаляют без разрезов на теле. Точность воздействия — 99,6%.
- Радиойодтерапия. Используется при нескольких видах аденокарциномы щитовидки. При этом уничтожаются оставшиеся злокачественные клетки. Терапия подразумевает пероральное принятие пациентом капсулы с радиойодом.
- Фокусированная ультразвуковая абляция. Основное воздействие происходит через ультразвук. Назначают на ранних стадиях стадиях железистого рака простаты, почки, груди, печени и мочевого пузыря.
- Химиотерапия при аденокарциноме. Раковые клетки уничтожаются химическими веществами.
Зачем нужно искать первичный очаг?
Основная причина для поисков начальной опухоли — выбор правильной тактики лечения. Вторичные метастатические очаги состоят из тех же клеток, что и начальная опухоль, даже если развиваются в совершенно других органах. Значит, для их лечения будут эффективны те же препараты, что и для терапии первичного рака, а не те, которые используются при лечении онкопатологий органа, где развился метастаз.
Это имеет особенно важное значение при некоторых формах рака, которые хорошо поддаются лечению определенными химиотерапевтическими или гормональными препаратами. Например, такими особенностями характеризуются многие опухоли молочной железы. Их можно эффективно лечить гормональными средствами. А значит, такие же препараты подойдут и для терапии их метастазов в костях, головном мозге, печени.
К сожалению, предугадать развитие злокачественного заболевания пока практически невозможно. А потому наиболее эффективным способом борьбы с опухолями является выявление рака на 1 стадии развития. В этом случае успешному лечению поддаются более 90% всех злокачественных новообразований. Обнаружить опухоль на начальных этапах возникновения можно только при помощи периодических скринигов. Такие скрининговые программы действуют и в медицинском . На первичной консультации специалист-онколог оценит риск развития у вас онкологического заболевания и составит индивидуальный план прохождения профилактических обследований для ранней диагностики рака.
Материал подготовлен по согласованию с врачом «Анадолу», терапевтом и медицинским онкологом Шерефом Комурджу.
Лечение при раке прямой кишки 2 стадии
Целью терапии является удаление злокачественной опухоли — только хирургическим путем. Сегодня имеются самые разные методики операций, при раке прямой кишки 2 стадии может быть проведена резекция или экстирпация — при выборе методики учитывается локализация опухоли.
- При расположении опухоли на расстоянии 4-5 см от анального сфинктера может быть проведена брюшно-промежностная экстирпация с наложением колостомы в левой подвздошной зоне.
- Если расстояние между опухолью и сфинктером составляет 7-9 см, показана резекция участка кишки с опухолью, при этом сигмовидная кишка соединяется с прямой и процесс дефекации не нарушается. Иногда на выше расположенном участке кишки для отведения кишечного содержимого от сформированного анастомоза на время заживления формируется временная стома, которая закрывается спустя несколько месяцев.
- При локализации опухоли на 8 см выше ануса может быть проведена низкая передняя резекция, анастомоз формируется с помощью сшивающих аппаратов через доступ со стороны брюшной стенки, при этом сфинктер сохраняется.
- Передняя резекция выполняется при высоко расположенной опухоли (более 10 см от заднего прохода) со стороны полости брюшины, при этом существует возможность сохранить нижнюю часть кишки, таким образом, функция накопления содержимого кишечника сохраняется, нет надобности в формировании резервуара, также существуетвозможность обойтись без формирования временной стомы.
Операция состоит из трех этапов: опухоль удаляется с частью приводящей и отводящей кишки, одновременно проводится иссечение регионарных лимфоузлов — лимфаденэктомия. Заключительным этапом является формирование стомы или колоректального анастомоза. В некоторых ситуациях после операции может быть назначена химиотерапия.
Для бесплатной письменной консультации, с целью определения показаний к операции, а также выбора правильной тактики хирургического лечения Вы можете прислать мне на личный электронный адрес полное описание колоноскопии, данные гистологии, по возможности данные МСКТ брюшной полости с контрастом, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
Классификация рака яичников
Самым распространённым типом заболевания считается эпителиальный рак яичников. Он возникает в 9 из 10 случаев, формируясь из клеток, расположенных на поверхности органа. Злокачественные клетки быстро распространяются по брюшине. Метастазирование возможно также в область пупка, мочевого пузыря или кишечника, лимфатические сосуды тазовых и паховых узлов. Очаги поражения могут появиться в печени, селезёнке, лимфоузлах в области шеи и под ключицами. У некоторых пациенток первичная опухоль наблюдается в молочной железе, кишечнике, матке (опухоль Крукенберга).
Существует несколько видов эпителиальной патологии:
- Серозная аденокарцинома яичников
. Это наиболее агрессивный вид рака, поражающий, чаще всего, оба яичника. Опухоль имеет многокамерную, кистозную структуру. Злокачественные клетки вырабатывают серозную жидкость.
- Эндометриоидная аденокарцинома яичника
. Образование напоминает карциному эндометрия. Опухоль имеет кистозное строение и ножку. Развивается медленно, характер роста неагрессивный. Имеет благоприятный прогноз.
- Светлоклеточная аденокарцинома яичников
. Редкий вид карциномы. Опухоль состоит из содержащих гликоген прозрачных клеток и клеток, напоминающих по форме гвозди. Новообразование имеет высокую способность к метастазированию.
- Опухоль Бреннера
– доброкачественная, фиброэпителиальная опухоль с возможным перерождением в злокачественное образование.
- Муцинозная аденокарцинома яичника
. Многокамерное опухолевидное новообразование, заполненное муцином – слизеподобной жидкостью, которую вырабатывают эпителиальные клетки кистомы.
- Смешанные опухоли яичников
состоят из злокачественных образований разного гистологического типа.
- Неклассифицированные опухоли яичников
Клиническую картину течения болезни, согласно международной классификации, принято разбивать на стадии (Т – первичная опухоль, М – отдалённые метастазы):
- Первая стадия (Т1, I)
характеризуется развитием новообразования в одном или обоих яичниках
- Вторая стадия (Т2, II)
характеризуется распространением опухоли в матку, трубы или соседние органы малого таза
- Третья стадия (Т3, III)
характеризуется метастазированием в брюшину
- Четвёртая стадия (М1)
отличается от предыдущих наличием опухоли в отдалённых органах
Факторы риска
Вы находитесь в группе риска по колоректальному раку, если ваш возраст больше 40-50 лет или если у вас диагностировано что-либо из перечисленного в списке:
- предраковый подтип полипа
(аденома); - доброкачественный полип диаметром более 1 см;
- несколько полипов;
- полип в нижнем отделе ЖКТ;
- полип, которому 5 лет и более;
- дисплазия оболочки кишки на месте удаления полипа;
- полипозный синдром (семейный аденоматозный полипоз, синдром Линча и др.);
- ВЗК (язвенный колит
или
болезнь Крона
); - хронический колит;
- папилломы и кондиломы в прямой кишке;
- сахарный диабет, инсулинорезистентность, высокий ИМТ;
- ослабленный иммунитет (ВИЧ-инфекция, супрессивная терапия);
- ранее перенесенный рак, потребовавший лучевой терапии органов брюшной полости;
- патогенные мутации в генах, ассоциированных с наследственными формами колоректального рака.
На вероятность развития колоректального рака очень сильно влияет качество жизни. Сидячая работа, низкая двигательная активность, вредные привычки (курение, алкоголь), неправильное питание с низким содержанием клетчатки и высоким содержанием животных жиров, недостаток инсоляции и дефицит витамина D провоцируют колоректальный рак
. Неудивительно, что среди жителей пасмурного и дождливого Питера колоректальный рак вышел на 1 место среди онкологических заболеваний.
По данным комитета по здравоохранению Санкт-Петербурга за 2021 год, 13,7% всех выявленных случаев онкологии у петербуржцев, без учёта пола, — колоректальный рак.
Причины и симптомы
Причин, способных со 100% точностью привести к развитию онкологии, не существует. К предрасполагающим факторам относятся выкидыши и аборты, мастопатия, ожирение, хронические гинекологические заболевания.
Железистый рак молочной железы чаще развивается у женщин, страдающих от гормональных расстройств. Длительный дисбаланс женских и мужских половых гормонов в организме приводит к развитию патологического процесса. Также опасен долгий прием оральных контрацептивов и гормональных лекарств. Поэтому нельзя подбирать противозачаточные таблетки самостоятельно, это должен делать врач.
При 1 степени болезнь может не давать специфических симптомов. Они появляются по мере увеличения опухоли. Что должно насторожить:
- появившаяся асимметрия груди;
- выделения из сосков;
- боль и отечность;
- увеличение лимфоузлов;
- покраснение и огрубение кожи.
Эти признаки – повод срочно посетить маммолога.
Симптомы рака яичников
На начальном этапе заболевания пациентка длительное время не испытывает никаких дискомфортных ощущений. Они появляются в момент, когда злокачественное новообразование достигает значительных размеров, а также начинаются процессы его распространения в другие органы. Прогрессирование рака яичников, чаще всего, происходит очень быстро.
Первичные проявления недуга могут вызывать периодические боли в животе, чувство сдавленности и тяжести. По мере развития рака яичников происходит нарастание слабости и усталости, ухудшение аппетита, небольшое повышение температуры тела, нарушение функций ЖКТ. Появляются острые, внезапные боли, связанные с разрывом капсулы яичника и последующим воспалением вокруг него. Пациентку могут беспокоить увеличение размеров живота из-за скапливающейся в его полости жидкости (асцит), одышка, проявления сердечно-сосудистой недостаточности, отёки конечностей, нарушение мочеиспускания, изменение характера менструаций (скудные выделения).
Скрининг колоректального рака
Скрининг колоректального рака
— это профилактическое наблюдение пациентов, находящихся в группах риска. Мероприятия по скринингу включают в себя посещение
проктолога
и сбор образцов кала для исследования на
скрытую кровь
и
онкомаркер пируваткиназу
. Это просто и дешево.
По статистике, банальное пальцевое ректальное исследование позволяет обнаружить наличие опухоли и ее характеристики в 70% случаев, ведь та же прямая кишка – это всего лишь последние 15 см пищеварительной системы. У женщин пальцевое ректальное исследование дополняют влагалищным.
Анализ кала на скрытую кровь
Анализ кала на скрытую кровь (проба Грегерсена)
рекомендуется сдавать ежегодно всем лицам в возрасте старше 40 лет, при положительном результате понадобится внеплановая колоноскопия.
Анализ кала на пируваткиназу
Пируваткиназа
– фермент, который вырабатывается опухолевыми клетками и применяется для ранней диагностики предраковых заболеваний и рака толстой кишки.
Сдать все виды анализов или организовать их забор на дому вы можете, обратившись в медицинский . Мы осуществляем забор биологического материала на территории Санкт‑Петербурга и Ленинградской области: +7 (812) 323-07-49
и
+7