Тонкий кишечник представляет собой часть ЖКТ, которая идет от желудка до толстого кишечника. Начальным его отделом является 12-перстная кишка, которую нередко рассматривают как самостоятельную единицу. Тонкий кишечник состоит из трех оболочек:
- Наружной — соединительной;
- Средней — мышечной;
- Внутренней — слизистой.
Поверхность слизистой покрыта ворсинками, также здесь имеются выводные протоки пищеварительных желез. Тонкий кишечник, как и любой другой орган, может быть подвержен развитию онкологических патологий.
Как распознать рак кишечника? 7 факторов риска Подробнее
«„Опухоли тонкой кишки“ — собирательный термин, включающий в себя образования, имеющие разные гистологические характеристики (характеристики, полученные в ходе исследования ткани под микроскопом). При этом частота таких заболеваний в структуре всех опухолей желудочно-кишечного тракта составляет около 5%. Практически половина из них являются злокачественными», — говорит Артур Куликов, хирург-колопроктолог многопрофильного онкологического центра.
Виды опухолей
К числу наиболее часто развивающихся злокачественных новообразований, как говорит колопроктолог, относятся:
- аденокарциномы (45%);
- нейроэндокринные опухоли (НЭО) (30%);
- лимфомы (10%);
- гастроинтестинальные стромальные опухоли (ГИСО/GIST);
- саркомы.
Статья по теме
Роковая изжога: с чего начинаются карцинома пищевода и рак Аденокарциномы чаще наблюдаются у лиц с наследственной предрасположенностью к развитию аденоматозных полипозов, с синдромом Пейтца-Егерса или болезнью Крона. Риск развития аденокарциномы увеличивается у людей старше 60 лет. Аденокарцинома тонкой кишки может метастазировать как в региональные лимфатические узлы, так и в отдаленные органы, чаще всего в печень, рассказывает хирург Куликов.
«Карциноидные опухоли в основном развиваются в подвздошной и слепой кишке, а также в аппендиксе и двенадцатиперстной кишке. Визуально они представляют собой небольшого размера узелковые образования, расположенные в стенке кишки. Эти опухоли являются гормонально-активными», — поясняет специалист.
Лимфома тонкой кишки наиболее часто возникает в дистальных отделах — в подвздошной и тощей кишке — за счет наличия большого количества лимфоидной ткани, рассказывает специалист. Факторами риска являются системные воспалительные заболевания:
- болезнь Крона;
- системная красная волчанка;
- лимфома иной локализации в анамнезе.
Бактерии смерти. Способствуют ли антибиотики возникновению рака кишечника? Подробнее
«ГИСО наиболее часто локализуются в желудке, тощей и подвздошной кишке. Около 20-30% гастроинтестинальных опухолей становятся злокачественными. Это чаще происходит в тонкой кишке, чем в желудке. Опухоли менее 2 см обычно являются доброкачественными, в то время как образования крупнее 5 см чаще злокачественные», — отмечает Артур Куликов.
Диагностика заболеваний кишечника и желчного пузыря
При появлении любой неприятной систематики следует обратиться к гастроэнтерологу. Врач выслушает жалобы, изучит анамнез болезни, выполнит пальпацию и перкуссию.
Чтобы установить точный диагноз, придется пройти диагностическое обследование (методы врач подбирает индивидуально):
- анализы крови и кала;
- абдоминальное ультразвуковое исследование;
- эндоскопию — осматривают кишечник при помощи оптической трубки, которую вводят через пищевод;
- колоноскопию – оптическую трубку вводят через анальное отверстие;
- фиброскопию – осмотр кишечника при помощи гибкого прибора, позволяет исследовать отделы, недоступные для других методов диагностики;
- ректоскопию — эндоскопический осмотр прямой кишки;
- ирригоскопию — рентген кишечника с использованием контрастного вещества;
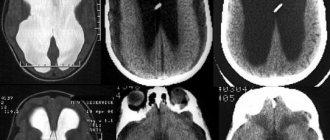
- компьютерную или магнитно-резонансную томографию.
При болезнях билиарной системы диагностическое обследование включает:
- общий и биохимический анализ крови и мочи;
- копрограмму;
- дуоденальное зондирование – через ротовую полость в 12-перстную кишку вводят зонд, чтобы набрать желчь;
- химический анализ желчи;
- посев желчи;
- УЗИ органов брюшной полости;
- холангиографию и холецистографию – рентген желчного пузыря с использованием контрастного вещества;
- холангиопанкреатографию – исследование желчного пузыря при помощи одновременного использования эндоскопа и рентгена;
- холесцинтиграфию – оценивает движение желчи;
- биопсию (при подозрении на злокачественный процесс);
- компьютерную томографию.
Как распознать
На ранних стадиях опухоли в тонком кишечнике, как и большинство онкологических заболеваний, протекают бессимптомно, подчеркивает хирург Куликов. Чаще всего больные обращаются с жалобами к врачу, когда опухоль уже глубоко проросла в ткани кишечника и дает метастазы в соседние органы.
Статья по теме
Плохая примета сытой жизни. Что такое колоректальный рак и кому он грозит Самыми
ранними симптомами, как отмечает специалист, являются:
- тошнота или рвота;
- вздутие живота;
- спастические боли в области кишечника.
«Затем больной начинает терять вес, появляется кишечное кровотечение. Если опухоль сильно разрастается, она может перекрыть просвет кишки, и тогда возникает непроходимость, при этом наблюдается вздутие живота, рвота, обезвоживание. Также опухоль может сдавливать соседние органы и ткани, это может вызвать развитие желтухи, панкреатита, ишемии кишечника и т. д. В некоторых ситуациях новообразование может разорвать стенку кишечника, и тогда больному потребуется срочная операция, иначе он может умереть», — говорит Артур Куликов.
Дивертикулярная болезнь тонкой кишки
Дивертикулярная болезнь тонкой кишки обусловлена патологическими изменениями в одном или более дивертикулов.
Причина возникновения заболевания: нарушение опорожнения дивертикулов, развитие синдрома бактериального обсеменения тонкой кишки.
Дивертикулы образуются в различных участках тонкой кишки, в связи с чем клинические симптомы воспаления определяются их локализацией.
При воспалении дивертикулов:
а) двенадцатиперстной кишки появляются боли в правом подреберье, сопровождающиеся неприятным запахом изо рта. б) двенадцатиперстной кишки вблизи от фатерова сосочка, через который желчь и ферменты поджелудочной железы поступают в кишку, возможно развитие механической желтухи и картины острого панкреатита; в) дивертикула Меккеля в подвздошной кишке может возникнуть кровотечение, у детей — заворот кишки, непроходимость, у пожилых – возможно появление симптомов аппендицита. Множественные дивертикулы тощей кишки чаще всего протекают бессимптомно. При воспалении в них развивается избыточный рост микробов, нарушается всасывание, возникают отеки, расстройство водно-электролитого обмена.
К клиническим симптомам, заставляющим заподозрить заболевание относятся:
- схваткообразные боли в животе
- запах изо рта
- метеоризм
- диарея
- запор
- кишечное кровотечение
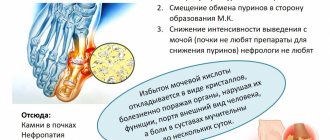
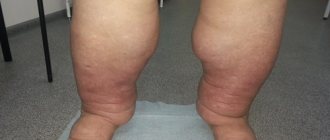
- отеки нижних конечностей
При наличии этих симптомов необходимо обратиться к врачу. Специалист оценит состояние и назначит обследование.
Основным методом обследования является рентгенологическое исследование тонкой кишки. Это исследование позволит определить нарушение опорожнения дивертикулов, степень заполнения их контрастом, тем самым подтвердить или исключить диагноз.
Опасность заболевания состоит в возможности прогрессирования воспалительного процесса, развития кровотечения, непроходимости, абсцесса и разрыва дивертикула, осложненные перитонитом.
Лечение состоит в соблюдении специальной диеты, применении антибактериальных препаратов. При наличии осложнений возможно проведение хирургического лечения.
В Московском клиническом научно-практическом центре им. А.С.Логинова лечение дивертикулярной болезни тонкой кишки осуществляется совместно врачами гастроэнтерологами и хирургами.
Не откладывайте свой визит к специалистам нашего Центра. Это поможет своевременно диагностировать данное состояние и правильно выбрать тактику лечения. Врачи отделения невоспалительной патологии кишечника ГБУЗ МКНЦ имени А.С. Логинова ДЗМ всегда готовы Вам помочь.
Что собой представляет проблема
Мальабсорбацией, или нарушением всасывания в кишечнике, называют сбои в работе этого органа, которые проявляются рядом симптомов, образующихся на фоне нарушения пищеварительной и транспортной функций тонкого кишечника. Это обязательно сказывается на обмене веществ. Нередко синдром мальабсорбации бывает врожденным и проявляется у детей в первые 10 лет жизни. Но также встречаются и случаи приобретенного заболевания.
Статья по теме У кишечника невроз. Как правильно лечить раздражение?
Диагностика напрямую зависит от симптомов. Так, например, если клинические проявления врожденного варианта и средней и тяжелой формы приобретенного варианта могут выдавать себя активно, то скрытые формы синдрома не имеют ярких проявлений и требуют иного диагностического подхода.
Особенности заболевания
Синдром раздраженной кишки может возникать как самостоятельное заболевание или сопутствующее проявление других патологий органов желудочно-кишечного тракта. Основная характеристика – нарушение функций раздраженного кишечника, сопровождается дисептическими явлениями, нарушениями работы ЖКТ, нарушениями пищевого поведения и другими неприятными проявлениями.
По совокупности признаков различают три разновидности синдрома раздраженного кишечника:
- сопровождающийся диареей. Выражается в частых позывах к дефекации, особенно после приема пищи, болевых ощущениях, частом жидком стуле;
- синдром раздраженной кишки с запором. Проявляется длительным отсутствием стула (неделя и более), болью, в некоторых случаях – примесями слизи и крови в каловых массах;
- сопровождающийся метеоризмом. Проявляется вздутием, ощущением распирания живота. Побочные признаки – отдышка и учащенное сердцебиение. Возникают из-за распирания купола диафрагмы и, соответственно, внутреннего давления.
Синдром раздраженной кишки не может существовать изолированно. Он приводит к развитию дуоденального рефлюкса (попадание желчи в желудок) и гастроэзофагеальной рефлюксной болезни (попадание жидкостей в пищевод). Это способствует воспалению слизистых оболочек желудочно-кишечного тракта, как следствие развитие гастритов, холицистита, энтероколита, панкреатита и даже язв. Только своевременная диагностика и правильно назначенная терапия позволяют предотвратить данные осложнения.
Возможные причины заболевания
Одна из причин появления синдрома раздраженного кишечника – перенесенный инфекционный гастроэнтерит. Около 30% пациентов, обратившихся с симптомами данной болезни, перенесли инфекцию. Точные причинно-следственные связи между определенными факторами и признаками раздраженного кишечника не установлены. Современные специалисты считают, что развитию патологических процессов способствуют снижение качества сна, некорректное питание, хронические стрессы и другие неблагоприятные факторы, которые, большей частью, зависят от самого пациента. Именно поэтому в большинстве случаев лечение предусматривает разработку диетического меню и коррекцию образа жизни.
Среди причин синдрома раздраженного кишечника называют:
- стрессы, неврозы, депрессивные состояния;
- употребление блюд с повышенным содержанием жира;
- злоупотребление кофеиносодержащими напитками;
- недостаток физической активности, приводящий к ослабеванию мышц брюшной стенки;
- дефицит лактобактерий в организме;
- изменение моторики кишечника. Если моторика ускоряется, это приводит к развитию диареи. Если замедляется – может возникать запор. Изменение моторики сопровождается болевыми ощущениями из-за резкого сокращения мышц;
- гормональный дисбаланс. Выявлена связь обострения синдрома раздраженной кишки с фазами женского цикла. В некоторых случаях заболевание может возникать в период беременности или лактации.
Факторами риска появления синдрома раздраженного кишечника также являются:
- возрастная категория старше 50 лет;
- генетическая предрасположенность (наличие семейного анамнеза);
- прием курса антибиотиков;
- анемия, лейкоцитоз;
- пребывание в районе с повышенным уровнем инфекционных заболеваний;
- развитие опухолевых процессов.
Симптоматика
Если форма заболевания легкая, ее можно и не распознать. Однако по мере ухудшения ситуации симптомы могут проявляться достаточно ярко. К врачу следует обращаться для более детального обследования в том случае, если наблюдается даже один из перечисленных ниже признаков:
- Дискомфорт в кишечнике разной выраженности
- Анемия по анализам крови
- Дефицит витаминов В12, В9, С и других
- Повышенная сухость кожи и волос, ломкость ногтей и прочие признаки авитаминоза, особенно если вы принимаете специальные препараты
- Дефицит жирорастворимых витаминов А, Д, Е, К
- Гипокальциемия
- Слабость
- Повышенная возбудимость или, наоборот, апатия
- Похудение без видимых на то причин
Статья по темеЗа гастритом, заразная и по наследству. Развенчиваем мифы о язве желудка
Также стоит обратить внимание на болевые ощущения. В этом случае болезненность может отдавать в поясницу, отличаться схваткообразным характером или быть опоясывающей (ее нередко сравнивают с кишечной коликой). Болеть начинает после еды, параллельно можно отметить вздутие и урчание. Меняется стул, который учащается и приобретает слишком неприятный запах. Синдром также приводит к появлению чувства тошноты, сказывается на аппетите.
Терапия в наших клиниках
В наших клиниках вас ждет прием ведущих специалистов – терапевтов, гастроэнтерологов, а также комплексное обследование с применением современных методов. На первом этапе следует проконсультироваться с терапевтом, который проводит первичный осмотр и направляет к профильному специалисту.
Врачи сети клиник «Медком» назначают лечение после комплексного обследования пациента и постановки точного диагноза. Для каждого пациента разрабатывается индивидуальное диетическое питание, включающее отварное мясо, рыбу, овощные и фруктовые пюре, натуральный кефир и другие продукты, нормализующие работу кишечника. Если среди причин синдрома раздраженного кишечника выявлены нарушения работы нервной системы, врач назначает седативные препараты. При запорах подбираются слабительные препараты с учетом выраженности симптоматики и индивидуальных особенностей организма. Процесс терапии синдрома раздраженной кишки может также включать инъекции никотиновой кислоты, физиотерапию и другие лечебные процедуры.
На всех этапах терапии синдрома раздраженного кишечника врач поддерживает связь с пациентом – это необходимо для контроля эффективности и внесения своевременных корректировок.