Воспаление яичников – довольно распространенная гинекологическая проблема, связанная преимущественно с инфекцией. Она является одной из актуальных в клинической практике. Болезнь нередко принимает хронический характер, становится причиной постоянных болей, негативно влияет на менструальную, сексуальную, репродуктивную функцию женщины, ухудшает ее общее самочувствие, эмоционально-психическое состояние. Важное практическое значение имеет своевременная правильная постановка диагноза, ранее начало лечения.
Воспаление яичников – что это такое
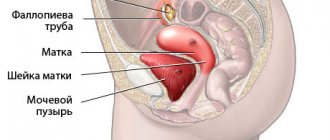
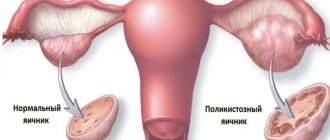
В медицинской среде заболеванию яичников, развившемуся в результате воспаления, дано название «оофорит». Если оно сочетается с воспалением маточных труб (также фаллопиевы трубы, яйцеводы), то используют термин «сальпингоофорит» – так обозначают воспаление придатков. В МКБ-10 они внесены в раздел «Воспалительные болезни тазовых органов», образуют отдельную категорию «Сальпингит и оофорит», которой присвоен код N70. Оофорит бывает одно- и двусторонний, когда поражены сразу обе железы.
Как лечить воспаление придатков: способы народной и традиционной медицины
Терапия направлена на уничтожение инфекции, восстановление пораженных заболеванием тканей и снятие болей. Воспаление придатков у женщин лечат не только с помощью антибиотиков, но и поддерживающими иммунитет препаратами.
Медикаментозная терапия
Лекарственные средства выбираются с учетом индивидуальных особенностей пациентки и наличия аллергии. Обычно назначают следующие антибиотики:
- Гентамицин;
- Клафоран;
- Цефобид;
- Цефазолин;
- Ципрофлоксацин;
- Доксициклин;
- Офлоксацин;
- Линкомицин.
Специалисты для эффективного лечения используют комплексное применение вышеперечисленных средств.
Помимо антибиотиков назначаются лекарства, обладающие противовоспалительным действием:
- Дифлюкан;
- Ибупрофен;
- Орфтофен.
Для лечения воспаления придатков у женщин применяются антигистаминные препараты, которые снижают риск возникновения аллергических реакций. Популярными средствами этой категории являются Зодак, Зиртек, Эриус.
Хирургическое вмешательство может потребоваться на начальной стадии развития болезни. Прибегают к операции в следующих случаях:
- спайки в органах малого таза;
- формирование гнойной полости;
- потеря проходимости маточной трубы.
Терапия в вышеперечисленных случаях проводится в условиях стационара. Дома справиться с заболеванием невозможно.
Лечение воспаления придатков у женщин «бабушкиными рецептами»
Средства народной медицины способствуют остановке развития воспаления и распространения инфекции. Но вылечить пациентку они не способны, так как убить патогенные микроорганизмы могут лишь антибиотики.
В терапии аднексита используют следующие рецепты:
- Для лечения применяют отвар из смеси корней — чернобыльника, девясила, пиона, крушины и кровохлебки. Достаточно двух столовых ложек, залитых половиной литра горячей воды. Отвар кипятится на слабом огне около получаса, столько же остужается и процеживается. Принимается по половинке стакана 3-4 раза в день. Чтобы улучшить вкусовые качества целебного напитка добавляют мед. Этот продукт пчелиного производства способствует укреплению иммунитета и дает организму силы на борьбу с инфекцией.
- Берут такое лечебное растение, как боровая матка и его высушенные листья измельчают. Столовая ложка лечебной травы заливается кипящей водой, достаточно одного стакана. Оставляют настаиваться, через два часа процеживают. Принимается полученный отвар по трети стакана. Рекомендуется употреблять за 30 минут до приема пищи трижды в сутки. Длительность курса — месяц. Закончив терапию отваром боровой матки, два месяца рекомендуется попить настой из якутки полевой. Для приготовления напитка в стакан кипятка добавляют столовую ложку высушенной травы. Настаивают и через четыре часа процеживают. Разовая порция — одна чайная ложка. Принимается отвар 3-4 раза в сутки.
- В одинаковой пропорции берут высушенные, предварительно измельченные цветы мать-и-мачехи, золототысячника и донника. Добавляют в полученную смесь стакан кипятка и оставляют настаиваться. Через час с помощью марли отвар процеживают. Остывшее лекарство принимают по половинке стакана дважды в день. Лечение этим способом предполагает воздержание от ведения половой жизни на протяжении полного курса.
Патогенез
В качестве самостоятельного заболевания оофорит встречается крайне редко, чаще развивается как вторичная форма, вызванная предшествующим инфицированием, развитием воспалительных процессов в соседних структурах. Редкость изолированного воспаления яичников объясняется тем, что сами яичники надежно защищены плотной белковой оболочкой. Поскольку же органы малого таза компактно расположены и являются функциональным целым, велика вероятность проникновения (разнесения) инфекции. Она попадает с током крови, лимфой из анатомически отдаленных органов, из инфицированного кишечника, легких, мочеполовой системы, брюшной полости, но чаще имеет место восходящий путь заражения – из влагалища, через шейку матки, фаллопиевы трубы.
Осложнения
У мужчин хламидиоз вызывает воспаление придатка яичка (эпидидимит), а у женщин – заболевания шейки матки, воспаление придатков, а также трубное бесплодие. При беременности хламидиоз может вызвать серьезную патологию плода. Также он приводит к болезни Рейтера (тяжелое поражение глаз и суставов).
Контроль результатов лечения хламидиоза, а также других скрытых ИППП должен осуществляться не раньше чем через 3 недели после окончания приема лекарств. На протяжении нескольких недель и даже месяцев после успешно проведенного лечения симптомы могут сохраниться. Что касается возобновления половой жизни, то это возможно только после контрольного обследования двух партнеров.
Уреаплазмоз
Уреаплазмы – это очень мелкие микроорганизмы, не имеющие и не нуждающиеся в собственной клеточной оболочке. Такая особенность позволяет им проникать в клетки организма-хозяина, поэтому очень часто они не видны для защитных клеток иммунитета. Следовательно, уреаплазмы могут существовать в организме человека больше 10 лет. Отметим, что среди женщин уреаплазмоз встречается чаще, чем среди мужчин.
Уреаплазмы получили такое название из-за своей способности расщеплять мочевину – уреолиза. Именно поэтому уреаплазмоз является мочевой инфекцией, без мочевины уреаплазмы не смогут выжить. Очень часто уреаплазмоз связан с заболеваниями мочевой системы, хроническими циститами, уретритами и пиелонефритами.
Обычно уреаплазма передается половым путём, но также возможно заражение ребенка и в процессе родов. Инкубационный период составляет примерно 1 месяц. Дальнейшее развитие заболевания зависит от иммунитета организма, наличия либо отсутствия других болезней влагалища и др.
В большинстве случаев нет никаких симптомов. Иногда больные могут жаловаться на более обильные выделения, чем обычно, жжение при мочеиспускании, дискомфорт в области половых органов и непостоянные тянущие боли в пояснице и внизу живота.
Уреаплазма и беременность
Уреаплазмы могут вести разрушительный процесс в придатках, матке, тем самым, способствуя развитию осложнений, которые во время беременности могут привести к патологиям. Именно поэтому в данный период обязательно нужно сдать анализы на эту инфекцию, а если она подтвердилась, то осуществить лечение.
Уреаплазмы не вызывают пороков развития у плода. В большинстве случаев инфицирование малыша происходит при родах во время прохождения плода через зараженные родовые пути. Помимо этого, уреаплазмоз может стать причиной невынашивания ребенка, преждевременных родов, угрозы прерывания беременности и эндометрита (одно из послеродовых осложнений).
Лечение при беременности чаще всего осуществляется на 18-20 неделях.
Лечение уреаплазмоза
Лечение данного заболевания должно быть комплексным и продолжительным. Прежде всего, назначают антибактериальные препараты, но прием только антибиотиков бывает недостаточным, поскольку уреаплазмы способны легко приспосабливаться к воздействию антибиотиков во время лечения. Также в лечении используются препараты, которые повышают общий и местный иммунитет; противогрибковые препараты, поскольку антибиотики могут спровоцировать молочницу. Также в комплекс лекарств входят препараты, способные защитить кишечник от воздействия антибиотиков.
Что касается необходимости лечения партнера, если у него нет инфекции, то тут спорное мнение. Данный вопрос должны решить лечащий врач и сами партнеры.
При беременности выбор препаратов ограничен. Могут применяться только те препараты, которые разрешены в данный период. Из антибиотиков — это Вильпрафен, Ровамицин, Эритромицин.
Причины возникновения
В зависимости от этиологии воспаления яичников разделяют на 2 группы:
- Специфические процессы – возникают на фоне туберкулеза, микоплазмоза, венерической болезни (чаще всего это гонорея, генитальный герпес, трихомониаз, хламидиозы, встречаются и их сочетания).
- Неспецифические воспаления – вызываются проникновением условно-патогенных организмов, септическими заболеваниями, аппендицитом. Основные виновники: кишечная палочка, стафило-, стрепто- или пневмококки, энтерококки, микроорганизмы рода кандида, клостридий и пр.
К предрасполагающим факторам развития оофорита относят роды, аборт, повышенную половую активность, внутриматочную контрацепцию, другие вмешательства на матке.
Перечень факторов, провоцирующих обострение имеющегося воспаления, включает:
- общее переохлаждение организма, купание в холодной воде;
- неадекватное или недостаточное питание;
- затяжной стресс;
- сильное переутомление;
- ослабление иммунитета.
Симптомы воспаления яичников
Различают острое, подострое воспаление и хроническое рецидивирующее. При остром течении клиническая картина наиболее выражена, пациентку беспокоят:
- сильные боли в глубине таза, нередко отдающие в поясницу;
- расстройство мочеиспускания;
- напряженный живот, прикосновения болезненны;
- мажущие или гнойные выделения (не во всех случаях);
- явления общего характера – тошнота, метеоризм, лихорадка, слабость, головная боль.
В подострой фазе симптомы стихают. Хронический оофорит проявляется:
- ноющими болями, усиливающимися при напряжении, в период менструации;
- болью с иррадиацией по ходу ветвей нерва;
- обильными или скудными месячными, сбоем цикла;
- нарушение полового влечения;
- болезненными половыми актами.
Гарднереллёз
Заболевание не относится к ЗППП. Вызывает его влагалищная гарднерелла, и, по сути, гарднереллёз является проявлением дисбактериоза влагалища. То есть это не воспаление во влагалище. Именно поэтому данное заболевание ещё называют бактериальным вагинозом.
В отличие от других инфекций, при гарднереллёзе симптоматика выраженная и специфическая. К симптомам относятся обильные жидкие выделения из влагалища, имеющие белый или желтоватый цвет и очень неприятный запах, похожий на запах тухлой рыбы. Этот запах может усиливаться во время и после менструации, а также после полового акта. Данное заболевание вызывает дискомфорт и жжение в области наружных половых органов.
Во время гинекологического осмотра опытный врач сразу же сможет поставить диагноз, поскольку выделения имеют немного пенистый характерный вид. В некоторых случаях симптомов может и не быть, поэтому гарднереллы можно обнаружить только во время обследования.
Гарднереллы дислоцируются непосредственно во влагалище. Дальше данная инфекция чаще всего не проникает, поэтому и таких симптомов, как, к примеру, боль внизу живота, не бывает.
Гарднереллы и беременность
Гарднереллы могут доставить много неприятностей при беременности. Не исключено, хотя и случается очень редко, внутриутробное инфицирование. Гарднереллы также могут вызвать воспаление матки после родов либо аборта. Именно поэтому бактериальный вагиноз при беременности необходимо лечить сразу же при его выявлении.
Обычно гарднереллы проявляются в обычном мазке на флору. Также для их выявления используется метод ПЦР-диагностики.
Лечение
Лечение осуществляется в 2 этапа. Вначале уничтожается инфекция, а затем во влагалище восстанавливается микрофлора.
На 1-м этапе применяются такие препараты, как флагил, фазижин, клиндамицин, трихопол.
2-й этап более длительный, он может продолжаться 1 месяц и даже больше. Здесь необходимо набраться терпения, т.к. если не восстановить микрофлору, то заболевание вернется вновь. Половая жизнь в период лечения возможна, но только при условии, что партнеры будут пользоваться презервативом.
У мужчин гарднереллы «приживаются» и не развиваются, поэтому лечение половых партнёров не требуется.
Диагностирование
Распознавание оофорита – процесс сложный, т.к. по проявлениям он похож на многие заболевания. Чтобы установить переход воспаления на яичники, гинеколог:
- Опрашивает больного – интересуют перенесенные болезни, история родов, наличие абортов, симптоматика, продолжительность течения.
- Проводит осмотр – пальпация, манипуляция с зеркалом.
- Направляет на лабораторное исследование – анализ влагалищного секрета, крови, мочи, мазка из уретры, бакпосев.
- Применяет инструментальные методы – гистеросальпингография, УЗИ ОМТ, маточных труб (УЗГСС).
- Прибегает к дополнительным методам – туберкулинодиагностика, ПЦР-анализ, ИФА, лапароскопия.
Операции при хроническом аднексите
Хроническая форма аднексита без лечения сопровождается нагноением. При запущенных абсцессах придатков таблетки и уколы уже не помогут, поэтому гинекологи рекомендуют провести операцию. При вмешательстве вскрывают и промывают гнойники.
Сейчас такие операции проводятся малоинвазивным способом – посредством лапароскопии. Суть методики заключается в возможности проведения всех полостных манипуляций через несколько крошечных отверстий в передней брюшной стенке. В эти проколы вводят мини-инструменты и видеоаппаратуру, что делает лапароскопию одной из самых безопасных хирургических техник.
Лечение
Тяжелые формы лечат в стационаре. Терапия консервативная, длительная. Курс подбирается индивидуально. В комплекс применяемых мер обычно входят:
- медикаментозная терапия – антибиотики, противовоспалительные средства, иммуномодуляторы, витамины, эубиотики;
- горячие спринцевания, ихтиоловые свечи, Лонгидаза;
- физиотерапия – грязи, диатермия, УФО, индуктотермия, массаж.
Показанием к операции служит болевой синдром, гнойное воспаление, спаечный процесс, перитонит.
Особенности лечебной терапии воспалительных заболеваний
Схема терапии определяется врачом после обследования пациента и выявления причин, характера и тяжести воспалительного процесса, оно может быть консервативным или хирургическим.
ечение воспалений, бактериальной природы включает прием антибиотиков бактерицидного и бактериостатического действия, препаратов для восстановления полезной микрофлоры слизистых. Для лечения грибкового поражения используются противогрибковые средства различного спектра действия.
Терапия воспалений, вызванных ИППП, проводится лекарственными средствами направленного действия после определения источника инфекции. В лечении вирусного воспаления используются противовирусные лекарственные средства, а также препараты для укрепления иммунитета. Также применяются противовоспалительные кремы и мази, свечи, супорззистории для наружного применения. При наличии симптомов интоксикации применяются средства для снижения температуры, антигистаминные препараты, обезболивающие средства и т.д.
При появлении первых симптомов воспаления необходимо обратиться за квалифицированной помощью. Ввиду того, что некоторые воспалительные процессы протекают без видимых симптомов, то необходимо 1-2 раза в год проходить плановые профилактические осмотры.
Диагностикой и лечение любых воспалительный патологий женских половых органов занимаются специалисты гинекологического профиля многопрофильного . К услугам пациентов современная диагностическая лаборатория, которая выполняет все виды лабораторных исследований, а также диагностическое оборудование экспертного уровня.