Молочница, или кандидозная инфекция, сопровождающаяся поражением слизистой оболочки влагалища, — проблема для многих женщин. Симптомы этого заболевания настолько неприятны, что полностью выбивают пациентку из ритма: из-за сильного зуда она не может нормально работать, жить половой жизнью и даже спокойно спать.
СТОИМОСТЬ ПРИЕМА ГИНЕКОЛОГА В НАШЕЙ КЛИНИКЕ — 1000 руб.
НАЖМИТЕ, ЧТОБЫ ЗАПИСАТЬСЯ НА ПРИЕМ, АНАЛИЗЫ или УЗИ
К сожалению, лекарства от молочницы, рекламируются повсеместно, из-за чего заболев кандидозом, женщины бегут не к врачу, а в аптеку. Через некоторое время болезнь возвращается, что закономерно, ведь одной таблеткой такую инфекцию не вылечишь, нужна комплексная терапия. Вот почему, при первых признаках молочницы нужно записаться к хорошему гинекологу и пройти полноценное лечение. Сегодня мы развеем мифы о терапии молочницы и сформулируем ряд рекомендаций, которые должна знать каждая женщина.
Действительно ли молочница — проблема?
Содержание статьи
Кандидозом болеют люди разного возраста, пик заболеваемости приходится на 20-40 лет. Согласно статистическим данным, у 60% процентов женщин хотя бы раз в жизни диагностировали молочницу, а у 9% кандидоз имеет рецидивирующее (многократно повторяющееся) течение. В действительности эта цифра выше, так как у многих пациенток болезнь не дает ярких симптомов и грибок обнаруживается только при взятии мазков из влагалища.
Главные проблемы этой патологии — самолечение, приводящее к переходу болезни в хроническую форму, и халатное отношение к своему здоровью. Гинекологи медицинского центра Диана ежедневно сталкиваются со случаями молочницы, тяжесть течения которых обусловлена несвоевременным обращением пациенток за профессиональной медицинской помощью.
Почему развивается молочница: причины кандидоза
Главная причина заболевания – это грибки рода Candida. В норме грибок живет в организме любого человека, но при определенных обстоятельствах — в результате воздействия различных предрасполагающих факторов, начинает активно размножаться. Поэтому такие микроорганизмы называют условно-патогенными.
Нормальная влагалищная микрофлора удерживает грибок от чрезмерного размножения. При ее изменениях (дисбиоз) рост Candida усиливается, и возникает молочница.
Стимулируют активизацию инфекции:
- гормональные изменения в организме: беременность, период критических дней, климакс, заболевания эндокринной системы (диабет, проблемы с щитовидкой), неправильный подбор противозачаточных таблеток;
- нарушение правил личной гигиены и ношение белья из синтетики — грибок обожает сырость, тепло и не любит свежий воздух;
- спринцевания, использование агрессивных средств для подмывания;
- наличие инфекций, передающихся половым путем, воспаления внутренних женских органов, заражение молочницей от партнера;
- заболевания, сопровождающиеся изменением концентрации половых гормонов в крови,
- беременность и хронические очаги инфекции в организме, ослабляющие иммунитет;
- бесконтрольный прием антибиотиков, уничтожающих вместе с паразитической флорой и полезных лактобактерий — защитников слизистой.
Спровоцировать кандидоз легко: достаточно походить в тесных синтетических трусиках в жару. Грибок моментально развивается в таких условиях — он любит влагу, тепло, и ему не нужен воздух.
Этиология ВК
Candida spp., возбудители вагинального кандидоза, — это условно-патогенные грибы, которые являются наиболее распространенной причиной грибковых инфекций у человека. Род Candida насчитывает около двадцати видов. Как правило, ВК ассоциируется с каким‑то одним видом Candida, но существует вероятность (2—5%) одновременного инфицирования двумя и более видами.
В России, США, Австралии и Европе у женщин с ВК чаще всего выявляется Candida albicans (76—89%). За ним следует C. glabrata (7—16%). Процент не-albicans Candida колеблется от 11 до 24%. Некоторые исследования показали тенденцию к увеличению частоты не-albicans кандидозов, однако недавняя работа ученых из США с участием девяноста тысяч образцов опровергла это утверждение: соотношение видов Candida, вызывающих ВК, с 2003 по 2007 год практически не изменялось.
Этиологически различные кандидозы клинически весьма схожи, однако нетипичные возбудители характеризуются устойчивостью к азоловым антимикотикам. Более других к азоловыми противогрибковым препаратам резистентны C. glabrata и C. krusei.
Досье КС
Марина Поздеева
провизор первой категории и заведующая аптекой. Автор многочисленных работ по фармакологии и фармакотерапии, город Днепропетровск.
Эти данные подчеркивают важность определения вида Candida spp. у женщин с высоким риском развития не-Сandida аlbicans-ассоциированного ВК с целью подбора эффективной терапии заболевания.
Заразна ли молочница?
Имейте в виду, что кандидоз — заразное заболевание и легко передается половому партнеру, поэтому лечиться придется вместе. Заболевание часто путают с ЗППП. На самом деле молочница не относится к этой группе, но контакт с мужчиной, болеющим кандидозом, спровоцирует развитие инфекции. Женщина тоже передает Candida партнеру. У мужчин молочница протекает легче, это связано с хорошим доступом воздуха к слизистой головки, но даже не имея очевидных признаков, единожды зараженный мужчина становится носителем инфекции.
Лечение РВК, вызванного не-albicans видами Candida
Не-albicans виды весьма умеренно отвечают на терапию азоловыми антимикотиками. Поэтому схему лечения в таких случаях подбирают индивидуально, основываясь на степени тяжести заболевания и реакции на препараты.
В течение многих десятилетий для лечения РВК местно использовалась борная кислота. Однако препараты борной кислоты могут всасываться через слизистую оболочку влагалища в кровь и оказывать токсическое действие. Во избежание всасывания вагинальные средства на основе борной кислоты выпускают в желатиновых капсулах. Рекомендуемая схема лечения — одна капсула 600 мг в сутки в течение двух недель.
Готовой лекарственной формы в России нет, но капсулы могут готовить в аптеках ex tempore. Согласно исследованиям, лечение вагинальными капсулами с борной кислотой эффективно в 70% случаев РВК, ассоциированного с C. glabrata.
Альтернативой токсичной борной кислоте являются суппозитории с амфотерицином В. Антибиотик проникает через клеточную мембрану гриба и, связываясь с эргостеролом, разрушает клеточную стенку. Курс лечения составляет 50 мг на ночь per os в течение двух недель. Такая схема терапии успешна у 70% пациенток, страдающих заболеванием, вызванным не-albicans видами, не поддающимися азоловой терапии, особенно C. glabrata.
Активность по отношению к не-albicans видам Candida доказали и местные препараты для вагинального применения, содержащие 17% флуцитозина. Клетки гриба поглощают флуцитозин, после чего он дезаминируется и превращается в 5‑фторурацил, который встраивается в ДНК Candida вместо урацила. В результате нарушается синтез белка и клетка погибает. Возможна также комбинация 17% крема флуцитозина и 3% крема амфотерицина В. Средняя продолжительность лечения флуцитозином должна быть не меньше двух недель. Особенность препарата — его высокая стоимость.
Симптомы молочницы: что чувствует женщина при кандидозе
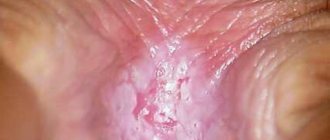
Кандидоз не заметить сложно — это одно из самых неприятных заболеваний. Женщину беспокоит беспрестанный зуд в области половых органов, частое болезненное мочеиспускание (дизурия), боль и неприятные ощущения при половом акте (диспареуния), связанные с сухостью влагалища и травмированием. Главный признак активности грибка — творожистые выделения. На покрасневшей слизистой начинают образовываться беловатые налеты, которые отделяясь, образуют творожистые выделения из влагалища.У мужчин молочница проявляется покраснением головки, на ней скапливается белый налет, могут образовываться красные пятна.
В запущенных стадиях инфекция с наружных половых органов распространяется на анальную область. Возникают трещины слизистой, сопровождающиеся болезненностью при дефекации. Если молочницу не лечить, она переходит в хроническую форму и мучает женщину постоянно — при переохлаждении, менструации, после купания, при нарушении правил личной гигиены или в предменстуральный период, когда меняется гормональный фон и т.д.
На фоне молочницы, из-за расчесов и ослабления естественной флоры влагалища, может развиваться бактериальная инфекция, приводя к возникновению бактериального вагинита. Вагинит быстро распространяется на матку и ее придатки, что в ряде случаев может привести к снижению фертильности (способности к зачатию), вплоть до бесплодия.
При появлении любых симптомов молочницы, особенно в период беременности или грудного вскармливания, необходимо обратиться к своему лечащему врачу для подтверждения диагноза и назначения своевременного лечения. Доктор ставит окончательный диагноз, получив результат анализа (мазок). Небольшое количество грибка не вызывает болезни и является вариантом нормы.
Факторы риска
У многих здоровых женщин ВК развивается спорадически. Тем не менее существуют факторы риска возникновения кандидоза. Среди поведенческих факторов это частые половые контакты и оральный секс, а также использование спермицидов.
Тесная одежда и нижнее белье обычно не провоцируют заболевания. Однако среди женщин с рецидивирующим ВК (РВК) ношение тесных колготок и ежедневных прокладок положительно ассоциировано с рецидивом.
К биологическим факторам риска ВК относятся:
- применение антибиотиков;
- неконтролируемый сахарный диабет;
- генетическая предрасположенность;
- высокий уровень половых гормонов;
- прием оральных контрацептивов, содержащих высокие дозы эстрогена;
- беременность.
Антибактериальные препараты способствуют снижению количества лакто- и бифидобактерий, сдвигу pH во влагалище и росту Candida spp.
Тетрациклины, цефалоспорины и ампициллин чаще других антибиотиков широкого спектра действия провоцируют развитие кандидоза.
Беременность — один из наиболее распространенных предрасполагающих факторов. Согласно исследованиям, у трети беременных развивается ВК. Высокий уровень половых гормонов способствует увеличению содержания гликогена во влагалище, который в свою очередь обеспечивает постоянный источник углерода, необходимый для роста грибов.
Кроме того, повышенная кислотность вагинальной флоры беременных может подавлять рост других микроорганизмов, которые естественным образом ингибируют Candida. Хотя начальное прикрепление клеток гриба происходит при более высоких значениях pH (6–7), кислая среда благоприятствует развитию мицелия.
В патогенезе вагинального кандидоза (ВК) выделяют две основные фазы: фазу адгезии, то есть прикрепления клеток гриба к эпителиальным клеткам, и мицелиальную фазу. Мицелиальная фаза начинается с момента проникновения Candida spp. в эпителиоциты. Растущий псевдомицелий грибов проникает в глубокие слои цервикального и вагинального эпителия.
Cаndida способны пенетрировать клетки, не нарушая целостности своей маннопротеиновой оболочки (это фибриллярное покрытие клеточной стенки гриба, участвующего в адгезионных процессах). В итоге Cаndida противостоит факторам защиты и выживает в макроорганизме.
Группы риска инфицирования не-albicans видами Candida включают:
- женщин с рецидивирующим ВК;
- ВИЧ-инфицированных женщин;
- женщин в возрасте старше 50 лет;
- женщин с неконтролируемым сахарным диабетом.
Во всех вышеперечисленных группах наиболее распространенным видом является С. glabrata.
Процент случаев заболевания не-albicans Сandida-ассоциированной инфекцией увеличивается с возрастом женщин.
Особенности РВК
Большинство женщин с ВК быстро реагируют на терапию, однако в некоторых случаях может развиться рецидивирующая форма, которая характеризуется четырьмя и более эпизодами инфекции в год. Предрасполагающие факторы:
- неконтролируемый сахарный диабет;
- прием иммунодепрессантов;
- отклонения в местном вагинальном иммунитете слизистых оболочек;
- генетическая предрасположенность.
Исследования доказали, что у пациенток с РВК регистрируется более высокая частота специфических генных полиморфизмов по сравнению с контрольной группой. Кроме того, у этих пациенток обнаруживаются определенные антигены системы Льюис в крови.
Периодический ВК может быть также связан со снижением в естественных условиях концентрации манноз-связывающего лектина. Последний, связываясь с сахарами на поверхности клетки Candida, запускает путь активации системы комплемента и приводит к гибели гриба с помощью комплемент-опосредованного фагоцитоза.
При данном заболевании также фиксируется повышенная концентрация интерлейкина-4, что тормозит местные защитные механизмы.
Система антигенов Льюис зависит от группы генов, которые экспрессируются в железистом эпителии. Антигены Льюис, в отличие от эритроцитарных антигенов, являются компонентами экзокринных эпителиальных выделений, в том числе и влагалищных.
Роль полового пути передачи остается недоказанной. Тем не менее большинство исследований говорит о необходимости лечения половых партнеров. Так, эксперимент доктора Горовитц, Великобритания, продемонстрировал наличие видов Candida в эякуляте мужчин, партнерши которых страдали РВК.
Однако тот же Горовитц провел еще одно исследование, где изучались результаты терапии у 54 женщин, разделенных на две группы. Партнеров из первой группы подвергали противогрибковой терапии, а из второй — нет. Существенных различий в скорости наступления рецидива у женщин этих групп обнаружено не было.
Рецидивы могут быть вызваны и другими видами Candida, которые не являются в равной степени чувствительными к терапии препаратами первой линии.
Диагностика молочницы
Постановка правильного диагноза — не проблема для опытного доктора, но все-таки придется сдать мазок на определение чистоты флоры. Ведь молочница редко бывает единственной проблемой, как правило, анализ выявляет целый букет сопутствующих инфекций. Инфекции, передающиеся половым путем, являются причиной рецидивирующей молочницы в большинстве случаев.
Для определения наилучшего противогрибкового средства проводят посев выделенных грибков и исследуют на них лекарственные препараты, определяя самый действенный.
Травы
Многие виды трав используются как средство, с помощью которого можно лечить молочницу в домашних условиях. Некоторые из них обладают свойствами, препятствующими размножению грибка, усиливающими регенерацию тканей и восстанавливающими микрофлору влагалища. Наиболее популярные травы из этой категории — календула, ромашка, зверобой, тысячелистник, шалфей и череда.
Не рекомендуется использовать настои трав для профилактики — злоупотребление такими средствами может привести к сухости влагалища.
Применяются травы обычно в виде настоев или отваров. Для приготовления настоя необходимо столовую ложку сырья залить стаканом кипятка и настоять около получаса. Отвар приготавливается из ингредиентов с такими же пропорциями, кипятится на слабом огне 3-5 минут, после чего настаивается до остывания. Перед применением готовую жидкость необходимо тщательно процедить.
Травы от молочницы используются в качестве спринцеваний, подмываний и для приготовления ванночек. Их можно сочетать, используя в равных пропорциях, а можно приготавливать настой только из одного вида растения.
Примечание. Их воздействие на организм индивидуально, поэтому определить наилучший вариант можно только опытным путем. Тем не менее, наиболее эффективными травами являются ромашка и календула — с их помощью вылечить молочницу в домашних условиях можно достаточно быстро.
Лечение молочницы: только комплексная терапия
Вопреки распространенному мнению, молочница не лечится одной таблеткой. Профессиональный подход врача подразумевает комплекс мер.
Доктор подбирает антигрибковые препараты, которые могут приниматься:
- внутрь, чтобы снизить количество грибка во всем организме;
- в виде свечей или мазей местно — они быстро снимают симптомы кандидоза.
Лечение молочницы в обязательном порядке должно включать в себя нормализацию личной гигиены и лечение ИППП, в случае их обнаружения.
Для борьбы с грибами рода Candida, используют противогрибковые препараты, чаще всего в виде свечей или специального влагалищного геля. Вовнутрь также необходимо принимать противогрибковые препараты. Одновременно доктор назначит восстановительную терапию, восстанавливающую иммунитет и нормальную флору влагалища. Пациентке прописывают витамины и иммуностимуляторы, улучшающие иммунитет. После окончания антибактериальной терапии флору восстанавливают лекарствами, содержащими лактобактерии — это важнейшая часть полезной микрофлоры влагалища.
Мужчинам придется также принимать таблетки и ежедневно обрабатывать пенис специальным раствором или мазью, которые назначит врач.
Профилактика заключается в рациональном применении антибиотиков, регулярном посещении гинеколога со взятием мазков на флору, укреплении организма, соблюдении гигиены и отказе от ношения синтетического нижнего белья в жаркую погоду.
Список литературы
- Гинекология учебник. IV издание под ред. Академика РАМН, профессора Г.М. Савельевой; проф. В.Г. Бреусенко 2012г
- Урогенитальный кандидоз. Клинические рекомендации. Москва, 2016 – 22 с.
- Вульвовагинальный кандидоз: патогенез, диагностика и тактика лечения. Байрамова Г.Р., Амирханян А.С., Чернова В.Ф. //Доктор.Ру 2018. №10 (154). С. 32-36
- Sherry L., Kean R., McKloud E., O’Donnell L.E., Metcalfe R., Jones B.L. et al. Biofilms formed by isolates from recurrent vulvovaginal candidiasis patients are heterogeneous and insensitive to fluconazole. Antimicrob. Agents. Chemother. 2017; 61(9): e01065-17
- Прилепская В.Н. Вульвовагинальный кандидоз. Клиника, диагностика, принципы терапии: руководство/В.Н.Прилепская, Г.Р.Байрамова – М 2008г – 50с
- Атлас возбудителей грибковых инфекций/Е.Н. Москвитина и др. – Москва ГЭОТАР-Медиа, 2021г 208с
- Zordan R., Cormack B. Adgesis on opportunistic fungal pathogens In: Calderone R.A., Clancy C.J., ed Candada and candidiasis/ Washington: ASM press; 2012: 243-259)
- Zhang Y., Li W., Chu M., Chen H., Yu H., Fang C. et al. The AAA AT Pase Vps4 plays important roles in Candida albicans hyphal formation and is inhibited by DBeQ. Mycopatologia 2016; (5-6) 329-39
- Murciano C., Moyes D.L, Runglall M., Yobouti P., Islam A., Hoyer L.L. et al. Evalution of the role of Candida albicans agglutinin-like sequence (Als) proteins in human oral epithelial cell interactions. Plos one 2012.
- Center for Disease Control (CDC) Sexually Thansmitted Disease Treatment Guidelines, 2015.
- Donders G.G., Bellen G., Mendling W. Management of recurrent vulvovaginal candidosis as a chronic illness. Gynecol. Obstet. Invest 2010 70(4):306-21
- Анкирская А.С. Муравьева В.В. Микробиологическая характеристика инфекций влагалища, вызванной грибами рода Candida//заболевания, передаваемые половым путем 2001.с 12-14
- Eschenbach D.A. Chronic vulvovaginal candidosis N Engl. J. Med 2004; 351(9)
- Тихомиров А.Л. Олейник Ч.Г. Оптимизация лечения рецидивирующего кандидозного вульвовагинита// эффективная терапия в акушерстве-гинекологии. 2007г №3 с 22-27
- Байрамова Г.Р. Рецидивирующий вагинальный кандидоз. Клиника, диагностика, лечение. Дис. Докт.мед.наук М. 2013г (46с)
- Прилепская В.Н. Байрамова Г.Р. Вульвовагинальный кандидоз, современные пути решения проблемы. Трудный пациент 2006 (с 33-36)
Мифы и правда о лечении молочницы
Миф №1. Молочница — это норма!
Возбудитель молочницы — грибы рода Candida, относящиеся к условно-патогенным микроорганизмам. Это значит, что они в небольших количествах содержатся в микрофлоре организма здоровых женщин. Такой факт наводит некоторых пациенток на мысль, что периодические проявления молочницы не заслуживают внимания.
Это заблуждение, ведь в норме грибковые возбудители не вызывают неприятных симптомов и не приносят своей обладательнице дискомфорт. А вот в больших количествах Candida становится опасной, поэтому молочницу нужно лечить.
Миф №2. Если молочницу не лечить, она пройдет самостоятельно
Это заблуждение пропагандируемое на многих сайтах, и привело к распространению хронической формы молочницы среди молодых женщин.
Первичные симптомы заболевания — сильный зуд и творожистые выделения, характерные для острой фазы болезни, действительно даже без лечения постепенно угасают. Но это ложное ощущение выздоровления. Уже через некоторое время неприятности вернутся снова — в тот момент, когда организм испытает сильную физическую или психологическую нагрузку. Кроме этого, повтору молочницы способствует изменение гормонального фона, что происходит в критические дни и при беременности.
Миф №3. Для лечения молочницы достаточно одной таблетки!
Реклама уверяет, что, приняв одну капсулу чудодейственного препарата, женщина навсегда забудет о симптомах молочницы. Да, молочница, может, и уйдет, но вот на смену ей явятся жесткий дисбактериоз, вагиноз и прочие заболевания, связанные с нарушением микрофлоры влагалища.
Все противогрибковые средства, применяемые в терапии кандидоза (молочницы), представляют собой лекарства, целенаправленно подавляющие патологическую флору. При этом безопасный препарат должен бережно воздействовать на слизистую, не вызывая дисбактериоза. Иными словами, лечить он должен плавно, оставляя время организму на адаптацию. Тогда как «убойная доза» уничтожит и возбудителя молочницы, и все живое, освободив плацдарм для заселения новым грибкам и бактериям.
Кроме этого, молочница редко приходит одна. Анализ (мазок) порой показывает целый букет ЗППП. В этом случае требуется комбинированное лечение.
Миф №4. Местные средства при молочнице бесполезны
Противогрибковые препараты местного действия быстро подавляют размножение грибка и играют важную роль в терапии молочницы. Свечи, крема, гели и спреи не вызывают побочных эффектов и не имеют ограничений по применению. Но местная терапия рассматривается гинекологами исключительно как дополнительная мера, так как она эффективна только на ранних стадиях развития патологии.
В то же время свечи и мази — препараты, подлежащие выбору при лечении кандидоза у беременных и кормящих женщин.
Миф №5. Появление молочницы не зависит от образа жизни
Развитие молочницы всегда имеет конкретную причину. Активируют грибковую флору частые стрессы, неправильное питание и тяжелые физические нагрузки, ослабляющие иммунитет. Оказывает влияние на состояние микрофлоры влагалища также несоблюдение правил личной гигиены, кроме того, болезнь можно получить, меняя партнеров и используя травмирующие секс-игрушки.
Еще одна, пожалуй, значительная причина, — бесконтрольное применение антибиотиков, влияющих на флору организма. Антибактериальные препараты широкого спектра не способны отличать “плохие” бактерии от “хороших”, они убивают все подряд не только во влагалище, но и в желудке, и в кишечнике. Поэтому любительниц самолечения ожидает сюрприз в виде дисбактериоза и сопутствующего ему кандидоза.
Миф №6. Самое эффективное лечение молочницы — народная медицина!
Народные способы лечения кандидоза обычно сводятся к использованию настоев и отваров трав для подмывания и спринцевания влагалища. С этой целью используются травы с антибактериальным и противогрибковым эффектом.
Эти меры хороши только в качестве подспорья к основному лечению, но вылечить молочницу таким образом нельзя. Для качественного лечения вагинального кандидоза нужно принимать противогрибковые препараты, иммуностимуляторы и витамины. Только такой набор лекарств гарантированно снижает вероятность рецидивов заболевания.
Правильная диета
Чтобы вылечить болезнь кандидоза у женщин и убрать ее последствия, желательно сочетать прием лекарств с диетой. Основная цель – лишить грибок Candida нужного ему питания. Так как этот микроорганизм любит сахар и углеводы, в первую очередь стоит отказаться от:
- сладких фруктовых соков;
- меда и других сладостей;
- сахара;
- кукурузы, свеклы, картофеля, тыквы, арбуза и других сладких плодов;
- алкоголя.
А вот добавить в меню стоит побольше мяса, несладких овощей, орехов, яиц, рыбы, кефира, ряженки и натуральных йогуртов.
К слову, эта диета полезна для профилактики кандидоза у женщин, так что можно время от времени так разнообразить питание, даже если у вас нет молочницы.