Как проявляются последствия COVID-19 на коже
На сегодняшний день, нет такого человека, который не слышал о COVID-19. К сожалению, ежедневно, все больше и больше людей сталкиваются с вирусом лицом к лицу. И, далее, борются с последствиями, которые могут быть самыми разными. И дать о себе знать такие последствия могут не сразу, а даже по прошествии 2-3 месяцев после перенесенного КОВИД-19.
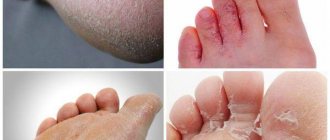
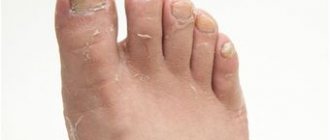
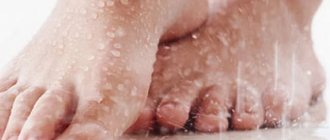
На сегодняшний день, врачи-подологи, мастера по медицинскому педикюру и маникюру отмечают наличие у своих пациентов появление излишней или неприсущей им до перенесенного заболевания, сухости кожи стоп и рук, шелушения, а также образование ороговелостей, вплоть до микротрещин. В ряде случаев, наблюдается даже появление более глубоких трещин. В запущенных случаях – трещин, переходящих в открытые раны.
Пути лечения, поддерживающего ухода и профилактики могут быть разными. Но результат должен быть максимально эффективным. Это поможет сохранить не только красоту кожи, но и здоровье!
Устранение симптомов
Как только у вас появятся симптомы, скажите об этом своему медицинскому сотруднику. Обязательно сообщите врачу, если у вас диабет, сосудистое заболевание или периферическая нейропатия. Эти заболевания вызывают разрушение кожных покровов, препятствуют заживлению ран и могут стать причиной развития инфекции.
Следуйте приведенным ниже советам — они помогут вам справиться с этими симптомами.
Нельзя:
- Вскрывать волдыри. Наносить мазь на нефтяной основе, например Vaseline®, и накладывать сверху повязку (лейкопластырь Band-Aid®).
- Погружать кисти рук и ступни в горячую воду или в горячую ванну.
- Принимать горячие ванны.
- Носить слишком тесные носки, колготки или обувь.
- Делать что-то, для чего нужно тереть ладони или стопы, за исключением легкого нанесения лосьона или крема.
Нужно:
- Надевать плотные, мягкие хлопчатобумажные носки со всей обувью. Также рекомендуется использовать впитывающие стельки из пеноматериала и амортизирующие вкладыши, чтобы ослабить давление обуви на ступню.
- Надевать плотные хлопчатобумажные перчатки, выполняя работы по дому или вне дома, например во время уборки дома, работ в саду или покупки продуктов.
- Хорошо увлажнять кисти рук и ступни. Для этого необходимо погрузить их на 20–30 минут в прохладную воду, промокнуть насухо полотенцем, а затем нанести увлажняющее средство без отдушки, например Eucerin®. Это нужно делать хотя бы один раз в день.
- Пользоваться лосьоном или кремом без отдушки, содержащим нефтепродукты, например: кремом Urea;
- увлажняющим средством для стоп с отшелушивающим действием Kerasal® One Step Exfoliating Foot Moisturizer Therapy™;
- Udderly Smooth®;
- если вам уже исполнилось 18 лет, вы также можете использовать указанные ниже средства; не применяйте их, если вам нет 18 лет: салициловая кислота (Salicylic acid);
- увлажняющее средство CeraVe® SA.
- стероиды;
Вернуться к началу
Что приводит к сухости кожи
Что такое кожа? Это ткань, покрывающая тело человека, выступающая в качестве защиты внутренних органов от внешних агрессоров и травм. Она же и защищает организм от потери влаги.
Так почему же кожа высыхает?! Когда организм находится под влиянием КОВИД-19, все внутренние ресурсы направлены на то, чтобы выработать антитела и избавиться него. На фоне этого, многие другие процессы замедляются, например, процесс регенерации кожи. Кожа становится более уязвима за счет повышения проницаемости. Именно в этот момент и происходят первые «звоночки», сигнализирующие о том, что состояние кожи находится под угрозой. И, в первую очередь, сухость появляется на коже рук и стоп. А, если кожа сухая сама по себе, то появление ороговелостей, микротрещин и более глубоких трещин может наступить в любой момент.
Основные причины появления сухости кожи на фоне перенесенного вируса COVID-19:
- Обезвоживание кожи из-за снижения кожного иммунитета;
- Реакция кожи на прием препаратов в ходе лечения;
- Для кожи рук – частое использование антисептиков;
COVID-19 – это большой стресс для всего организма, и для кожи рук и ног, в том числе. И, даже тогда, когда болезнь отступила и в вашем организме достаточно антител, кожный барьер не способен бороться в возможной внешней угрозой полноценно. Это может привести к повторному заболеванию, в том числе. Для того, чтобы помочь коже восстановить состояние и наладить внутренние процессы обмена влаги, микроциркуляции крови, регенерации и здорового функционирования, нужны самые эффективные средства с хорошей репутацией, которые отвечают запросам сухой кожи и являются безопасными. Стоит обратить внимание, что применение средств, в составе которых есть критические компоненты, может обернуться новыми проблемами, такими как аллергия, зуд и сыпь.
Шелушение кожи
Корь
Скарлатина
Грибок
Сифилис
Аллергия
21774 14 Декабря
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Шелушение кожи: причины, диагностика, при каких заболеваниях возникает, способы лечения.
Определение
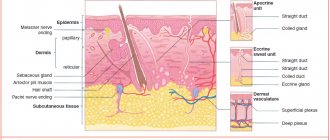
Шелушение кожи происходит в результате отмирания клеток (кератиноцитов) рогового слоя эпидермиса. В норме процесс отторжения ороговевшего эпителия происходит постоянно, однако чешуйки и их количество достаточно малы, чтобы быть заметными невооруженным глазом. При нарушении процессов ороговения и отмирания кератиноцитов количество чешуек значительно увеличивается, они могут ссыпаться с кожи мельчайшими частицами или сливаться, образуя крупные пластины.
Разновидности шелушения кожи
Кожа состоит из нескольких слоев, строение и роль каждого из них обеспечивают ей барьерную функцию.
Нарушение физиологических процессов в коже ведет к усилению процессов ороговения и появлению излишнего количества отмерших клеток.
Цвет шелушащихся чешуек может варьировать от серо-белого до темно-серого. При гиперфункции сальных желез чешуйки склеиваются в крупные и жирные на вид пластины. При гипофункции чешуйке напоминают мельчайшую пыль.
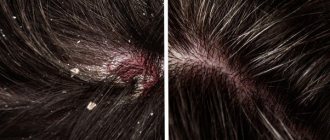
Локализация шелушения может зависеть от вызвавшего его заболевания. Повышенное шелушение обычно наблюдается на волосистой части головы, в складках кожи за ушами, между пальцами, на сгибательных и разгибательных поверхностях конечностей.
Возможные причины шелушения кожи
Шелушение кожи может наблюдаться при любом типе кожи, однако более всего ему подвержена сухая кожа. Потеря кожей влаги может быть обусловлена неправильным подбором косметических средств (особенно увлечением пилингами, а также спиртосодержащими очищающими лосьонами и тониками), длительным пребыванием на ветру, на солнце, сухимм воздухом в помещении, конституциональными особенностями и возрастными изменениями (недостатком женских половых гормонов).
Шелушение кожи возникает при дефиците витаминов (витамина А и группы В) и микроэлементов (например, железа).
При каких заболеваниях наблюдается шелушение кожи
Атопический дерматит
. Это заболевание относится к числу распространенных аллергических патологий, вызываемых иммунными нарушениями. Оно проявляется зудом и высыпаниями на коже в виде розовых бляшек или пузырьков с их последующей пигментацией и шелушением. У маленьких детей наблюдается эритемато-сквамозная форма дерматита с покраснением кожи и шелушением, у детей 2–13 лет преобладает утолщение кожи со складками и шелушащимися бляшками, у подростков и взрослых – сухость и шелушение кожи преимущественно на лице и верхней части туловища.
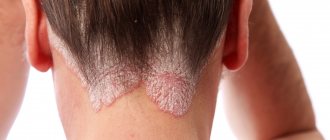
Псориаз
. Псориаз относится к числу аутоиммунных заболеваний. В его развитии играют значимую роль наследственная предрасположенность, иммунные, эндокринные нарушения, факторы внешней среды и состояние нервной системы человека. Заболевание могут провоцировать стрессы, инфекционные заболевания, травмы, прием лекарственных средств. Как правило, псориаз начинается с появления на коже розовых зудящих бляшек, которые, сливаясь, образуют пятна различных очертаний, покрытые серебристо-белыми чешуйками.
Бляшки локализуются в основном на волосистой части головы, разгибательной поверхности локтевых, коленных суставов, на пояснице.
При поскабливании высыпаний мелкие чешуйки придают бляшке вид жирного пятна, а после удаления чешуек поверхность бляшки может кровоточить. При экссудативном псориазе чешуйки под влиянием сочащегося содержимого бляшек формируют корочки и отторгаются с трудом. Возможна локализация высыпаний только на участках с более жирной кожей (на волосистой части головы, в носогубных и заушных складках, в области груди и между лопатками). У таких пациентов граница шелушения спускается ниже волосяного покрова на кожу лба. При обострении заболевания может развиться псориатическая эритродермия, когда процесс распространяется почти на весь кожный покров, приводя к отечности, покраснению и шелушению кожи.
Тяжелое течение псориаза сопровождается поражением суставов, вплоть до их деформации и ограничения подвижности.
Себорейный дерматит
. Заболевание характеризуется избыточностью или недостаточностью функции сальных желез. При повышенном салоотделении роговой слой кожи утолщается, отмечается ее жирный блеск и шелушение. При недостаточной выработке сального секрета формируются мелкие чешуйки или крупные сухие пластинки, которые легко отделяются от кожи. Себорея поражает участки с большим количеством сальных желез (волосистую часть головы, лоб, носогубный треугольник, область ушных раковин). При себорее волосистой части головы волосы истончаются и выпадают.
Детские инфекционные заболевания (корь, скарлатина)
. Высыпания, которые появляются при кори, постепенно пигментируются, приобретая бурую окраску. Их поверхность покрывается мелкими чешуйками. При скарлатине кожа начинает шелушиться после исчезновения сыпи, лицо могут покрывать мелкие чешуйки, а на ладонях и стопах участки кожи могут отходить лоскутами.
Демодекоз
. Заболевание вызывают клещи рода
Demodex
, которые в небольших количествах могут присутствовать и на здоровой коже. Они обнаруживаются в волосяных фолликулах и протоках сальных желез на лице и коже волосистой части головы, а также бровей и ресниц. По мере роста колонии клещей на коже образуются розоватые пятна вокруг волосяных фолликулов, покрытых мелкими или крупными чешуйками. Иногда формируются папулы (узелки) и пустулы, похожие на угревую сыпь. В запущенных случаях кожа утолщается и теряет эластичность. Шелушение, зуд, повышенная жирность кожи и выпадение волос служат характерными симптомами заболевания.
Отрубевидный лишай (разноцветный лишай)
. Этот вид кератомикоза вызывают дрожжеподобные грибы рода Pityrosporum, поражающие роговой слой эпидермиса.
Отрубевидный лишай не заразен, но выявлена генетическая предрасположенность к отрубевидному лишаю у лиц, находящихся в кровном родстве.
Чаще поражение отмечается в возрасте пубертата, поскольку интенсивное размножение грибов коррелирует с гиперфункцией сальных желез. Грибы формируют колонии в виде желтовато-бурых точек вокруг сальных желез. Сливаясь, колонии образуют розово-желтые пятна, которые постепенно становятся коричнево-желтыми. Поверхность пятен покрыта отрубевидными чешуйками, они легко соскабливаются, обнажая более светлые участки кожи.
Розовый лишай Жибера
. До настоящего времени причина заболевания не установлена, однако преобладает мнение о вирусной природе поражения (предположительно, это вирусы герпеса). Заболевание начинается с продромального периода, для которого характерны мышечная слабость, лихорадка, увеличение лимфатических узлов. Затем на коже появляются розовые бляшки до 5 см в диаметре с приподнятыми краями, которые через неделю светлеют. В течение нескольких месяцев бляшки постепенно проходят, пигментируясь и отшелушиваясь. Заболевание развивается преимущественно у подростков и молодых людей.
Сифилис
. Сифилитическая сыпь (папулезный сифилид), которая сопровождается шелушением кожи, чаще встречается при вторичном сифилисе. Желтовато- или синюшно-красные округлые папулы, слегка выступающие над поверхностью кожи, имеют плотную консистенцию и гладкую блестящую поверхность. Шелушение папул приводит к образованию ободка вокруг них.
Ихтиоз
. Под этим названием объединяется группа заболеваний, характерной чертой которых является диффузное ороговение кожи по типу «рыбьей чешуи». Все варианты заболеваний (вульгарный, Х-сцепленный, пластинчатый ихтиоз, врожденная буллезная ихтиозиформная эритродермия) носят наследственную природу. Участки гиперкератоза и шелушения могут локализоваться на различных участках тела. Так, при вульгарном ихтиозе шелушение более выражено на разгибательных поверхностях конечностей, однако присутствует и на коже бедер, предплечий и ягодиц, а на ладонях и подошвах можно заметить глубокие складки. При Х-сцепленном ихтиозе кожа ладоней и лица не затронута гиперкератозом. Цвет чешуек варьируется от светло- до темно-коричневого. При пластинчатом ихтиозе шелушение захватывает все части тела.
К каким врачам обращаться при шелушении кожи
При появлении очагов шелушения у детей в первую очередь следует обратиться к , который может направить ребенка к дерматологу. Взрослым пациентам необходимо сразу посетить дерматолога и при необходимости – аллерголога-иммунолога.
Диагностика и обследования при шелушении кожи
Для диагностики заболевания, характеризующегося шелушением кожи, необходимо сделать ряд лабораторных исследований:
- клинический анализ крови;
Время выбрать профессиональную косметику для ног
Стоит обратить внимание также и на то, что если после COVID-19, кожа стала очень сухой, уязвимой, а также появились трещины, то уход за такой кожей должен быть не только результативным, но и максимально бережным! Именно поэтому, врачи-подологи рекомендуют средства представленных в статье производителей. Это поможет позаботиться о коже рук и ног в период восстановления после перенесенного вируса КОВИД-19.
Толщина кожи рук со стороны ладоней толще, чем ее внешняя часть. Кожа стоп является самой толстой. Ее толщина достигает 4 мм. Но это совсем не значит, что она наименее уязвима и менее проницаема. Напротив, кожа стоп несет в себе ряд важнейших функций, не свойственных другим участкам кожи. Именно поэтому, уходу за кожей стоп подологи уделяют особое внимание, выделяя такой ряд препаратов по основному уходу за ней.
Крем Гидробаланс Gehwol Lipidro Cream от Геволь
Рекомендуется двухразовое нанесение (утром и вечером) в период активного восстановления кожи, одно нанесение – для поддержания результата в качестве регулярного ухода.
Крем гидробалансный с маслом жожоба Baehr PediBaehr Hydrobalance Creme от Байер
Аналогичная рекомендация — двухразовое нанесение (утром и вечером) в период активного восстановления кожи, одно нанесение – для поддержания результата в качестве регулярного ухода.
Увлажняющий крем для ног с экстрактом хмеля и ценными маслами Suda Nature Fusscreme от Зюда
Продукт новой органической линии успел прекрасно зарекомендовать себя среди специалистов. Рекомендуется двухразовое нанесение (утром и вечером) в период активного восстановления кожи, одно нанесение – для поддержания результата в качестве регулярного ухода.
Да! Данные продукты рекомендованы для применения для стоп и рук. Их активные составы позволяют заботиться о коже ног и рук одинаково эффективно.Если сухой тип кожи стоп имеет ороговелости и загрубевшие участки, для большей эффективности рекомендуется воспользоваться ванной для ног и скрабом с отшелушивающим эффектом перед нанесением вышеперечисленных средств. Комплексное действие: Ванна – скраб – основной уход позволит получить более быстрый и надежный эффект.
Выбрать ванну или скраб для ног от сухой кожи вы можете в нашем каталоге SPA для ног.
Народные средства по уходу за кожными покровами
Чтобы после умывания и принятия водных процедур кожные покровы не шелушились, необходимо использовать следующие средства или процедуры.
- Гидрокортизоновый крем считается очень хорошим и быстрым средством для увлажнения и устранения сухости кожных покровов. Его можно использовать как для рук, особенно когда кожа трескается, так и для лица. При нарушении целостности кожных покровов и наличии кожных заболеваний не рекомендуется использовать.
- Очищающие средства для лица. Лучше всего их использовать перед нанесением крема или мази, в качестве подготовительного этапа к нанесению средства более глубокого действия.
- Оливковое масло – самое простое и эффективное средство для борьбы с сухостью. Оно очень хорошо впитывается, и лучше всего его использовать сразу после посещения душа: нанести тонким слоем и дать впитаться в течение 15 минут.
- Для того чтобы после умывания кожа на лице не шелушилась, хорошо применять желтковые маски.
В заключении можно добавить, что все средства по уходу за коже и народные, и косметические хороши, важно подобрать, то что подойдет вашему типу кожи.
О чем важно помнить
Забота о коже не заканчивается на финальном штрихе в процессе лечения болезни. Выбирая профессиональную косметику и космецевтику для ухода за кожей, вы выбираете качество каждого компонента, действие которого, в совокупности с другими, составляет уникальную формулу всего средства для решения вашей проблемы.
Имея такое средство, день за днем, вы придете к хорошим результатам, которые порадуют вас и помогут забыть о недавнем недуге и его последствиях в виде сухой кожи рук и ног. Далее – лишь поддерживающий здоровое состояние кожи регулярный уход, который вам помогут подобрать специалисты ВсёДляНог.РФ.
Уход за сухой кожей не должен заканчиваться тогда, когда явная сухость исчезает. Уход за кожей должен иметь регулярную основу. Только тогда ваша кожа будет увлажненной, эластичной и молодой!
Лекарства, которые могут вызывать реакцию
Ладонно-подошвенный синдром
Перечисленные ниже лекарства могут вызвать ладонно-подошвенный синдром.
- capecitabine (Xeloda®);
- Doxorubicin (Adriamycin®)
- Fluorouracil (5-FU®)
- Liposomal doxorubicin (Doxil®)
- Cytarabine (Cytosar-U®)
Ладонно-подошвенная кожная реакция
Перечисленные ниже лекарства могут вызвать ладонно-подошвенную реакцию.
- Sorafenib (Nexavar®)
- Sunitinib (Sutent®)
- Cabozantinib (Cometriq®)
- Regorafenib (Stivarga®)
- Axitinib (Inlyta®)
- Pazopanib (Votrient®)
- Vandetanib (Caprelsa®)
- Vemurafenib (Zelboraf®)
- Dabrafenib (Tafinlar®)
Вернуться к началу
Когда следует обращаться к своему медицинскому сотруднику?
Позвоните медицинскому сотруднику, если у вас возникло что-либо из перечисленного ниже:
- температура поднялась до 100,4 °F (38 °C) или выше;
- озноб;
- симптомы не проходят или усугубляются;
- появляется любой из следующих симптомов на коже ладоней или стоп: твердая, теплая или горячая на ощупь кожа;
- выделения ярко-желтого или зеленого цвета;
- кровотечение;
- неприятный запах от ладоней и ступней;
- усиливающееся покраснение или отек;
- нарастающую боль или дискомфорт;
Вернуться к началу