Причины
Кроме непосредственного воздействия холода возникновению отморожений способствуют:
- климатические факторы (сильный ветер, высокая влажность, перепады температуры);
- курение;
- тесная обувь или сдавливающая одежда;
- алкогольное опьянение;
- переутомление;
- сосудистые болезни;
- истощение;
- случавшиеся ранее отморожения.
Возникающий сосудистый спазм и замедление кровотока вызывают тромбообразование и расстройства питания тканей. Эти процессы приводят к омертвлению (некрозу) кожи и глубже расположенных слоев.
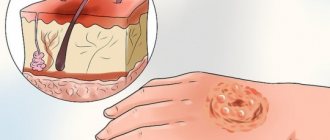
Первая помощь при ожоге
Первая помощь при ожогах заключается в устранении негативного фактора: нужно отодвинуть источник электрического тока, смыть химическое вещество, прикрыть тело от солнца и т.д.
Уменьшить боль от ожога можно с помощью холодной воды или пузыря со льдом, это поможет снизить степень повреждения. На пораженную поверхность необходимо наложить сухую стерильную повязку, например, бинт или чистую хлопчатобумажную ткань.
Лечение ожогов
Врач-травматолог проведет обработку пораженного места.
Например, рана, полученная при химическом ожоге, обрабатывается нейтрализующим веществом (если ожог произведен известью, то применяется глюкоза).
Далее доктор удаляет из раны часть нежизнеспособной кожи и прилипшие фрагменты одежды, устраняет пузыри, накладывает на рану сухую стерильную повязку или мазевую сетчатую повязку. При лечении ожогов назначаются обезболивающие средства, курс антибиотиков, прививка от столбняка.
Симптоматика
Клинически выделяют следующие периоды развития отморожений:
- дореактивный или скрытый (продолжается несколько часов – сутки);
- реактивный (наступает при согревании и восстановлении кровотока):
- ранний (длится до 12 часов от начала согревания, происходят расстройства микроциркуляции, нарушения структуры сосудистой стенки, формируются тромбы);
- поздний (развиваются некрозы и возможно присоединение инфекции).
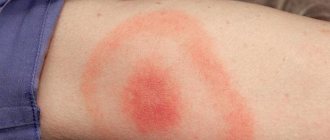
Сначала у отмороженных появляются онемение и парестезии пострадавшей зоны, кожа в данном месте бледная, холодная, ее чувствительность значительно снижена (скрытый период).
После согревания (реактивный период) пострадавших начинают беспокоить зуд, боль, покалывание, жжение в месте отморожения. Кожа становится теплой, краснеет, возникает отечность.
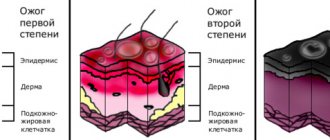
Локальные изменения тканей различаются по глубине. В зависимости от этого принято указывать степень развившегося отморожения. Но ее возможно определить лишь при наступлении развернутого реактивного периода (спустя несколько дней после холодовой травмы). Существуют четыре степени (I-II – поверхностные, III-IV – глубокие):
- I степень – возникшие сосудистые нарушения не сказываются на чувствительности и движениях, они исчезают через 5 или 7 дней;
- II степень – повреждаются лишь поверхностный кожный слой, помимо отека и гиперемии возникают пузыри с прозрачным содержимым, восстановление пораженной кожи наблюдается к завершению второй недели;
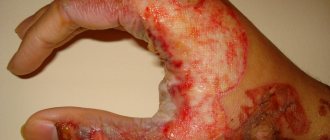
- III степень – наблюдается некроз всей кожи и подлежащей клетчатки, возникшие пузыри наполнены геморрагическим содержимым, кожа имеет синюшно-багровую окраску, отек распространяется за зону поражения, утрачивается чувствительность, после отторжения некротического струпа кожа не восстанавливается, грануляции сменяются грубыми рубцами;
- IV степень – происходит омертвление всех мягких тканей до уровня суставов и костей, клинически сначала ее трудно отличить от III степени, распространенность отека превышает площадь некротической зоны, примерно через неделю у пострадавших развивается гангрена (влажная или сухая) с отчетливой линией демаркации.
Кроме местных симптомов при значительной площади или глубине травматического поражения появляются общие интоксикационные симптомы (лихорадка, тошнота, апатия, утрата аппетита, тахикардия и др.).
ГАУЗ «Шилкинская ЦРБ»
Отморожения встречаются не только зимой, но и весной и осенью и даже в южных широтах.
В зависимости от этиологического фактора различают четыре основных вида отморожений, отличающихся по клинической и морфологической картине:
- Отморожение от воздействия сухого мороза;
- Отморожение, возникающее при температуре выше нуля;
- Контактные отморожения, возникающие при субкритической температуре;
- Синдром ознобления.
В большинстве случаев отморожению подвергаются периферические части тела (лицо, стопы, уши, нос и т. д.).
Первое место по частоте отморожений занимает 1 палец стопы, на втором месте находятся пальцы кисти. От воздействия низких отрицательных температур при сухом морозе страдают преимущественно открытые или периферические участки тела. Непосредственно повреждается клеточная протоплазма с последующим некрозом или дегенерацией тканей.
При длительном перемежающемся воздействии влажного холода, часто имеющем место в весеннее время, усиливается отдача тепла. Это ведет к развитию так называемой «траншейной стопе», являющейся классическим примером отморожения 4 степени при температуре выше нуля. В результате вазомоторных и нервно-трофических расстройств могут развиваться деструктивные изменения вплоть до некроза тканей, влажной гангрены и сепсиса.
Контактные отморожения возникают при непосредственном соприкосновении обнаженных участков тела (чаще рук) с резко охлажденными металлическими предметами. Такие отморожения чаще наблюдаются в военное время у танкистов, ракетчиков, летчиков и др.
Под озноблением понимают разновидность хронического отморожения преимущественно открытых частей тела (кисти рук, лицо, уши и т. п.), нередко возникающего под влиянием систематических, но нерезких и непродолжительных охлаждении. Наиболее подвержены озноблению люди, перенесшие в прошлом отморожения. Клинически ознобление выряжается отеком, цианозом, зудом и парестезией пораженной кожи. В более тяжелых случаях могут развиваться трещины и язвы на коже, вторичные дерматозы и дерматиты.
Классификация отморожений по степеням:
- I степень: характерно расстройство местного кровообращения и иннервации без последующего некроза при непродолжительном периоде понижения температуры тканей. Пострадавший ощущает зуд, жгучие боли, парестезию в пораженных участках. Кожа отечная, напряженная, имеет мраморный рисунок. Все эти явления исчезают в ближайшие дни, но надолго сохраняется повышенная чувствительность пораженных участков кожи к холоду.
- II степень: отморожение сопровождается отеком и некрозом кожи. На цианотичной и отечной коже образуются пузыри с прозрачным экссудатом, которые могут появляться и через несколько дней после согревания. Пострадавший отмечает интенсивные боли в местах отморожения, усиливающиеся при нарастании отека, срок лечения таких пострадавших 3 недели и более.
- III степень: длительный период тканевой гипотермии. Наступает некроз всей толщи кожи вместе с подкожной клетчаткой. На отмороженной коже могут образоваться дряблые пузыри с геморрагическим содержимым. Субъективные ощущения более интенсивны и продолжительны. Кожа бледная и холодная на ощупь. Омертвевшие ткани подвергаются частичному расплавлению и отторжению, что сопровождается нагноением. Образовавшийся дефект заживает по типу вторичного натяжения в течение 30–60 дней.
- IV степень: характеризуется наибольший период тканевой гипотермии и резким падением местной температуры тканей. Омертвевают все слои мягких тканей и кости. Интенсивность болей весьма разнообразна и не соответствует глубине и масштабам отморожения. Самопроизвольное отторжение некротизированных тканей затягивается надолго и нередко осложняется гнойной инфекцией.
Первая помощь
Первая помощь при отморожениях в скрытом периоде сводится к скорейшему восстановлению температуры и кровообращения в пораженных тканях, защите этого в первую очередь проводят мероприятия по согреванию пострадавшего. Мокрую одежду в утепленном помещении снимают и заменяют сухим. Пострадавшего обогревают всеми доступными методами: с помощью грелок, теплых одеял, мешков-конвертов, дают горячую пищу и питье.
Восстанавливают кровообращение в отмороженных участках путем растирания их ватой со спиртом или сухими руками, сочетая с осторожным массажем этой области. После потепления и порозовения кожи накладывают спиртовую или асептическую повязку с толстым слоем ваты. Недопустимо растирать отмороженные участки тела снегом, так как это ведет к дополнительному охлаждению, ввиду того, что температура отмороженных тканей значительно выше температуры снега и, кроме того, это чревато опасностью нанесения микротравм.
Если позволяет обстановка проводят активное согревание отмороженной конечности в воде, погружая ее воду температуры не выше 24 градусов, доводя ее в течение 20–30 минут до 36–40 градусов с одновременным массажем от периферии к центру, сочетая его с активными движениями в пострадавшей конечности. После отогревания и восстановления кровообращения на конечность накладывают утепленную асептическую повязку. Не следует смазывать отмороженную поверхность настойкой йода, красящими веществами, а также жирами и мазями. Это затрудняет местное наблюдение за кожей и обработку отмороженной поверхности.
Замерзание возникает в результате истощения адаптационных механизмов терморегуляции, когда температура тела под влиянием внешнего охлаждения прогрессивно падает, и угнетаются все жизненные функции вплоть до их полного угасания.
Как и при отморожении, в развитии процесса замерзания различают два периода — скрытый и реактивный.
Скрытый период: преобладают сонливость, вялость, замедленность реакций, речи, движений, общая дрожь тела. Затем наступает помрачнение сознания и утрата сознания, судороги, окоченение мускулатуры, прогрессирующее замедление, ослабление и нарушение ритма дыхания, сердечной деятельности с последующей клинической смертью. Важнейшим симптомом является понижение температуры в прямой кишке ниже 35 градусов. Реальная угроза смерти возникает при снижении температуры в кишке ниже 25 градусов.
Реактивный период: наступает после согревания организма в целом. В этот период могут развиваться различные патологические процессы во внутренних органах (пневмонии, нефриты и т. п.) и расстройства со стороны нервной системы (невриты, параличи, трофические поражения, психические и нервные заболевания и т. п.).
Важнейшей особенностью замерзания является его фазовый характер, который клинически проявляется в виде трех симптомокомплексов, основанных на показателях ректальной температуры.
Адинамическая фаза. Характеризуется снижением температуры до 35–32 градусов. В начальном периоде снижения температуры усиливаются все жизненные функции организма, нарастают частота и глубина дыхания, учащается пульс и повышаются артериальное давление, скорость кровотока, возрастают обмен веществ и потребление кислорода организмом. Затем наступает снижение температуры тела, сопровождаемое падением основных показателей жизненных функций. Уменьшается частота дыхания, сердцебиения, угнетается сознание, замедляются реакции, появляются скованность речи, сонливость и т. п.
Ступорозная фаза. Ее следует считать защитным торможением коры головного мозга с распространением на нижележащие отделы центральной нервной системы. При снижении температуры до 26–27 градусов угнетаются основные жизненные функции. Замедляется частота дыхания и пульса, ослабевает сила сердечных сокращений, нарастают гипоксия и гипоксемия, прекращается дрожь. Развиваются выраженная мышечная ригидность, недержание мочи и кала. Полностью подавляется психическая деятельность.
Судорожная фаза. Наступает при падении температуры ниже 26 градусов и характеризуется угасанием всех жизненных функций. Резко снижается обмен веществ и нарушается снабжение тканей кислородом. Ослабевает сердечная деятельность, исчезает артериальное давление. Нарушается ритм дыхания и наступает его остановка. Исчезают мышечный тонус и ригидность мышц. В конечной фазе развития запредельного торможения, парабиоза и паралича центральной нервной системы угасают все жизненные функции, и наступает клиническая смерть.
Главной задачей неотложной терапии при выраженном замерзании (ступорозная и судорожная фаза) является быстрое активное согревание, направленное на скорейшее восстановление нормального уровня температуры тела человека.
Пассивное согревание (укутывание в теплом помещении и пр.) таких пострадавших следует считать бесплодной потерей времени. Боязнь отрицательных последствий быстрого активного согревания необоснована. Опасно лишь перегревание, которое может вызвать тяжелые последствия уже при небольшом превышении температуры тела. Поэтому рациональные мероприятия активного согревания должны обеспечить быстрейший возврат температуры тела к нормальному уровню и одновременно предупредить опасность перегревания.
Для активного согревания пострадавшего в ступорозной или судорожной фазе необходимо поместить в теплую ванну с водой первоначальной температуры, соответствующей температуре тела, но ниже 22–24 градусов. В течение 10–12 минут температуру воды доводят до 36–40 градусов и поддерживают на этом уровне. Целесообразно в ванне производить острожное растирание тела мягкими мочалками, что способствует восстановлению сосудистого тонуса и рефлекторной активности нервной системы. При учащении у пострадавшего дыхания хотя бы до 12 в минуту его вынимают из ванны и подключают к аппарату ИВЛ, одновременно проводя весь комплекс консервативной терапии.
Эффективно внутривенное введение растворов глюкозы с инсулином, низкомолекулярных кровезаменителей, новокаина и других растворов, подогретых до температуры тела пострадавшего, а также введение гепарина, гормонов.
Первая врачебная помощь замерзшим должна оказываться по возможности в полном объеме, включая все методы активного согревания пострадавшего. При отсутствии таких условий необходимо срочно эвакуировать их, приняв меры по предупреждению дальнейшей теплоотдачи организма во время эвакуации.
На этапе квалифицированной медицинской помощи всех замерзших делят на три группы:
- В первую группу включат легкопострадавших, находящихся в адинамической фазе, которых после согревания и лечения оставляют в команде выздоравливающих.
- Вторую группу составляют замерзшие в состоянии средней тяжести в ступорозном состоянии, которых на носилках доставляют на медицинские пункты, где им проводят активного согревание, после чего в соответствии с показаниями распределяют по функциональным подразделениям, где и осуществляют комплексную терапию.
- К третьей группе относят тяжелопострадавших, находящихся в судорожной фазе, которым также проводят согревание, но чаще используют аппаратное искусственное дыхание, массаж сердца и пр.
После выведения из тяжелого состояния в реактивной фазе пострадавших эвакуируют на этап специализированной помощи для долечивания.
Обморожения у детей — далеко не редкость. Среди самых частых именно детских обморожений — железное обморожение. Дети любят проверять, прилипает ли язык к ручке двери. В этом случае, нужно полить теплой, но не горячей водой на прилипший к железу язык. Если есть рана, нужно обратиться к врачу.
Чтобы не произошло случайное обморожение у ребенка, обязательно надевайте ему варежки. Стоит быть аккуратными при гулянии в мороз на улице:
- не катать ребенка на качелях;
- не разрешать лазить по металлическим снарядам;
- не давать лопатку с металлической ручкой;
- металлические детали санок нужно окутать одеялом.
ПОМНИТЕ, что у малышей организм еще не приучен регулировать теплообмен, поэтому маленькие дети наиболее склонны к обморожению. Младенцы даже при О°С могут получить обморожение. Детки постарше тоже могут сильно замерзать без движения, постояв, посидев на улице продолжительное время. Не стоит забывать и о том, что промокшая одежда — дополнительный фактор обморожения. Дети могут пропотеть от лишней одежды или игры в снежки, других подвижных игр. Самые доступные для мороза участки на теле ребенка: щечки, подбородок, пальцы рук, носик, ушки. Если произошло обморожение ног, нужно нести ребенка на руках, а не заставлять бежать, стучать ножками для согревания.
Обморожение у детей можно определить по признакам:
- бледная, холодная кожа с мурашками или белыми пятнами;
- дрожь;
- сонливость или излишняя разговорчивость;
- трудности с произношением слов, отрывистость речи;
- кожа теряет чувствительность, становится твердой на ощупь;
- температура тела около 35°С.
При легкой степени обморожения, помещаем ребенка в теплую ванну с температурой 36–37°С, доводим в течение 40 минут до 40°С. Аккуратно массируем части тела. После ванны вытираем ребенка, накладываем повязки из марли, ваты и целлофана, заворачиваем в шерстяную ткань. Если произошло обморожение пальцев, то обязательно следует проложить между ними полоски бинта. Напоите ребенка горячим молоком или чаем.
Выбирайте одежду и обувь для детей из качественных материалов, которые не позволят ребенку промокать и замерзать. Не нужно толстого комбинезона. Ребенок не должен в нем потеть. Лучше купить термобелье и надевать от -15°С. Обувь и перчатки должны быть водонепроницаемы.
Как проводится первая помощь при обморожении хорошо бы знать каждому заранее, но пусть она не пригодится никому. Кстати, дорогие женщины, в сильные морозы лучше исключить ношение сережек, колец, даже золотых и серебряных.
Будьте здоровы!
Профилактика обморожений
Согревающие крема
- защищают кожу при температуре до — 50°С;
- устойчивы к температурным колебаниям;
- срок хранения до 30 месяцев;
- поддерживают естественную способность кожи удерживать влагу;
- ускоряют естественную регенерацию кожи
- не содержат воды.
Теплая одежда
- одевайтесь в несколько слоев — прослойки воздуха удерживают тепло;
- носите теплые стельки и шерстяные носки — они впитывают влагу, оставляя ноги сухими;
- не выходите на мороз без теплых варежек, головного убора и шарфа;
Факторы риска обморожений
- тесная и влажная одежда и обувь
- слабость, переутомление
- проблемы с сосудами
- алкогольное опьянение
Диагностика обморожения пальцев ног:
Перед входом с мороза в теплое помещение постучите носком обуви одной ноги по пятке другой. Если кончики пальцев стопы ничего не чувствуют — у вас обморожение.
При обморожении:
В помещении сырую или дырявую обувь снимите (сухую не снимайте);
Изолируйте ноги от тепла, дополнительно укутайте их. Это необходимо для согревания организма внутренним теплом, иначе поврежденные ткани будут разрушаться;
Выпейте 3–4 стакана теплого сладкого чая, чтобы согреться изнутри;
Если внутреннее согревание сопровождается острой болью, примите 2–3 таблетки анальгина (при отсутствии аллергических реакций).
Обязательно обратитесь к врачу за медицинской помощью!
Выполняя работу при низких температурах:
Не реже раза в час снимайте рукавицы и проверяйте пальцы рук;
Обращайте внимание на своих коллег и просите посмотреть на ваше лицо.
Обморожение носа, ушей и пальцев рук часто не замечается пострадавшим из-за потери чувствительности.
Если вы заметили участки белой кожи:
- Разотрите ладони до ощущения тепла;
- Прислоните теплую ладонь к участку побелевшей кожи; на носу, щеке или ушах на 2–3 минуты;
- Повторяйте эту процедуру до порозовения кожи;
- Укутайтесь шарфом, платком, рукавицей или шапкой;
- Как можно быстрее зайдите в теплое помещение, выпейте теплое сладкое питье.
Внимание! Нельзя растирать обмороженную кожу, смазывать маслами или вазелином.
Не будьте беспечны, чтобы не пострадать от холода!
Зима нынче, похоже, не торопится вступать в свои права. Нет еще трескучих морозов, леденящих кровь и душу, особенно тех, кто любит тепло, холодов. Но значит ли это, что нет и опасности, подстерегающей каждого, неадекватно оценивающего ситуацию, отморозить себе ноги, руки, нос или уши? Именно эти части тела в первую очередь подвергаются воздействию холода. Уже при трех градусах мороза человек может поплатиться за свою беспечность. Способствуют этому, прежде всего, влажность воздуха и ветер, а также плохая защита тела одеждой, тесная обувь. При кажущейся «безопасной» погоде в отделении уже треть пациентов лежат с тяжелыми отморожениями, которые требуют оперативного вмешательства. А сколько пациентов принимают амбулаторное лечение!
Среди обратившихся за врачебной помощью много тех, кто пострадал повторно. Дело в том, что участки тела, однажды подвергшиеся отморожению, становятся очень чувствительными к холоду. И в основном это молодежь, предпочитающая форс здоровью — короткие юбки, облегающие куртки, брюки, перчатки, тонкие колготки и тесную модельную обувь.
В группе риска и неработающие, пьющие и ведущие разгульный образ жизни люди. Немаловажную роль в определении факторов риска играет также физиологическое состояние человека: пожилой возраст, истощение, малокровие, авитаминозы, угнетенное состояние нервной системы.
На фоне отморожения, наступает инвалидизация. — Ампутируются пальцы рук, ног, обезображиваются ушные раковины. Но самое серьезное последствие — заболевание сосудов и нервных окончаний, хронические заболевания, приводящие к бесплодию.
Первые признаки отморожения — резкая колющая боль, изменение цвета кожных покровов и невозможность пользоваться конечностью. Общее замерзание выражается в глубоких изменениях во всех тканях организма вследствие постепенного прекращения кровообращения и наступающей анемии мозга.
Самая первая доврачебная помощь — изоляция пострадавшего от продолжающего действия низкой температуры, активное согревание отмороженных конечностей, частей тела.
В первую очередь пострадавшего надо укутать, на пораженный участок кожи наложить теплоизолирующую повязку и дать сладкий горячий чай — это улучшит кровообращение.
Массаж делать нельзя, хотя щадящий — легкое растирание (лучше шерстяной тканью) возможен, но только не снегом.
Принимать горячую ванну в домашних условиях опасно, так как при резком нагревании гибнут мелкие сосуды на фалангах, что приводит к омертвению тканей. Таких случаев в практике врачей было немало.
Обезболивание — это уже под контролем медиков.
Нельзя тянуть с госпитализацией. Если лечение начать в первые сутки — результаты хорошие.
Очень важно для предупреждения отморожения соблюдать простые правила профилактики. Одеваться по погоде — это раз. Не употреблять алкоголь перед выходом на улицу — это два. И три — знать первые симптомы отморожения, периодически обогреваться, активно двигаться.
Чем полноценнее организм человека и его нервно-сосудистая система, чем лучше питание и состав крови, чем он лучше защищен теплой одеждой и соответствующей обувью, чем более закален, тем больше у него шансов не пострадать от холода.
Лечение отморожений
Пострадавшего стараются максимально быстро перенести в теплое помещение. Далее проводят экстренные мероприятия, направленные на улучшение кровоснабжения места отморожения. Иногда они предотвращают первичный некроз. С этой целью применяют:
- согревающие общие или местные (ручные и др.) ванны;
- теплоизолирующие повязки;
- массаж;
- горячее питье;
- спазмолитики (но-шпа и др.).
Растирание снегом категорически запрещается, так как оно усугубляет охлаждение и травмирует и так поврежденную кожу.
Дальнейшие консервативные лечебные воздействия могут включать:
- дезинтоксикацию (гемодез и др.);
- гепарин;
- сердечные средства;
- спазмолитики;
- новокаиновые периневральные и футлярные блокады (выше места травмы);
- антибиотики;
- иммуномодуляторы;
- кровезаменители;
- местно – антисептические повязки, повязки с протеолитическими энзимами, мазями;
- оксигенобаротерапия;
- физиотерапия ( УВЧ, диатермия, электрофорез, соллюкс-лампа, аппликации парафина и др.).
Оперативное лечение необходимо при наличии некротических очагов. Обычно хирургическое лечение требуется спустя 1-2 недели после отморожения, когда формируется отчетливое отграничение некрозов (демаркация). Проводят иссечение некрозов (некрэктомию) с последующей кожной пластикой или ампутацию выше линии демаркации.