В наше время стали широко распространены грибковые заболевания, то есть болезни, которые вызывает грибковая инфекция. Первым, что приходит на ум, когда слышишь словосочетание «грибковое заболевание» — грибок ногтей. Но существуют грибки, которые поселяются в ушах, причиняя больному массу беспокойств. Поражение среднего или наружного уха грибковой инфекцией называется отомикозом.
Отомикозы вызывают плесневые и дрожжеподобные грибки. Чаще всего это грибы вида Аспергилл и Кандида.
Другое название диагноза – грибковый отит. Если воспаление затронуло ушную раковину и слуховой проход, больному ставят диагноз наружный грибковый отит, или наружный отомикоз. Если поражено среднее ухо, средний грибковый отит. При воспалении барабанной перепонки ставят диагноз грибковый мирингит. Также отомикоз может развиться в послеоперационных полостях. Коды по МКБ-10 — H62.2, Н74.8. На долю отомикозов приходится около 25% случаев среди всех ушных инфекций.
В 90% случаев болезнь поражает только одно ухо, и лишь в 10% воспалительный процесс двухсторонний. Если поражено правое ухо – это правосторонний грибковый отит, если ухо слева – левосторонний.
Болезнь может развиться и у взрослого, и у ребёнка. В особой группе риска жители жаркого влажного климата, люди со слабым иммунитетом, пловцы и те, кто часто используют наушники. Диагностировать заболевание может только лор — врач.
От чего появляется отомикоз?
Грибок ушей относится к так называемой условно-патогенной флоре. Грибки в ухе есть у каждого человека. Они безвредны до тех пор, пока не появятся благоприятные условия для их активизации и усиленного размножения. К провоцирующим факторам относятся:
- Механические травмы и повреждения уха. Это частая причина наружного отомикоза. Банальная чистка уха ватными палочками может закончиться лечением в кабинете лор – врача. При использовании ватных палочек можно легко травмировать кожу слухового прохода. В микротрещинки направляется инфекция и вызывает воспаление. Травмы могут вызвать попадание в ухо посторонних предметов (дети очень любят засовывать в слуховой проход мелкие детальки игрушек), а также аллергические реакции, сопровождаемые сильным зудом и расчёсыванием участков кожи.
- Перенесённые ушные заболевания (острый наружный отит, острый средний отит, хронический гнойный отит, фурункулы и др.), из-за чего в ухе меняется состав микрофлоры.
- Усиленное потоотделение в области ушей. Это может быть как физиологической особенностью человека, так и симптомом нарушения обмена веществ в организме.
- Приём лекарственных препаратов (чаще гормональных и антибактериальных). Чаще болезнь возникает после бесконтрольного приёма лекарств у любителей самолечения.
- Хронические заболевания, которые снижают иммунитет.
- Кожные болезни, например, дерматит.
- Другие заболевания, такие как: сахарный диабет, вич, бронхиальная астма, туберкулёз и т.п.
- Плавание в водоёмах или бассейнах.
- Неблагоприятная экологическая обстановка.
- Плохие условия труда (работа в запыленных, холодных, влажных помещениях).
- Частое использование наушников-вкладышей.
- Ношение слуховых аппаратов.
- Аллергические реакции, например, на использование шампуня.
Как видно, причина отита грибкового характера далеко не одна. Определить верную причину болезни и провести правильную диагностику может только лор-врач.
Причины
Имеется несколько групп основных причин отомикоза:
- Наличие сопутствующих заболеваний, способных спровоцировать развитие грибковой инфекции. Это может быть как экземы, атопические дерматиты, дерматозы, сопровождающиеся зудом. Во время расчесывания отдельных участков кожи, грибки-сапрофиты, в нормальных условиях бессимптомно располагающиеся на поверхности эпидермиса, могут попасть на поверхность слухового прохода. Генитальный кандидоз, имеющийся у человека, тоже часто становится причиной отомикоза.
- Развитие местного дисбактериоза, спровоцированного различными воспалительными заболеваниями уха. Применение антибиотиков или кортикостероидов, входящих в состав антибактериальных ушных капель, а также медиаторы воспаления, делают кожу ушного прохода восприимчивой для любой грибковой инфекции. Рыхлая поверхность, не обладающая естественной защитной пленкой, становится отличной питательной средой для грибков.
- Внешние причины, такие как постоянное присутствие пыли, высокая влажность или наличие в окружающей среде большого количества микроорганизмов. Отомикозы часто диагностируются у людей определенных профессий, таких как старьевщик, работник пунктов приема утильсырья, гардеробщик. Определенный процент пациентов заявляют о постоянном посещении бассейна или частом посещении общественных бань или саун.
- Постоянная травматизация ушного прохода различными посторонними предметами, включая наушники и слуховые устройства для слабослышащих.
- Послеоперационные периоды.
Симптомы отомикоза.
Основные симптомы заболевания проявляются не сразу. Отомикоз развивается постепенно, так как грибку нужно время, чтобы прорасти глубже в кожу.
Признаки болезни будут отличаться в зависимости от поражённого отдела уха.
Наружный грибковый отит начинается с отёчности слухового прохода. Его защитная жировая плёночка исчезает. Ухо «закладывает» и чешется внутри. На этой стадии мало кто обращается к доктору. Многие пациенты «винят» в зуде серную пробку и пытаются самостоятельно её удалить, чем сильнее травмируют кожные покровы. Грибок проникает в эти микротрещинки, и воспалительный процесс усиливается. У человека ухудшается слух, и появляются боли в ухе, которые усиливаются во время еды.
Средний грибковый отит является неприятным последствием среднего гнойного отита. Эта форма отомикоза характеризуется следующими проявлениями:
- сильная боль в ушной полости;
- выделения из слухового прохода (творожистые или тёмные);
- снижение слуха;
- звон в ухе.
При попадании грибковой флоры на барабанную перепонку у человека ухудшается слух, поскольку поражённая барабанная перепонка не может нормально колебаться. Грибковый отит может развиться после операций на ушной полости. В послеоперационном периоде для обеззараживания полостей длительное время используются антибактериальные и антисептические препараты, что изменяет баланс микрофлоры в органе слуха. Ухо начинает болеть, из него появляются выделения.
Риски самолечения
Самолечение может не только не привести к выздоровлению, но и причинить непоправимый вред вашему организму, поэтому сразу же оговоримся о том, что категорически запрещено и почему именно так.
- Не используйте для закапывания и смазывания уха растворы на основе спирта. Это приведет к удлинению периода нахождения противогрибкового препарата в наружном слуховом проходе, вызвав его раздражение. А если он попадет на слизистую барабанной перепонки, то это еще больше усилит отек, вызовет сильнейшую боль и будет способствовать развитию грануляций (они являются частым фактором хронизации процесса).
- Не назначайте себе препараты системного действия, т.к. каждый вид отомикоза требует дифференцированно подхода, который основывается на результатах чувствительности к антимикотикам. В противном случае лечение окажется совершенно неэффективным.
Отомикоз у детей.
Болезнь в детском возрасте – не редкость. Чаще всего отомикоз встречается у детей в возрасте до пяти лет. Причинами развития болезни в детском возрасте являются перенесённые воспалительные заболевания, аллергия, изменения микрофлоры в ухе, ослабление иммунитета, неправильная чистка ушей.
Дети с грибком в ушах жалуются на зуд, жжение, боль в слуховом проходе. Родителям в этом случае нужно осмотреть наружное ухо: оно может быть отёкшим и покрасневшим. Могут появиться творожистые или тёмные выделения. Может снизиться слух.
Микотический средний отит
Средний отомикоз диагностируется в два раза реже, он встречается примерно у двадцати процентов пациентов, и чаще всего является осложнением гнойного отита, вызванным присоединением к бактериальной инфекции грибковой патогенной флоры. Характеризуется резким снижением слуха, усилением выделений, резкой болью, не ослабевающей в дневное время. Пациенты жалуются на заложенность и шум в ушах, частую головную боль и болезненность региональных лимфатических узлов. Повышение температуры и общее ухудшение состояния сопутствуют среднему микотическому отиту.
Диагностика.
Диагностика и лечение отомикоза – профиль оториноларинголога. Диагностика включает комплекс мер и исследований. Предварительно лор-врач опрашивает пациента на предмет жалоб и собирает его анамнез жизни и здоровья. Анамнез помогает определить причину заболевания.
Во время диагностики пациенту проводятся:
- отоскопия (осмотр ушной полости с помощью специальной воронки);
- эндоскопическое исследование для осмотра отдалённых участков, не видимых при отоскопии;
- лабораторное исследование выделяемого из уха (для определения типа возбудителя);
- исследования слуха (аудиометрия, акустическая импедансометрия, отоакустическая эмиссия).
На основе полученных данных доктор подбирает эффективную тактику лечения.
Профилактика
Отоларингологи центра Ниармедик предупреждают, что избежать повторного микоза ушей можно. Для этого помимо противогрибкового лечения достаточно следовать общим правилам:
- Отказаться от глубокого очищения ушей с помощью ватных палочек. Их можно использовать только для удаления серы за пределами наружного отверстия. В остальных участках уха она выполняет защитную функцию, поэтому ее не стоит извлекать.
- Не заниматься самолечением, используя для этого антибиотики. Эти препараты должен назначать только врач с учетом показаний (есть они или нет, тоже выясняет специалист).
- Вовремя лечить любые сопутствующие заболевания, которые могут существенно подорвать здоровье человека.
- Регулярно посещать своего лечащего отоларинголога на протяжении 2 лет с периодичностью 1 раз в квартал, а если состояние удовлетворительное – 1 раз в полгода. В случае, когда появляются хоть минимальные жалобы со стороны уха, то визит к специалисту нельзя откладывать на потом.
- Смазывать кожу после основного этапа лечения на протяжении 1 – 1,5 месяцев противогрибковыми препаратами, а какой лучше подскажут наши врачи, основываясь на индивидуальных особенностях вашего организма.
Грибок ушей можно победить – обращайтесь к профессионалам! Записывайтесь в Ниармедик на консультацию в удобное время.
Лечение отомикоза.
Многие пациенты задаются вопросом: «Можно ли вылечить отомикоз самому?». Нет. Протокол лечения должен составлять лор-врач в зависимости от вида грибковой инфекции, состояния здоровья пациента и причины, вызвавшей болезнь. Схема лечения всегда подбирается индивидуально.
Важным элементом терапии является промывание уха от патологических выделений. Качественный туалет ушной полости необходим, поскольку, если в ухе останется хотя бы немного продуктов жизнедеятельности грибов, лечение может сильно затянуться. Промывать ухо должен только оториноларинголог с помощью противогрибковых и противовоспалительных средств.
Клинические рекомендации при отомикозе могут включать:
- противомикотические препараты (мази, таблетки, капли);
- витаминные комплексы;
- антигистаминные препараты;
- физиопроцедуры (инфракрасная лазерная терапия, виброакустическая терапия, ультрафиолетовое облучение, ультразвуковая терапия).
Также нужно скорректировать питание во время лечения и соблюдать диету. Диета очень важна: следует исключить из рациона сладости, мучное, продукты, вызывающие аллергические реакции.
Лечение в сети клиник Ниармедик
Когда диагностирован отомикоз, лечение проводится только консервативными методами с обязательным использованием противогрибковых средств. Врачи центра Ниармедик на первом этапе отдают предпочтение местных антимикотическим препаратам, которые не оказывают системного отрицательного воздействия на организм. Обычно для этого используются аппликации, которые профессионально (без боли и высоко эффективно) выполняют врачи наших центров.
Они подбирают для каждого пациента уникальную комбинацию местных противогрибковых средств на основании последних достижений медицины. Доказано, что комбинированный подход ускоряет выздоровление и увеличивает процент уничтожения патогенных грибов, т.к. одни антимикотики подавляют размножение, а другие вызывают их непосредственную гибель.
Но не всегда, чтобы предупредить рецидивы, вылечить отомикоз удается с помощью местной терапии. Поэтому отоларингологи Ниармедик изначально определяют пациентов, которым показана системная противогрибковая терапия. Это помогает не терять с первых минут драгоценного времени, а сразу же направить все усилия на уничтожение патогенных грибов. Показаниями для системной противогрибковой терапии являются:
- Микоз среднего отдела уха;
- Грибковое послеоперационное поражение.
Также перед врачами стоит еще один главный вопрос – какой антимикотический препарат лучше всего назначить. Ответ на него зависит от того, какой вид грибов стал причиной микоза. Если это кандиды, то используют обычно Флюконазол, а если аспергиллы – то Тербинафин или Итраконазол. Такой дифференцированный подход определяется разными механизмами действия (точками приложения) этих антимикотических препаратов.
В некоторых случаях может потребоваться и хирургическое лечение, но она направлено не на излечение от микоза, а на предупреждение его рецидивов. Показаниями к операции являются:
- Полипы уха;
- Грануляции.
Их можно удалять путем иссечения или применения нитрата серебра, который вызывает некроз (омертвение) патологически разросшейся ткани.
Врачи Ниармедик сразу же предупреждают пациентов об ограничительных мерах, несоблюдение которых способно замедлить выздоровление или стать причиной хронизации процесса. Поэтому весь период лечения необходимо:
- Оберегать ухо от попадания в него воды;
- Избегать контакта с газами и пылью;
- Не находиться в помещениях, имеющих высокую влажность.
В настоящее время проблема микотических заболеваний приобретает важное социальное значение. Повышение заболеваемости микозами связано со многими факторами, в первую очередь с активным применением в медицинской практике антибактериальных препаратов, что, несомненно, увеличивает не только число развития кандидоза, но и микозов, вызываемых мицелиальными грибами. Также этому способствует применение цитостатиков, кортикостероидов и других препаратов, обладающих иммуносупрессивными свойствами. Развитию микоза способствует совокупность многих причин, связанных с урбанизацией современной жизни населения [1—4].
Широкое распространение грибов в природе, их постоянное присутствие как в окружающей среде, так и в организме, обусловливает неизбежность контактов и инфицирование ими человека. Особенно настораживает рост числа больных глубокими микозами, к которым относятся и некоторые микозы ЛОР-органов.
В настоящее время идентифицировано приблизительно 100 000 видов микроскопических грибов, из которых более 400 видов способны вызывать инфекции у людей, однако реальное значение в клинической практике имеют около 100 видов [5].
Анализ клинико-лабораторных исследований, проведенных в Московском научно-практическом центре оториноларингологии, показал возрастающую значимость грибковой патологии среди общей ЛОР-заболеваемости. Так, в 2010—2011 гг. среди пациентов с хронической воспалительной патологией ЛОР-органов, обратившихся в микологический кабинет консультативного отдела Центра, грибковое поражение установлено у 23% [6].
В связи с этим проблема микозов ЛОР-органов остается актуальной, что определило цель настоящей работы: ознакомление врачей-оториноларингологов с современными принципами диагностики и лечения различных по локализации и характеру клинических проявлений микозов верхних дыхательных путей и уха.
Нозологические формы грибковых заболеваний ЛОР-органов — отомикоз, фарингомикоз, ларингомикоз, грибковое поражение полости носа и околоносовых пазух (ОНП). Различают поверхностные микозы, при которых поражаются кожа, слизистая оболочка, наружный слуховой проход, полость глотки, и глубокие микозы с поражением, например, ОНП, послеоперационной полости среднего уха, сопровождающиеся инвазией гриба не только в эпителий, но и окружающие ткани.
По нашим данным, в последние годы частота выявления фарингомикоза составляет 45%, отомикоза — 42%, микоза полости носа и ОНП — 8%, ларингомикоза —5% среди всех больных с микозом ЛОР-органов [3, 7].
Удельный вес отомикоза среди отитов другой этиологии достигает 25,3%, фарингомикоза при хроническом фарингите и тонзиллите — 26%. Грибковое поражение гортани при хроническом ларингите достигает 15%, при хроническом воспалении носа и ОНП доля грибкового процесса составляет 7%.
Наружный грибковый отит, грибковый средний отит и грибковое поражение послеоперационной полости среднего уха встречаются в 69, 18 и 13% случаев наблюдения отомикоза соответственно. Основными возбудителями наружного грибкового отита являются плесневые грибы родов Aspergillus
(65%),
Penicillium
(5%), при микозе послеоперационной полости доля плесневых грибов достигает 95%, тогда как при среднем грибковом отите чаще выделяются дрожжеподобные грибы рода
Candida
(79%). В отдельных случаях грибковые заболевания ушей могут вызывать грибы родов
Mucor, Alternaria
и др. В 17% случаев нами отмечено сочетанное поражение грибами
Aspergillus
spp. и
Candida
spp. в сочетании с представителями
Staph.
spp и
Pseudomonas
spp. Поражение двумя и более видами грибов
Aspergillus
spp. +
Candida
spp.,
Aspergillus
spp. +
Candida
spp. +
Alternariaalternata
встречается в 1% наблюдений.
При грибковом поражении глотки и гортани в качестве возбудителя лидируют грибы рода Candida
(97—99% наблюдений).
При микозе полости носа и ОНП на долю плесневых грибов приходится до 78% поражений. Основной возбудитель — гриб рода Aspergillus
, виды —
fumigatus
и
niger
, в отдельных случаях у иммунокомпрометированных больных грибковые заболевания ОНП могут вызывать грибы родов
Mucor, Alternaria, Rhizopus, Rhizomucor
и др.
В основном все эти виды грибов относятся к группе условно-патогенных и вызывают заболевание только при определенных условиях, предрасполагающих к развитию и размножению грибов, обеспечивая их переход от сапрофитирования к реализации патогенных свойств.
Среди факторов риска развития микозов ЛОР-органов ведущие позиции занимают ятрогенные иммунодефицитные состояния, развивающиеся вследствие массивной антибиотикотерапии, длительного использования глюкокортикоидных и иммуносупрессивных препаратов при онкологических и аутоиммунных заболеваниях. Микозы ЛОР-органов часто сопровождают тяжелую соматическую патологию, например ВИЧ-инфекцию и СПИД, сахарный диабет, дисфункцию щитовидной железы, агранулоцитоз, анемию, бронхиальную астму и др.
Патогенез микоза составляют адгезия (прикрепление гриба к поверхности слизистой оболочки или к коже), колонизация грибов и их инвазивный рост. При тяжелых формах ЛОР-микозов следующим этапом является генерализация процесса: проникновение грибов в кровь с диссеминацией и возникновением вторичных очагов микоза в различных органах и тканях. В особенности это касается грибов рода Aspergillus
spp., фактором патогенности которых являются их способность к росту при 37 °С, наличие ферментов (протеазы, фосфолипазы), токсинов (афлатоксина, фумагиллина и пр.), выраженная ангиоинвазивность и способность уклоняться от иммунного надзора за счет продукции ингибиторов фагоцитарной функции макрофагов и нейтрофилов, например глиотоксина [1, 5].
Фактором, способствующим развитию отомикоза, прежде всего, является травма. При повреждении кожи и слизистой оболочки открываются пути для проникновения гриба в глубь тканей, ослабляются защитные реакции на месте повреждения. Кроме того, выделяемый секрет травмированного покровного эпителия является хорошей питательной средой для размножения грибов. Так, отмечено парадоксальное явление: грибковые заболевания наружного уха чаще возникают у повышенно аккуратных людей, которые интенсивно применяют ватные палочки и другие предметы для очистки ушей, травмируя кожу наружного слухового прохода и зачастую осуществляя травматическую инвазию возбудителя. Говоря о необходимости правильного, щадящего удаления избытка серы, следует помнить, что ее присутствие в небольшом количестве в слуховом проходе необходимо, так как она не только механически защищает кожу, но и осуществляет бактерицидную и фунгицидную функции.
Возникновению грибкового поражения наружного уха часто предшествует попадание воды в ухо при купании или удалении серной пробки промыванием. Длительное местное использование глюкокортикоидных препаратов, антибиотиков, антисептиков при оторее, сопровождающей гнойно-воспалительный процесс в среднем ухе, приводит к развитию отомикоза в 20% случаев.
Хирургическая санация среднего уха при отсутствии положительного эффекта от предыдущих курсов антибактериальной терапии, местного и физиотерапевтического консервативного лечения часто влечет за собой развитие грибкового поражения послеоперационной полости. Возможно, в таких случаях имеет место недиагностированный грибковый средний отит. Оперативное лечение в таком случае может быть выполнено только после отрицательных повторных микологических исследований.
Отомикоз также может развиться при работе в условиях запыленности и в барокомплексах с повышенным давлением и влажностью.
Грибковое поражение глотки и гортани часто развивается у пациентов после массивной высокодозной антибактериальной терапии, длительного системного применения в дозе, превышающей 0,3 мг/кг/сут (в пересчете на преднизолон), в течение более 3 нед, и местного использования ингаляционных форм кортикостероидов при гормонозависимой бронхиальной астме. Пребывание в отделении реанимации и интенсивной терапии более 10 сут, сопровождающееся интубацией гортани более 5 сут, существенно увеличивает риск развития микозов. Способствует развитию микоза глотки и гортани табакокурение, использование съемных зубных протезов и их неправильная обработка.
Микоз полости носа как самостоятельное заболевание встречается крайне редко, обычно при травматизации слизистой оболочки полости носа у ВИЧ-инфицированных. Чаще грибковым процессом поражаются верхнечелюстные пазухи после попадания в них инородных тел (пломбировочный материал при пломбировке каналов 4—7-го зубов верхней челюсти).
Жалобы и клинические проявления при микозе ЛОР-органов
определяются особенностями вегетации и паразитирования определенных видов грибов и во многом обусловлены локализацией патологического процесса.
При всех формах микотических заболеваний верхних дыхательных путей и уха имеется специфическое отделяемое в виде корочек, налетов, густого казеозного или жидкого секрета, цвет, количество и консистенция которого зависят от вида гриба и фазы его развития. Клиническая картина при всем разнообразии патогенов имеет ряд специфических признаков. Основные жалобы при микотическом отите
— выделения из уха, образование «пробок» в наружном слуховом проходе, зуд, боль, заложенность уха.
Так, при отомикозе, вызванном дерматофитами, поражается преимущественно кожа ушной раковины, заушной области и наружного слухового прохода. Больных беспокоят зуд, шелушение кожи пораженной области. В наружном слуховом проходе — сухое отделяемое в виде налета и пленок. Воспалительные явления не выражены. Отмечено ускоренное формирование серных пробок.
При отомикозе, вызванном плесневыми грибами (Aspergillus, Penicillium, Mucor
и др.), поражается преимущественно кожа наружного слухового прохода, послеоперационная полость, реже — полость среднего уха и кожа ушной раковины. Больного беспокоят сильная боль, выраженное снижение слуха, головокружение. Отделяемое имеет вид «мокрой газеты». Явления воспаления выражены значительно. После удаления патологического отделяемого визуализируются грануляции, кожа повреждена, легко кровоточит. Заболевание может протекать как некротический наружный отит с поражением костей черепа.
При кандидозном отомикозе поражается полость среднего уха и кожа наружного слухового прохода. При осмотре определяется мацерация, инфильтрация, напоминающая мокнущую экзему. Процесс нередко распространяется на кожу ушной раковины, заушную область. Боль и зуд выражены умеренно. У отдельных больных в острой стадии могут быть жалобы на повышение температуры тела, головную боль, повышенную чувствительность ушной раковины и заушной области.
Для микотического среднего отита и микоза послеоперационной полости характерны следующие клинические проявления: снижение слуха, шум в ухе, боль, наличие выделений из уха, периодический зуд, заложенность и головокружение.
Отомикоз, как и другие виды специфического воспаления, имеет хроническое течение с малозаметным началом заболевания, его постепенным развитием и значительной продолжительностью. Развитие грибкового заболевания возможно в любом возрасте, характерны частые обострения и рецидивы заболевания при лечении.
При грибковом поражении глотки
пациенты жалуются на дискомфорт в горле, ощущение жжения, сухости, саднения, першения, которые могут быть более выраженными, чем при бактериальном фарингите. Болевая симптоматика выражена умеренно, при глотании и приеме раздражающей пищи боль усиливается. Иногда больные отмечают иррадиацию боли в подчелюстную область, на переднюю поверхность шеи и в ухо. В зависимости от степени поражения различают псевдомембранозную, гиперпластическую, гранулематозную и эрозивно-язвенную клинические формы фарингомикоза. Специфическими признаками клинической картины фарингомикоза являются наличие налетов, отечность слизистой оболочки и выраженные общие явления интоксикации, характерны также частые (до10 раз в год) обострения.
При грибковом поражении гортани
больных беспокоит боль в горле и на передней поверхности шеи, ощущение «перекатывания комка» в горле и шее, не связанное с глотанием, постоянная охриплость, быстрое уставание голоса, непродуктивный кашель. При осмотре характерны застойная гиперемия слизистой оболочки гортани, отек слизистой оболочки голосовых складок, налет фибрина, при снятии которого обнажается эрозированная поверхность. Зачастую грибковый процесс односторонний, что необходимо дифференцировать с онкологическим заболеванием и туберкулезом.
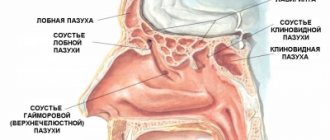
Грибковое поражение носа и ОНП
разделяют на инвазивные и неинвазивные формы. К инвазивным формам относятся острая (молниеносная) и хроническая формы. К неинвазивным — грибковое тело и аллергический грибковый синусит.
Инвазивные формы грибкового поражения ОНП крайне неблагоприятны при прогнозе исхода заболевания. Молниеносная форма поражения ОНП чаще вызывается грибами, относящимися к классу Zygomycetes. Эта форма заболевания встречается у больных с тяжелым иммунодефицитом, декомпенсированным диабетическим кетоацидозом, нейтропенией, ожоговой болезнью. Зигомикоз характеризуется чрезвычайно тяжелым течением и без активной противогрибковой терапии и раннего хирургического лечения обычно заканчивается летальным исходом.
Хроническая форма протекает как хронический синусит с реактивными явлениями со стороны окружающих тканей. Сопровождается обильными гнойными выделениями из носа в утренние часы, выраженной болью в проекции заинтересованной ОНП.
Грибковое тело довольно часто является «диагностической находкой» при проведении КТ ОНП и у части пациентов протекает бессимптомно.
При аллергическом грибковом синусите помимо полипов в полости носа и ОНП в просвете последних определяется густой, вязкий секрет.
Недостаточная информированность врачей оториноларингологов в отношении диагностики грибкового поражения ЛОР-органов часто является причиной их поздней и/или неправильной диагностики. Это создает трудности в лечении и приводит к хроническому течению заболевания.
Диагноз грибкового заболевания ЛОР-органов
, как любого инфекционного заболевания, устанавливается только на основании комплексных лабораторных микологических методов исследований. Выраженная клиника заболевания, похожего на грибковое поражение, как бы она ни была характерна, не является основанием для постановки окончательного диагноза микоза.
Диагностика микоза проводится в следующих направлениях:
1. Микроскопия патологического отделяемого.
2. Посевы патологического отделяемого на различные элективные питательные среды для выделения культур грибов и их родовой и видовой идентификации.
3. Определение чувствительности выделенных грибов к противогрибковым препаратам.
4. Лучевая диагностика при поражении носа и ОНП.
Отбор проб биологического материала из уха производится при помощи аттикового зонда или ложки Фолькмана. Патологическое отделяемое из глубоких отделов наружного слухового прохода помещается между двумя обезжиренными стерильными предметными стеклами и микроскопируется при увеличении в 100, 200 и 400 раз.
В активной стадии аспергиллеза и мукороза при обильном образовании микотических масс с воздушным мицелием мы рекомендуем для диагностики использовать операционный оториноларингологический микроскоп (отомикроскопический способ экспресс-диагностики).
При подозрении на грибковое поражение глотки и гортани производится микроскопия соскоба со слизистой оболочки полости рта, глотки, миндалин, взятых тампоном для обнаружения элементов гриба и посев материала из пораженных участков слизистых оболочек.
Основной метод диагностики микоза ОНП — посев аспирата или промывных вод (пункция с помощью иглы Куликовского по обычной методике) с обязательной идентификацией возбудителя. Проводится также гистологическое исследование биопсийного материала.
Кроме микроскопии нативного материала, производится микроскопическое исследование препаратов, окрашенных по методу Романовского—Гимзы. Наиболее информативным методом, надежно идентифицирующим возбудителя заболевания, является окрашивание препарата растворам калькофлюора белого с последующей люминесцентной микроскопией. Для микологической диагностики производят посевы патологического материала на элективные среды (Сабуро, Чапека, сусло-агар и др.). Виды дрожжеподобных грибов рода Candida
определяются по морфологическим признакам и характеру сбраживания сахаров. Посев материала осуществляют стандартным методом [1, 2, 5]. Для уточнения диагноза в ряде случаев необходимо производить серологические, аллергологические и гистологические исследования [2, 5].
Лечение
всегда надо начинать с элиминации возбудителя. Коррекция общих и местных предрасполагающих факторов проводится параллельно либо вторым этапом.
При лечении больного с микозом ЛОР-органов необходимо учитывать все возможные условия, при которых возникло данное заболевание конкретно у данного больного с целью их возможного устранения. Необходимо выявлять и проводить лечение сахарного диабета, заболеваний крови, желудочно-кишечного тракта, иммунной недостаточности. Следует учитывать роль аллергии в патогенезе заболевания, поскольку грибы обладают выраженными аллергенными свойствами, и параллельно с этиотропной проводить гипосенсибилизирующую терапию.
Выбор рациональной противогрибковой терапии микоза ЛОР-органов
представляет определенные трудности. С одной стороны, большое количество препаратов — антимикотиков расширяет возможности лечения грибковых поражений, различных как по локализации, так и по видовой принадлежности возбудителя. С другой стороны, требует от врача-клинициста повышенной осведомленности о спектре и особенностях их действия (фунгицидное или фунгистатическое), о фармакокинетике, совместимости с антибактериальными препаратами, побочных эффектах и т.д. Идеальным является лечение антимикотиком, обладающим наименьшим токсическим и наибольшим терапевтическим действием, что не всегда возможно, особенно при острых формах грибкового заболевания, когда выбор препарата осуществляется эмпирически, так как патогенный гриб идентифицируется не сразу и тесты могут занять длительное время. Определяющими для выбора препарата являются результаты лабораторных микологических исследований чувствительности грибов, выделенных у конкретного больного, к известным противогрибковым препаратам.
Грибковое заболевание ротоглотки — фарингомикоз вызывается в основном дрожжеподобными грибами рода Candida
, что во многом определяет и лечебную тактику. Ограниченное остро возникающее кандидозное поражение миндалин, развившееся вследствие антибактериальной терапии, как правило, быстро излечивается после прекращения введения антибиотиков и проведения только местного противогрибкового лечения. Однако распространенные поражения слизистой оболочки ротоглотки, со склонностью к хроническому течению и рецидивированию, требуют длительного курсового лечения с применением средств местной и общей антимикотической терапии. Для системной терапии применяют препарат группы азолов — флуконазол (микофлюкан) перорально в дозе 100—200 мг 1 раз в сутки. Лечение следует продолжить еще в течение 14 дней после клинического улучшения. При неэффективности такого лечения применяют итраконазол (200 мг в день перорально), или амфотерицин В (1 мл 4 раза в день перорально, или >0,3 мг/кг в сутки внутривенно) [1, 8—10].
При системном лечении фарингомикоза, вызванного плесневыми грибами, целесообразно использовать итраконазол и амфотерицин В, обладающие фунгицидным действием не только на дрожжеподобные, но и на плесневые грибы родов Aspergillus, Mucor, Penicillium
[12].
Помимо системного, рекомендуется и местное лечение. В ходе лечения глотку после еды следует смазывать раствором клотримазола из расчета 10 мг 5 раз в день, или рассасывать/разжевывать после еды таблетки нистатина в дозе 250—500 тыс. ЕД 4—5 раз в день. При хроническом тонзиллите грибковой этиологии — курсы промываний лакун миндалин через день или 1—2 раза в неделю не менее 10 раз растворами антисептиков с противогрибковым действием (мирамистин, хинозол, раствор клотримазола) [10, 11].
Медикаментозная терапия микоза ОНП всегда сопровождает и/или предшествует хирургическому лечению. При терапии грибковых поражений носа и ОНП предусматриваются как общие, так и местные мероприятия. При инвазивных формах грибкового поражения верхнечелюстных пазух наиболее эффективным является сочетание медикаментозного противогрибкового и хирургического лечения. Для элиминации аспергиллезного очага инфекции этой локализации хирургическое лечение почти всегда является необходимым. Хирургическое вмешательство заключается в выполнении радикальной операции на пораженной пазухе экстраназальным методом с полным удалением всех патологически измененных тканей. В послеоперационном периоде проводятся ежедневные промывания антисептиками и антимикотиками (амфотерицин В, мирамистин, суспензия пимафуцина, клотримазол).
При острых токсических формах инвазивного аспергиллеза ОНП в обязательном порядке проводится антифунгальная терапия. Применяется вориконазол или липидный амфотерицин В [1, 13]. Возможно применение каспофунгина и амфотерицина В. После стабилизации процесса — лечение итраконазолом. Продолжительность применения антимикотиков зависит от клиники заболевания, его течения, но должно продолжаться не менее 14 дней после клинического и лабораторного излечения [1, 2, 9].
При кандидозном поражении носа и ОНП необходимо сочетать применение системных антимикотиков с противогрибковыми препаратами местного действия. Препаратом выбора является флуконазол (микофлюкан), который назначают 1 раз в сутки в дозе 50—200 мг. Курс терапии не может быть меньше 14 дней. При неэффективности лечения стандартными дозами флуконазола возможно увеличение дозировки до 400 мг/сут, либо назначение итраконазола по 200 мг/сут [10].
Пациентам с аллергическим грибковым синуситом показано выполнение операции с целью полного удаления полипозно измененной слизистой оболочки и вязкого «резиноподобного» содержимого пазухи [1, 13]. В раннем послеоперационном периоде необходимо выполнить двукратное промывание ОНП водным раствором амфотерицина В. Топические назальные кортикостероиды целесообразно назначать с целью профилактики рецидива не ранее чем через 20 сут после хирургического вмешательства.
Только при резистентности к другим антимикотикам для лечения кандидозных поражений носа и ОНП применяется амфотерицин В (внутривенно по 0,3 мг/кг в сутки в течение 3—7 сут). Лечение проводится под контролем биохимических исследований функции печени и почек, так как амфотерицин В обладает выраженным нефро- и гепатотоксическим действием.
Спецификой лечения грибкового поражения гортани является широкое использование ингаляционного метода для введения лекарственных препаратов. Эффективность аэрозольного метода при воспалительных заболеваниях гортани определяется непосредственным воздействием лекарственного вещества на очаг заболевания и более высокой концентрацией препарата в месте поражения. При таком методе введения эффективными, особенно при кандидозном поражении, являются ингаляции с водорастворимой натриевой солью нистатина или леворина. Лечение проводят в течение 15—20 мин 1—2 раза в день. Первоначальный курс лечения — 12—15 процедур. При резистентности к другим антимикотикам проводят 12—15-дневные курсы аэрозольтерапии с амфотерицином В. Всем больным ларингомикозом кроме ингаляционной необходимо проводить системную терапию антимикотиками. Препаратом выбора является флуконазол (микофлюкан) 1 раз в сутки в дозе 100—200 мг, в тяжелых случаях — 300 мг/сут) [11]. Пациентам, у которых грибковое заболевание в гортани сопровождается образованием большого количества вязкого секрета, целесообразно проводить ингаляции с протеолитическими ферментами, избирательно расщепляющими некротические массы и разжижающими вязкий экссудат для их лучшего удаления. Для этого можно рекомендовать ингаляции с хемопсином и хемотрипсином (150 мг в 5 мл физиологического раствора).
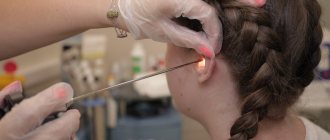
При терапии отомикоза применяют местные и системные препараты. Для местного лечения при плесневом поражении уха наиболее эффективными являются нафтифин, нитрофунгин, тербинафин (экзифин), а при кандидозном поражении — клотримазол, тербинафин (экзифин), нафтифин. Непременным условием проведения местной терапии является предварительная тщательная очистка уха с использованием эндоскопического оборудования или операционного микроскопа. Туалет уха производится только врачом при помощи аттикового зонда и ватника, смоченного антимикотическим препаратом. Тщательному туалету уха придается особое значение, поскольку даже незначительное количество микотических масс заметно удлиняет курс лечения до полного выздоровления.
При наружном грибковом отите необходимо тщательно очищать передненижний отдел наружного слухового прохода. При среднем грибковом отите полностью удаляют микотические массы из области перфорации барабанной перепонки. Аналогично производится туалет послеоперационной полости среднего уха — тщательно очищают всю полость, особенно в заднем отделе, за шпорой. До начала лечения при наличии полипов и грануляций производят их удаление или туширование 20% раствором азотнокислого серебра.
Местное лечение антимикотическими препаратами необходимо проводить не менее 3—4 нед под обязательным лабораторным контролем (посевы до, во время и по окончании курса лечения). Местное лечение проводится путем вкладывания в ухо ватных турунд, смоченных фунгицидным препаратом, который остается на 5—10 мин 2—4 раза в день в зависимости от активности грибкового процесса.
При системной терапии кандидозных поражений наиболее эффективным является флуконазол (микофлюкан) — 50—200 мг в сутки 14 дней. При плесневых микозах — итраконазол по 200 мг/сут 14 дней, тербинафин (экзифин) — 250 мг в сутки в течение 16 дней. При необходимости курс лечения повторяют через 7 дней.
Критерием эффективности лечения является полное клиническое излечение в течение месяца, подтвержденное как клинической картиной, так и отрицательными результатами микологического исследования [1, 9].
Достаточно часто при наружном отите проводится только местное воздействие на микотический очаг инфекции, тогда как при среднем грибковом отите и микозе послеоперационной полости в обязательном порядке проводится системная терапия.
Поскольку грибковые заболевания верхних дыхательных путей и уха склонны к рецидивированию, необходимо динамическое диспансерное наблюдение за больным для своевременного проведения профилактических курсов противогрибкового лечения. Анализ собственных результатов лечения больных ЛОР-микозами с использованием указанных выше лекарственных средств позволяет сделать вывод об их высокой эффективности, сопровождающейся элиминацией грибов — возбудителей заболевания и нормализацией клинической картины [7, 8, 10].
В целом, при правильном лечении микозов ЛОР-органов терапия достаточно эффективна. Неудовлетворительные результаты во многом объясняются недостаточной осведомленностью врачей о клинических проявлениях микозов, неправильной диагностической тактикой, в результате чего адекватное этиотропное лечение запаздывает и проводится в поздние сроки, когда заболевание уже распространилось и перешло в хроническую форму.
1.Общие сведения
Отомикоз (от древнегреч. «ухо» и «гриб») – инфекционно-воспалительный процесс в наружных и, в тяжелых случаях, средних отделах органов слуха, вызываемый патогенными или условно-патогенными грибковыми культурами.
В общей этиологической структуре отитов (воспалений уха) на долю отомикозов приходится около 20% во взрослых выборках, и свыше четверти – в детских, но среди первично заболевающих больше лиц среднего возраста. Поскольку влажный жаркий климат вообще способствует развитию плесневых грибов, отомикозы значительно чаще встречаются в субтропическом и тропическом поясах, однако и в северных широтах они не являются спорадической редкостью: согласно современным эпидемиологическим данным, каждый десятый отит имеет грибковую этиологию. От пола заболеваемость не зависит.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Что будет, если не лечить отомикоз?
См. также Лечение ЛОР-заболеваний Лечение отомикоза
Грибковое поражение уха представляет значительную опасность из-за близкого расположения очага непосредственной инфекции к оболочкам мозга. Отдельно стоит упомянуть о вероятности грибкового поражения костей основания черепа, особенно в том случае, если у пациента низкий иммунитет, а лечение заболевание не проводится в течение длительного времени.
Основным признаком неблагоприятного течения грибкового поражения уха или неэффективности лечения является увеличение региональных лимфоузлов, которое свидетельствует о наличии выраженного инфекционного процесса.