Наиболее распространенными инфекциями верхних дыхательных путей являются инфекции слизистой оболочки носа (т.е. ринит или «насморк»), инфекции горла (фарингит) и инфекции голосового аппарата или гортани (ларингит).
Первое место, где оседают патогенные микроорганизмы (обычно вирусы, а иногда и бактерии) занимает область носоглотки. Симптомы практически всегда одинаковы: боль в горле, насморк и кашель. Ринофарингит является наиболее распространенной причиной для консультаций у врачей общей практики. Эта патология ничто иное, как простуда, которая представляет собой воспаление носоглотки у взрослых и детей и имеет в основном вирусный характер. По сути, это инфекционное заболевание, которое вызывает воспаление в верхней части глотки и обычно самостоятельно исчезает через 7 или 10 дней. Но что это такое — ринофарингит?
Общее описание ринофарингита
Ринофарингит (назофарингит) — воспалению слизистой оболочки носоглотки. Является легкой болезнью, чаще встречается у детей в возрасте от шести месяцев до четырех лет, но может поражать и взрослого человека.
Ринофарингит может быть вызван более 200 видами вирусов, чаще всего встречаются такие, как:
- риновирусы, которые составляют 30-80%;
- вирусы гриппа — 10-15%;
- аденовирус — 10-15%.
Ринофарингит, вызванный риновирусом, являются наиболее заразными в течение первых трех дней после появления симптомов.
Большинство из этих вирусов преобладают зимой, но вы можете заболеть ринофарингитом в любое время года.
И даже если это не серьезное заболевание, лечить его все равно нужно правильно, чтобы как можно скорее от него избавиться.
Ринофарингит в основном имеет вирусное происхождение, но может повторяться и до нескольких раз в год, в данном случае необходимо искать аллергическую причину: клещи, пыльца или шерсть животных.
Виды ринофарингита:
- катаральный;
- атрофический;
- гнойный;
- хронический;
- аллергический;
- субатрофический ринофарингит;
- риноназофарингит.
Факторы, которые способствуют развитию ринофарингита, включают сухую и поврежденную слизистую оболочку в холодные периоды, подавленную иммунную систему, стресс, усталость и вообще нездоровый образ жизни.
Лечение острого и хронического фарингита
Ф
арингитом называют острое или хроническое воспаление слизистой оболочки глотки, которое сопровождается болями, першением или дискомфортом в горле. Поскольку с анатомической точки зрения глотка делится на три отдела – верхний (носоглотка), средний (ротоглотка) и нижний (гортаноглотка), воспалительные процессы, развивающиеся здесь, можно также подразделить в соответствии с их преимущественной локализацией. Однако деление это будет весьма условным, особенно при остром фарингите, из–за того, что острые вирусные и бактериальные инфекции диффузно поражают слизистую оболочку верхних дыхательных путей и носят мигрирующий, чаще нисходящий характер. Морфологические изменения слизистой оболочки при хроническом фарингите обычно имеют преимущественную локализацию в одном из анатомических отделов глотки, что позволяет с долей условности выделять отдельные нозологии, например, хронический назофарингит.
Этиология и классификация
По этиологическому фактору острые фарингиты можно разделить на вирусные, бактериальные, грибковые, аллергические, травматические (следствие попадания инородного тела или хирургического вмешательства) и вызванные воздействием раздражающих факторов (горячей жидкости или пара, кислот, щелочей, облучения и др.). Хронические фарингиты обычно классифицируют не по этиологическому признаку, а по характеру развивающихся в слизистой оболочке изменений: катаральный (простой), атрофический (субатрофический) и гипертрофический. Указанные формы хронического воспаления часто сочетаются. Так, наличие диффузных атрофических изменений в слизистой оболочке может сочетаться с очаговой гиперплазией лимфоидной ткани задней стенки глотки или тубофарингеальных валиков.
| Классификация фарингита Острый
Хронический
|
Самой распространенной формой острого воспаления слизистой оболочки глотки является катаральный фарингит при ОРВИ. Известно, что примерно 70% фарингитов вызываются вирусами, среди которых отмечают риновирусы, коронавирусы, респираторный синцитиальный вирус, аденовирус, вирусы гриппа и парагриппа. Наиболее типичным возбудителем острого фарингита являются риновирусы. Исследования последних лет показывают, что их значение стремительно растет, и теперь риновирусы ответственны более чем за 80% случаев ОРВИ в период осенних эпидемий. Вирусное инфицирование часто является лишь первой фазой заболевания, и оно «прокладывает путь» для последующей бактериальной инфекции. На рис. 1 и ниже приведены сведения об основных возбудителях острого фарингита.
Рис. 1. Бактерии и грибки — возбудители острого фарингита (по C.A. Dagnelie, 1994)
Вирусы – возбудители острого фарингита
(в порядке убывания частоты):
Основные:
- Риновирусы
- Коронавирусы
- Аденовирусы
- Вирус гриппа
- Вирус парагриппа
Редкие:
- Респираторный синцитиальный вирус
- Вирусы простого герпеса (типы 1 и 2)
- Энтеровирусы
- Вирус Коксаки
- Вирус Эпштейна–Барра
- Цитомегаловирус
- Вирус иммунодефицита человека
Эти обобщенные данные, взятые из зарубежных руководств по оториноларингологии и инфекционным болезням, весьма условны, поскольку понятие «sore throat», применяющееся в английском языке (русскоязычный аналог – острый фарингит или фаринготонзиллит), является не определением конкретной нозологической формы, а скорее, собирательным термином для нескольких заболеваний [3–6,10]. Помимо неспецифической формы, существуют и другие виды фарингита, связанные с конкретными возбудителями, например, вирус Эпштейна–Барра при инфекционном мононуклеозе, Yersinia enterocolitica
при иерсениозном и гонококк при гонорейном фарингите, а также
Leptotrix buccalis
при лептотрихозе глотки.
Клиника и диагностика
Для клинической картины острого фарингита
характерны першение, сухость, дискомфорт и боли в горле при глотании (особенно при пустом глотке), реже – общее недомогание, подъем температуры. При воспалении тубофарингеальных валиков боль обычно иррадиирует в уши. При пальпации может отмечаться болезненность и увеличение верхних шейных лимфоузлов. При фарингоскопии видны гиперемия задней стенки глотки и небных дужек, отдельные воспаленные лимфоидные гранулы, но при этом отсутствуют характерные для ангины признаки воспаления небных миндалин. Следует помнить, что острый фарингит может быть первым проявлением некоторых инфекционных болезней: кори, скарлатины, коревой краснухи. В ряде случаев требуется проведение дифференциальной диагностики с болезнью Kaвасаки и синдромом Стивенса–Джонсона.
Для клинической картины хронического фарингита
не характерны повышение температуры и существенное ухудшение общего состояния. Ощущения характеризуются больными как сухость, першение и ощущение комка в горле, что вызывает желание откашляться или «прочистить горло». Кашель обычно упорный, сухой и легко отличимый от кашля, сопровождающего течение трахеобронхита. Дискомфорт в горле часто связан с вынужденной необходимостью постоянно проглатывать находящуюся на задней стенке глотки слизь, что делает больных раздражительными, мешает их обычным занятиям и нарушает сон.
При атрофическом фарингите слизистая оболочка глотки выглядит истонченной, сухой, нередко покрыта засохшей слизью. На блестящей поверхности слизистой оболочки могут быть видны инъецированные сосуды. При гипертрофической форме фарингоскопия выявляет очаги гиперплазированной лимфоидной ткани, беспорядочно разбросанные на задней стенке глотки или увеличенные тубофарингеальные валики, расположенные за задними небными дужками. В момент обострения указанные изменения сопровождаются гиперемией и отеком слизистой оболочки, однако обычно скудность объективных находок не соответствует выраженности симптомов, беспокоящих больных.
Хронический фарингит часто является не самостоятельным заболеванием, а проявлением патологии всего желудочно–кишечного тракта: хронического атрофического гастрита, холецистита, панкреатита. Попадание кислого желудочного содержимого в глотку во время сна при гастроэзофагеальной рефлюксной болезни и грыжах пищеводного отверстия диафрагмы нередко является скрытой причиной развития хронического катарального фарингита, причем в этом случае без устранения основной причины заболевания любые методы местного лечения дают недостаточный и непродолжительный эффект. Курение и тонзиллэктомия приводят к развитию атрофических изменений в слизистой оболочке глотки.
Фарингит часто развивается при постоянно затрудненном носовом дыхании. Он может быть вызван не только переходом на дыхание через рот, но и злоупотреблением сосудосуживающими каплями, которые стекают из полости носа в глотку и оказывают там ненужный анемизирующий эффект. Симптомы фарингита могут присутствовать при так называемом постназальном синдроме (англоязычный термин – «postnasal drip»). В этом случае дискомфорт в горле связан со стеканием патологического секрета из полости носа или околоносовых пазух по задней стенке глотки. Помимо постоянного покашливания данное состояние может вызывать у детей появление свистящих хрипов, что требует дифференциальной диагностики с бронхиальной астмой.
Основные факторы, способствующие развитию хронического фарингита:
- конституциональные особенности строения слизистой оболочки глотки и всего желудочно–кишечного тракта;
- длительное воздействие экзогенных факторов (пыль, горячий сухой или задымленный воздух, химические вещества);
- затрудненное носовое дыхание (дыхание через рот, злоупотребление деконгестантами);
- курение и злоупотребление алкоголем;
- аллергия;
- эндокринные расстройства (менопауза, гипотиреоидизм и др.);
- авитаминоз А;
- сахарный диабет, сердечная, легочная и почечная недостаточность.
При упорных, не поддающихся обычной терапии болях в горле требуется проведение дифференциальной диагностики с рядом синдромов, развивающихся при некоторых системных заболеваниях и болезнях нервной системы. Синдром Plummer–Vinson возникает у женщин в возрасте от 40 до 70 лет на фоне железодефицитной анемии. Синдром Шегрена – аутоиммунное заболевание, сопровождающееся, помимо выраженной сухости слизистой оболочки желудочно–кишечного тракта, диффузным увеличением слюнных желез. Для синдрома Eagle (стилалгии) характерны сильные постоянные, часто односторонние боли в горле, вызванные удлинением шиловидного отростка, который расположен на нижней поверхности височной кости и может прощупываться над верхним полюсом небной миндалины. Целый ряд невралгий (языкоглоточного или блуждающего нерва) также может быть причиной болей в горле, особенно у пожилых людей.
Лечение
При остром и обострении хронического фарингита, не сопровождающихся выраженными расстройствами общего состояния, бывает достаточно симптоматического лечения, включающего щадящую диету, горячие ножные ванны, согревающие компрессы на переднюю поверхность шеи, молоко с медом, паровые ингаляции и полоскание горла. Курение следует прекратить. Неосложненный фарингит обычно не требует системного назначения антибиотиков. В этой ситуации становится обоснованным проведение не системной, а местной антимикробной терапии, которая может быть назначена и в виде монотерапии. Однако опрос, проведенный в Бельгии, показал, что в целом при ОРВИ и фарингите к назначению антибиотиков прибегает 36% врачей [7]. В данной статье будут рассмотрены препараты для местного лечения острого и хронического фарингита.
Основные препараты для местной антимикробной терапии, представленные на российском рынке, перечислены в табл. 1. В состав этих препаратов обычно входит одно или несколько антисептических средств (хлоргексидин, гексетидин, бензидамин, амбазон, тимол и его производные, спирты, препараты йода и др.), эфирные масла, местные анестетики (лидокаин, тетракаин, ментол), реже – антибиотики (фюзафюнжин, фрамицетин) или сульфаниламиды, дезодорирующие средства. Препараты также могут содержать лизаты бактерий (Имудон), природные антисептики (экстракты растений, продукты пчеловодства), синтезированные факторы неспецифической защиты слизистых оболочек, обладающие еще и противовирусным действием (лизоцим, интерферон), витамины (аскорбиновая кислота).
Антимикробные препараты могут назначаться в виде полосканий, инсуфляций, ингаляций, а также таблеток и леденцов для рассасывания. Главными требованиями к наносимым на слизистую оболочку препаратам являются:
- широкий спектр антимикробного действия, желательно включающий противовирусную и противомикробную активность;
- отсутствие токсического эффекта и низкая скорость абсорбции со слизистых оболочек;
- низкая аллергенность;
- отсутствие раздражающего действия на слизистую.
Большинство перечисленных в табл. 1 препаратов (гексализ, дрилл, септолете, фарингосепт, нео–ангин, стрепсилс и др.) выпускается в виде таблеток, леденцов или пастилок для рассасывания. Эта форма лекарственных средств имеет сравнительно низкую активность, и их назначение ограничено легкими формами заболевания. Кроме того, врачу следует помнить о токсичности хлоргексидина, входящего в состав многих препаратов (антиангин, дрилл, себидин, элюдрил) и не допускать их неограниченного бесконтрольного приема пациентами (особенно детьми).
Назначение ряда лекарств ограничивает их высокая аллергенность и раздражающее действие. Сюда относятся препараты, содержащие производные йода (йодинол, йокс, вокадин, повидон–йод), прополис (пропосол), сульфаниламиды (бикарминт, ингалипт). Препараты, содержащие растительные антисептики и эфирные масла, эффективны и безвредны, но их назначение противопоказано у пациентов, страдающих аллергией к пыльце растений, а количество лиц с этим заболеванием в некоторых географических зонах составляет до 20% в популяции.
В связи с тем, что в рамках данной статьи невозможно дать детальный обзор всех перечисленных в таблице 5 препаратов, мы остановимся лишь на тех средствах, которые регулярно используются в нашей практике и эффективность которых подтверждена собственным опытом.
Ингаляционный антибиотик фюзафюнжин (Биопарокс)
– препарат, сочетающий в себе антибактериальные свойства с противовоспалительными и выпускаемый в форме дозированного аэрозоля, используется в лечении инфекций дыхательных путей более 20 лет. Благодаря очень малому размеру аэрозольных частиц фюзафюнжин способен проникать в самые труднодоступные отделы респираторного тракта и оказывать там свой лечебный эффект. Высокая антимикробная эффективность фюзафюнжина при остром фарингите, ларингите и трахеобронхите подтверждена большим количеством наблюдений. Спектр антимикробной активности фюзафюнжина адаптирован к микроорганизмам, чаще всего являющимся возбудителями инфекций верхних дыхательных путей, он активен и при микоплазменной инфекции. Уникальным качеством этого препарата является стабильность спектра действия: за время его применения не отмечено появления новых резистентных к нему штаммов бактерий. Помимо антибактериальных свойств, фюзафюнжин обладает собственным противовоспалительным действием, которое было продемонстрировано в экспериментальных исследованиях [8]. Он усиливает фагоцитоз макрофагов и ингибирует образование медиаторов воспаления. Этим объясняется эффективность препарата при вирусных фарингитах, хотя непосредственного ингибирующего влияния на вирусы препарат не имеет. При назначении фюзафюнжина отмечено более гладкое течение после тонзиллэктомии [1].
Имудон
принципиально отличается от всех препаратов, применяющихся для местного лечения фарингита. Он представляет собой поливалентный антигенный комплекс, в состав которого входят лизаты 10 бактерий, а также двух возбудителей грибковых инфекций
(Candida albicans и Fusiformis fusiformis),
чаще всего вызывающих воспалительные процессы в полости рта и в глотке. Имудон активирует фагоцитоз, способствует увеличению количества иммунокомпетентных клеток, повышает содержание лизоцима и секреторного IgA в слюне. Получены данные, свидетельствующие о том, что назначение имудона при остром, а также катаральной, гипертрофической и субатрофической формах хронического фарингита более эффективно, чем традиционные методы лечения, такие как ингаляции щелочных и антибактериальных препаратов, прижигание гранул раствором нитрата серебра и применение других противовоспалительных и анальгезирующих препаратов [2]. При необходимости имудон хорошо сочетается с местными или системными антибиотиками, способствуя сокращению сроков выздоровления и поддержанию местной иммунной защиты, что особенно важно при антибиотикотерапии. Имудон выпускается в форме таблеток для рассасывания.
Гексетидин
(Гексорал) выпускается как в виде раствора для полоскания, так и аэрозоля. В отличие от хлоргексидина препарат малотоксичен. Он активен в отношении большинства бактерий – возбудителей фарингита и тонзиллита, а также грибков. Помимо антимикробного, гексетидин обладает кровоостанавливающим и анальгезирующим действием, что обосновывает его использование не только после тонзиллэктомии и вскрытия паратонзиллярного абсцесса, но и после обширных операций в глотке (например, операций при синдроме обструктивного апноэ сна и др.). Сочетание упомянутых выше эффектов с дезодорирующим действием препарата выгодно у больных с опухолями верхних дыхательных путей, в частности, получающих лучевую терапию.
Антисептик для слизистых оболочек октенисепт
обладает, пожалуй, наиболее широким спектром антимикробного действия, охватывающим грамположительные и грамотрицательные бактерии, хламидии, микоплазмы, грибки, простейшие, а также вирусы простого герпеса, гепатита В и ВИЧ. Действие препарата начинается уже через минуту и длится в течение часа. Октенисепт не оказывает токсического действия и не всасывается через неповрежденную слизистую оболочку. Мы используем раствор октенисепта, распыляя данный раствор на слизистые оболочки при помощи инсуфлятора [9]. Безусловно, главным недостатком данного препарата является то, что он не выпускается в формах, удобных для самостоятельного применения, и его использование в основном ограничено пока практикой специализированных отделений.
Местные антибактериальные средства могут широко применяться в лечении фарингита. Выбор оптимального препарата определяется спектром его антимикробной активности, отсутствием аллергенности и токсического эффекта. Разумеется, самые эффективные местные препараты не заменят полностью потребности в системном введении антибиотиков при ангине и фарингитах, вызванных бета-гемолитическим стрептококком. С другой стороны, в связи с небактериальной этиологией многих форм фарингита, появлением все большего числа резистентных штаммов бактерий, а также нежелательными эффектами общей антибиотикотерапии местное назначение препаратов с широким спектром антимикробной активности во многих случаях является методом выбора.
Литература:
1. Лучихин Л.А., Буяновская О.А., Деревянко С.Н., Паукова М.В. Эффективность лечения Биопароксом острых воспалительных заболеваний верхних дыхательных путей. Вестн. оторинолар., 1996; 2: 38–42.
2. Лучихин Л.А., Мальченко О.В. Эффективность препарата Имудон в лечении больных с острыми и хроническими воспалительными заболеваниями глотки // Вестн. оторинолар., 2001; 3: 62–4.
3. Dagnelie C.F. Sore Throat in General Practice. A Diagnostic and Therapeutic Study. Thesis. Rotterdam, 1994.
4. Hansaker D.H., Boone J.L. Etiology of Infectious Diseases of the Upper Respiratory Tract. In: Ballenger J.J., Snow J.B., editors, Otorhinolaryngology: Head and Neck Surgery. 15th edition. Baltimore: Williams & Wilkins, 1996, 69–83.
5. Gwaltney J.M. The common cold. In: Mandell G.L., Bennet J.E., Dolin R., editors, Principles and Practice of Infectious Diseases. 4th Edition. NY: Churchill Livingstone – 1996, 561–6.
6. Gwaltney J.M. Pharyngitis. Ibid., 566–9.
7. de Melker R. Prescribing patterns for respiratory tract infections: Dutch data from international perspective. In: Program and abstracts of the 3rd International Meeting on Upper Respiratory Tract Infections. Crete, 1997, S1.
8. Otori N., Paydas G., Stierna P., Westrin K.M. The anti–inflammatory effect of fusafungine during experimentally induced rhinosinusitis in rabbit. Eur Arch Otorhinolaryngol 1998; 255: 195–201.
9. Piskunov G.Z., Piskunov S.Z., Lopatin A.S. Substantiation of the use of Octenisept in acute and chronic inflammation of nasal mucosa. In: Liber Amicorum. Prof. Dr. E.H.Huizing 1976–1997. Utrecht, 1997; 181–5.
10. Rice D.H. Microbiology. In: Donald P.J., Gluckman J.L., Rice D.H., Editors, The Sinuses. New York: Raven Press, 1995, 57–64.
Комбинированный препарат –
Имудон (торговое название)
(Solvay Pharma)
Комбинированный препарат –
Стрепсилс (торговое название)
(Boots Healthcare International)
Симптомы и первые признаки
Инкубационный период довольно короткий, составляющий 16 часов после попадания инфекции в организм.
Начальные симптомы: легкая усталость, ощущение холода, чихание и легкая головная боль, вскоре они перерастают в ринофарингит с заложенным носом, выделениями из носа, болью в горле и лихорадкой низкой температуры, достигающие пика на 2-4 день.
В течение инкубационного периода появляются первые симптомы ринофарингита, а именно:
- возникает необычная и необъяснимая усталость;
- появляется лихорадка, редко превышающая 38,5 градусов;
- насморк, сначала прозрачный, затем густой (от желтоватого до зеленоватого);
- заложенность носа, которая может сопровождаться одышкой;
- легкая боль в горле и покраснение;
- довольно сухой кашель;
- чихание;
- боль в ушах;
- слезоточивость;
- “ломит” тело;
- головная боль и / или боль в животе;
- потеря аппетита.
Лихорадка длится два или три дня в случае ринофарингита. Чтобы снизить температуру, вы можете принимать парацетамол в рекомендуемых дозах с интервалом не менее 6 часов.
Диагностика
Когда точно нужно идти к врачу?
- если ребенку меньше трех месяцев;
- если лихорадка длится более 72 часов и не снижается;
- если появилась боль в ухе;
- если на коже присутствуют пятна;
- если есть кровотечение из носа или моча с элементами крови;
- если у ребенка проблемы с дыханием.
Диагноз ринофарингит является клиническим, то есть устанавливается при осмотре и наблюдении симптомов. Не требует дополнительного обследования. Тщательное клиническое обследование устранит осложнение или связанную с ним патологию, такую как, например, отит, и оценит возможные факторы риска.
Если вы обратитесь к врачу отоларинголога (ЛОР), то он может выполнить риноскопию для исследования внутренней части носа с помощью риноскопа, жесткого или гибкого оптического устройства. В случае назофарингита риноскопия показывает очень красную и застойную слизистую оболочку носа и глотки.
Причины воспаления носоглотки
Генетическими маркерами усвояемости витамина Е является ApoA5. Белок «цинковых пальцев» регулирует транскрипцию генов, продукты которых регулируют уровень триглицеридов и SCARB1. Скавенджер-рецептор В1 участвует в метаболизме липидов и витамина Е.
Ринофарингит или нозофарингит
— воспалительное заболевание, которое поражает слизистую оболочку глотки и носа.
Причинами воспаления могут быть:
- вирусы (чаще всего риновиурс, а также аденовирусы, ECHO-вирусы, грипп, парагрипп, коронавирусы);
- бактерии (стрептококки, стафилококки, микоплазмы, хламидии, менингококки);
- раздражающие вещества, аллергены (бытовые, грибковые, растительные, пищевые аллергены, домашняя пыль, продукты жизнедеятельности животных, птиц, насекомых, компоненты бытовой химии, табачный дым).
Мы подготовили для Вас список исследований, которые помогут разобраться с данной проблемой:
30 рабочиx дней
Микробиом кишечника
12000 ₽
Подробнее
Как лечить ринофарингит
Ринофарингит ,как правило, проходит самостоятельно. Лечение направлено на ограничение симптомов простуды, обеспечивая комфорт пациента и избегая перенапряжения, если это необходимо.
Назначаются такие меры, как:
- регулярное промывание носовых пазух (физиологическим раствором, назальным спреем, термальной или морской водой);
- прием болеутоляющих при болях и жаропонижающих при лихорадке.
В первые дни кашель при ринофарингите часто бывает сухим и болезненным, тогда часто задаются вопросом о том, чем лечить. В этом случае, вы можете, по рекомендации доктора купить сироп от кашля. Но будьте осторожны: как только кашель становится влажным и сопровождается слизью, следует избегать сиропов. Поскольку влажный кашель помогает эвакуировать микробы. Кашель является отличным естественным средством лечения ринофарингита.
Кроме того, имейте в виду, что лихорадка является лишь выражением того, что организм борется с инфекцией. Фактически, вирусные инфекции этого типа часто являются «самоограничивающимися», что означает, что они будут заживать самостоятельно. Тем не менее, важно следить за температурой и за тем, чтобы она не была слишком высокой, чтобы предотвратить фебрильные судороги.
Вопреки мнению многих родителей, антибиотики не помогают в борьбе с вирусными инфекциями. Таким образом, лечение ринофарингита заключается в контроле симптомов. В некоторых случаях антигистаминные препараты могут использоваться для снятия аллергии, противокашлевые средства для облегчения кашля или отхаркивающие средства, способствующие удалению выделений. Жаропонижающие средства также помогают контролировать температуру.
Ринофарингит обычно длится около 7-10 дней. В этот период важно дать организму достаточный отдых. Процесс заживления может поддерживаться увлажнением слизистой оболочки, употреблением достаточного количества жидкости или использованием ингаляций и противоотечных средств.
Диагностика трахеита
Помимо стандартного сбора анамнеза, внешнего осмотра, оценки функции дыхания, первичного осмотра горла и аускультации при помощи фонендоскопа существуют лабораторные и инструментальные методы диагностики, а также дополнительные исследования, которые могут вывести врача на трахеит4. Именно на основании диагностики определяются причины трахеита и методы его лечения.
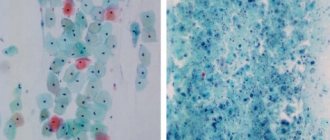
- Общий и биохимический анализ крови. Самый простой анализ, позволяющий различить вирусную и бактериальную инфекцию (по С-реактивному белку и другим показателям)
- Рентген или рентгенография. Самый привычный и знакомый способ проверки грудной клетки. Снимок можно сделать в передней или боковой проекциях. На снимке четко просматриваются легкие и трахея. Благодаря рентгену выделить признаки появления трахеита и отличить его от бронхита или пневмонии становится гораздо легче.
- Взятие и исследование мазков. Стандартная процедура, при которой врач при помощи стерильного ватного тампона берет мазок из ротовой полости. Далее материал поступает в лабораторию, где проводят все необходимые исследования, выявляя возбудителя и его чувствительность к антибиотикам.
- Ларинготрахеоскопия. В дело вступает эндоскоп. Это исследование является наиболее информативным. Специальная трубка с камерой вводится в гортань и трахею, тем самым врач визуально может выявить характерные особенности, отек, покраснения и т.д. и возможные причины происхождения заболевания (при вирусном поражении есть специфические изменения органа). Если при исследовании затрагиваются бронхи, то процедура называется трахеобронхоскопия.
- Взятие мокроты на анализ. В данном случае собирается мокрота больного человека и направляется на бактериологическое исследование (микробиологическое исследование). Данная процедура используется для более комплексной диагностики при хроническом кашле, чтобы исключить другие бактериальных заболевания (туберкулез).
- Фарингоскопия. Стандартный метод – врач осматривает горло при помощи шпателя. В первую очередь диагностируется фарингит, что даёт понять о возможном развитии трахеита.
- Риноскопия. Процедура представляет собой осмотр носовой полости. Для этого используется оптический прибор – риноскоп. Выявляется ринит как следствие респираторной инфекции, а значит, возможно прогрессирование трахеита.
- Рентгенография пазух носа. Рентген, снимки которого определят наличие гайморита или синусита при подозрении на них. Прогрессирование заболевания может отразиться и на развитии воспаления в трахее.
- Аллергопробы. В редких случаях трахеит возникает по причине аллергической реакции. Аллергопробы позволяют определить, на какие аллергены отвечает организм. На кожу наносятся различные вещества, если последует реакция в виде красноты, зуда или отека, то аллерген установлен.
Помимо помощи терапевта и отоларинголога (ЛОР), для определения причин и постановки диагноза могут потребоваться консультации таких врачей, как аллерголог, пульмонолог и даже фтизиатр.
Осложнения ринофарингита
Риск осложнений возрастает без лечения или когда организм не может излечить себя сам. С одной стороны, вирусы в дыхательных путях будут размножаться, заражая участки, которые все еще здоровы, а с другой стороны, ринофарингит может проложить путь для бактериальных суперинфекций. Суперинфекция — это когда вирусная инфекция создает основу для последующей бактериальной инфекции из-за ослабленной иммунной системы. Если общее состояние здоровья не улучшается или симптомы ухудшаются, следует как можно скорее обратиться к врачу.
Ринофарингит редко дает осложнения, но у некоторых людей с ослабленным иммунитетом может возникнуть вторичная бактериальная инфекция в виде:
- тонзиллит (воспаление миндалин вирусного или бактериального происхождения);
- ларингофарингит;
- трахеит (воспаление трахеи, вызывающее раздражающий кашель);
- бронхит (воспаление бронхов, которое обычно проявляется в виде кашля и затрудненного дыхания);
- синусит (воспаление пазух, связанных с инфекцией вирусного или бактериального происхождения);
- отит (воспаление или инфекция уха);
В таком случае необходима консультация, а также лечение антибиотиками, если бактериальная инфекция доказана.
У детей младше 3 месяцев осложнения возникают чаще из-за недостаточного созревания иммунной системы. Поэтому в этом случае, как и у беременных, при постоянной лихорадки необходим тщательный мониторинг состояния.
Хронический трахеит
Симптомы хронического и острого трахеита и сам процесс протекания заболевания практически идентичны. Главное отличие хронического трахеита от острого — в длительном течении болезни. Симптомы трахеита то затихают, то разгораются вновь во время очередного натиска ОРВИ. При обострении хронической формы заболевания кашель более сильный, а боль в области груди доставляет больший дискомфорт.
Как правило, хроническая форма развивается на фоне недолеченного острого трахеита в результате проблем с иммунной системой или воздействия неблагоприятных факторов. Но в редких случаях хронический трахеит возникает локально, развиваясь одновременно с бронхитом у людей, подверженных курению, алкоголю, при болезнях печени, почек и сердца.
В качестве возбудителя по-прежнему выступает вирусная, бактериальная, грибковая инфекция или, в редких случаях, аллергическая реакция.
У отдельных групп людей хроническая форма трахеита развивается с большей вероятностью. Этому способствуют2:
- Курение и употребление алкоголя, особенно во время инфекционного трахеита
- Сниженный иммунитет или иммунодефицит, наследственный и приобретенный
- Экология и вредное место работы (постоянное вдыхание газов, пыли и прочего)
- Болезни печени, сердца и почек
- Другие хронические заболевания дыхательной системы — синусит, гайморит, ринит или ларингит
Народное лечение
Лечение народными средствами поможет улучшить состояние и поддержать ваше здоровье.
- Использование увлажнителя воздуха. Для разжижения выделений рекомендуется увлажнять окружающий воздух и поддерживать температуру в помещении до 19 градусов.
- Ингаляции эфирных масел эвкалипта. Делать ингаляции нужно, чтобы было оказано противоотечное действие, способствующее очищению заложенного носа. Эфирные масла также можно использовать при массаже грудной клетки.
Но запомните, что лечение простудных заболеваний эфирными маслами противопоказано детям, беременным или кормящим женщинам, пациентам с астмой или эпилепсией. Перед использованием проконсультируйтесь со своим доктором. - Бузина. Обладает жаропонижающим и противоотечным действием. Это растение можно использовать в качестве травяного чая (дать настояться не менее 10 минут) или в качестве полоскания (с охлажденным травяным чаем) несколько раз в день.
- Ромашка. Для детей насморк может быть очень неудобным, потому что мешает им дышать, в результате они раздражительны и могут потерять аппетит. В этих случаях лучше всего прибегать к домашним растворам, приготовленным с добавлением соли или ромашки.
Ринофарингит народными средствами хорошо лечится, если соблюдать вышеуказанные действия и знать, чем лечить.
Профилактика
Есть несколько правил, чтобы укрепить иммунитет и предотвратить заболевание.
- Часто мойте руки и учите детей делать это правильно, особенно после сморкания.
- Не делитесь личными вещами, такими как очки, посуда, полотенце больного человека.
- Защитите свой рот при кашле или чихании одноразовой салфеткой. При отсутствии одноразовой салфетки кашляйте не в ладони, а в складку локтевого сгиба.
- Не перегревайте дом, поддерживайте температуру в помещении от 18 C до 20 C, чтобы сохранить воздух влажным. Слишком сухой воздух усугубляет симптомы.
- Регулярно проветривайте комнату, даже когда холодно.
- Высыпайтесь и избегайте стрессовых ситуаций.
- Потребляйте витамин С и мед ежедневно в профилактических дозах.
Полезно знать! Ринофарингит остается заразными в течение длительного времени, в некоторых случаях до 21 дня.
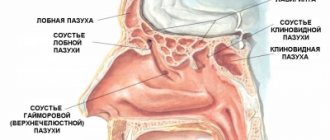
Возможные причины развития синусита
- Не леченная должным образом простуда: от 5 до 10% запущенных простудных заболеваний превращаются в синусит.
- Стоматологические процедуры и невылеченные инфекции ротовой полости, поскольку моляры и премоляры верхней челюсти расположены близко к гайморовым пазухам.
- Врожденные или травматические анатомические аномалии: искривление перегородки, слишком узкий носовой проход, носовые полипы (часто аллергического происхождения).
Поэтому к специалистам, которые могут помочь при риносинусите, относятся: ЛОР-врачи, терапевты, стоматологи и пластические хирурги.
Следует отметить, что во время лечения острого или хронического синусита вы можете начать чувствовать себя лучше после приема антибиотиков, но иногда симптомы нарастают и может потребоваться дополнительное лечение и даже госпитализация. Для того, чтобы эффективно бороться с синуситом необходимо вначале устранить заболевание, лежащее в его основе – простуду, кариозное поражение зубов или, при необходимости, выполнить ринопластику, хирургическую коррекцию носовой перегородки (септопластику), полипэктомию и т.д.
В случае острого синусита заболевание обычно длится до 4-х недель. У двух третей людей с острым воспалением околоносовых пазух улучшение наступает без всякого лечения. В случае, если у вашего врача будут основания полагать, что инфицирование синусов обусловлено не вирусными агентами, а бактериями, вам будет назначена антибиотикотерапия. Количество дней приема антибиотика зависит от его вида и от тяжести инфекции. Когда вы принимаете антибиотик, следует пить его до конца назначенного срока лечения, даже если вы почувствуете себя лучше, иначе инфекция может не излечиться до конца, а микробы получат возможность выработать устойчивость к этому лекарству.
При хроническом синусите заболевание, как правило, длится 12 недель или дольше. Хронический синусит труднее поддается лечению и медленнее реагирует на прием антибиотиков, чем острый. Для лечения хронического синусита потребуется длительный курс антибактериальной терапии. Возможно, вам будет назначено более одного антибиотика. В комплексном лечении может потребоваться назначение назального спрея с кортикостероидами, что уменьшает воспаление и отек слизистой оболочки носовых ходов.
У лиц с нарушенной функцией иммунной системы, у принимающих иммуносупрессивные препараты (например, при длительной терапии глюкокортикостероидами) повышен риск возникновения хронических синуситов, вызванных атипичными и грибковыми возбудителями. Особенностью грибкового синусита является то, что он не реагирует на лечение антибиотиками и может потребоваться назначение противогрибковых препаратов, кортикостероидов или оперативное лечение. Хирургическое вмешательство бывает показано, если вы принимали антибиотики в течение длительного периода времени, но симптомы по-прежнему сохраняются или появились осложнения (например, инфекция костей лица).