Переломы костей кисти — травмы, при которых нарушается целостность костей запястья, пясти или фаланг пальцев. Это распространенные повреждения, на долю которых приходится около трети всех переломов костей.Такая тенденция связана как с относительной хрупкостью кисти, приспособленной для выполнения тонких манипуляций, так и с ее высокой активностью. Перелом может произойти в результате падения на согнутую кисть, удара кулаком, ребром ладони или пальцами или прямого удара по кисти.
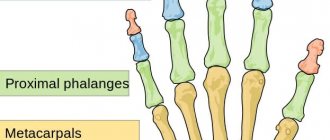
Костный аппарат кисти состоит из 27 костей трех отделов — запястья, пясти и пальцев. Запястье состоит из 8 губчатых костей, расположенных в два ряда — проксимальный, ближе к предплечью, и дистальный, ближе к пясти. Первым, проксимальным рядом, начиная от большого пальца, располагаются ладьевидная, полулунная и трехгранная кости, образующие сочленение с лучевой костью предплечья — лучезапястный сустав. Четвертая кость проксимального ряда — гороховидная — в формировании лучезапястного сустава не участвует.
Второй, дистальный ряд — многоугольная, трапециевидная, головчатая и крючковидная кости — соединяются с пятью трубчатыми костями пясти, радиально расходящимися от запястья. Дистальные концы пястных костей образуют пять пястно-фаланговых суставов — соединений пясти с пальцами. Первый палец кисти состоит из двух фаланг, остальные — из трех. Фаланги пальцев — короткие трубчатые кости — соединяются между собой межфаланговыми суставами.
Наиболее подвержены переломам кости фаланг пальцев и пястные кости. Кости запястья ломаются достаточно редко. Абсолютное большинство повреждений костей запястья приходится на перелом ладьевидной кости, реже страдают полулунная и гороховидная кости. Переломы крючковидной кости и дистальных костей запястья в клинической практике практически не встречаются.
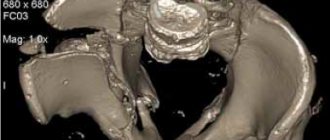
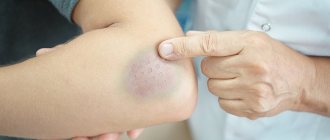
Переломы костей кисти сопровождаются резкой болью и отечностью в области повреждения, при смещении костных отломков возможна деформация кисти. В месте отека может появиться гематома. При некоторых переломах можно прощупать смещенные костные отломки под кожей или услышать их крепитацию. Диагноз может быть установлен врачом-травматологом, который выяснит жалобы, подробно расспросит о механизме травмы, произведет осмотр и пальпацию области перелома, проверит сохранность движений в суставах. Подтверждает диагноз рентгенологическое исследование кисти, на котором можно визуализировать линию перелома, оценить степень смещения отломков и в результате — определиться с тактикой лечения.
Лечение переломов кисти включает в себя обязательную иммобилизацию гипсовой повязкой на срок от 3 до 8 недель. В случае смещения отломков проводится закрытая репозиция, при ее неэффективности — скелетное вытяжение или остеосинтез. Тщательное сопоставление отломков и консолидация перелома важны для сохранения не только эстетики кисти, но и полноценной ее функции.
Классификация переломов костей кисти
В зависимости от наличия или отсутствия повреждения кожи над переломом различают:
- закрытые переломы — целостность кожи не нарушена;
- открытые переломы — в области повреждения имеется рана, в которой могут определяться костные отломки.
По положению костных отломков:
- без смещения — сломанная кость сохраняет свое положение, отломки точно соприкасаются по линии перелома;
- со смещением — костные отломки расходятся в стороны и в результате не могут срастись по линии перелома без их сопоставления — репозиции.
По вовлечению в перелом суставных структур:
- внесуставные переломы — линия перелома проходит вне полости сустава;
- внутрисуставные переломы — линия перелома находится внутри полости сустава;
- переломовывихи — нарушение целостности кости в сочетании с вывихом в смежном суставе.
По локализации перелома:
- переломы костей запястья;
- переломы пястных костей;
- переломы фаланг пальцев.
Также можно классифицировать переломы кисти в зависимости от количества отломков, степени смещения, присоединения инфекции. Важное значение имеет и этиология перелома — был ли он травматическим или же патологическим — возникшим на фоне заболевания костей. Все эти факторы влияют на выбор лечебной тактики при переломах и в конечном итоге — возможности полного восстановления функции поврежденной кисти.
Какие возможны варианты лечения брахиметакарпии и как оно проходит?
Для удлинения костей кисти существует три основных варианта операций: это одноэтапная костная пластика, двухэтапная костная пластика и дистракционный остеосинтез по Г.А. Илизарову. Методикой выбора при лечении брахиметакарпии является третий вариант – дистракционный остеосинтез или удлинение дистракционным аппаратом по методике Г.А. Илизарова. При брахиметакарпии укорочение пястной кости всегда превышает 1 см, а одноэтапная костная пластика не позволяет устранить укорочение пястной кости более 1 см за раз, поэтому выбор данной методики для лечения брахиметакарпии является не самым грамотным решением. Двухэтаная костная пластика может быть использована для лечения этой патологии, однако лишенная преимуществ одноэтапной костной пластики (всего одна операция и относительно короткий восстановительный период), она имеет тот же недостаток – необходимость в пересадки кости с другой области. Удлинение же дистракционным аппаратом позволяет избежать значительных послеоперационных рубцов, и не требует травмирования донорской зоны, не смотря на достаточно длительный период ношения аппарата (около 3-х месяцев), в связи с чем данная методика является операцией выбора при брахиметакарпии.
Переломы костей запястья
Кости запястья в силу своей формы, структуры и положения ломаются достаточно редко. Наиболее подвержена перелому ладьевидная кость — крупная косточка в основании большого пальца. Также встречаются повреждения полулунной и гороховидной костей запястья. Трехгранная кость, а также кости дистального ряда — многоугольная, трапециевидная, головчатая и крючковидная — подвержены переломам крайне редко, обычно их переломы сочетаются с вывихами в соответствующих суставах.
Переломы ладьевидной кости
Причина — падение на согнутую кисть, удар кулаком или прямая травма запястья. Возможны следующие варианты:
- внутрисуставной перелом ладьевидной кости — линия перелома находится внутри полости лучезапястного сустава;
- внесуставной перелом — отрыв бугорка ладьевидной кости;
- переломовывих де Кервена — одновременный перелом ладьевидной кости и вывих ее проксимального отломка и полулунной кости из лучезапястного сустава.
Симптомы — боль и отечность в основании большого пальца, невозможность двигать рукой в лучезапястном суставе, сжимать кисть в кулак. Диагноз устанавливается на основании жалоб пациента, данных о характере возникновения травмы, осмотра и рентгенографии костей кисти. Иногда при отсутствии смещения отломков линия перелома при всех его признаках не определяется. В этом случае все равно проводится иммобилизация с повторной рентгенографией через 7-10 дней, когда из-за активации регенеративных процессов линия перелома становится хорошо заметной.
Лечение — иммобилизация гипсовой повязкой на срок 4 недели с последующим контролем и продлением иммобилизации при недостаточной консолидации перелома. При смещении отломков и переломовывихе закрытая репозиция неэффективна, показана фиксация отломков ладьевидной кости спицей. Переломы ладьевидной кости часто осложняются развитием ложного сустава или лизисом костных отломков из-за повреждения кровоснабжающих их сосудов при травме. Поэтому важно выполнять все рекомендации врача, своевременно делать контрольные снимки, чтобы избежать осложнений и ухудшения функции лучезапястного сустава. После восстановления целостности ладьевидной кости для восстановления функции кисти показаны физиотерапевтическое лечение и лечебная физкультура.
Переломы полулунной кости
Причина — падение на согнутую кисть или прямая травма, удар по запястью. Проявляется болью и отечностью, усиливающимися при движениях в III, IV и V пальцах и при разгибании кисти. Диагноз устанавливается с учетом жалоб, механизма получения травмы, объективного осмотра области повреждения и результатов рентгенологического исследования. Для лечения перелома полулунной кости накладывают гипсовую повязку сроком на 4-8 недель. Обычно восстановление протекает без осложнений.
Переломы гороховидной кости
Причина — удар ребром ладони или прямая травма. Проявляется болью и отечностью запястья со стороны мизинца, усилением боли при его движении. Диагноз устанавливают с учетом жалоб, анамнеза травмы, осмотра области повреждения и рентгенографии костей кисти. Для полной консолидации перелома гороховидной кости достаточно 4-5 недель иммобилизации. Осложняется травма редко.
Основные функции
Главная функция, которую выполняют эти косточки, – обеспечение беспрепятственного движения пальцев. Пястные кости способствуют их гибкости, благодаря которым кисть имеет свойство сгибаться и разгибаться, что очень важно для рефлекторных движений.
Отсутствие этих способностей сильно затрудняет деятельность человека и ограничивает его возможности. Подобное явление может произойти при получении травм, в результате которых человек временно не может полноценно пользоваться пальцами ладони. В тяжелых случаях, если пострадавшему не оказана первая помощь, травматизм может привести к инвалидности.
Переломы пястных костей
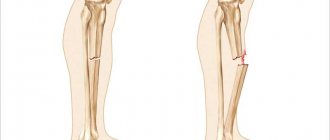
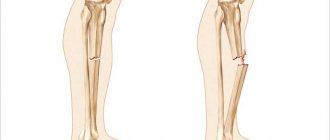
Длинные и тонкие пястные кости часто ломаются при ударе кулаком или прямой травме. Тяга мышц и движения в кисти до иммобилизации перелома нередко приводят к смещению костных отломков. Выделяют эпифизарные переломы, когда линия перелома локализуется в области головок костей, и диафизарные — переломы тела кости.
Перелом первой пястной кости
Причина — удар согнутым первым пальцем, реже — прямой удар по первой пястной кости.
Перелом основания I пястной кости. Характерная травма для боксеров и бойцов MMA. Различают перелом Беннета — отрыв участка основания первой пястной кости, который удерживается связками, с одновременным вывихом ее большей части в запястно-пястном суставе. Перелом Роландо — многооскольчатый переломовывих I пястной кости. Обе травмы проявляются болью, деформацией и отечностью в области “анатомической табакерки” — области под основанием первого пальца — с усилением боли при движении, попытке сжать кулак. Диагностика осуществляется с учетом жалоб, данных анамнеза травмы, осмотра области повреждения и рентгенографии кисти. Лечат переломы Беннета и Роландо хирургическим путем с применением остеосинтеза — восстановления целостности кости путем фиксации отломков металлическими спицами, штифтами или пластинами.
Перелом средней части I пястной кости. Чаще возникает вследствие прямого удара по кости. Проявляется болью, отеком и деформацией в области первой пястной кости. Диагноз устанавливается с учетом жалоб пациента, сведений о механизме повреждения, осмотра области первой пястной кости и рентгенологического исследования костей кисти. Лечение — гипсовая иммобилизация сроком 4-5 недель, при смещении отломков — предварительная закрытая репозиция. При неэффективности консервативной репозиции для сопоставления отломков проводится операция — спицевой остеосинтез.
Пример операции доктора Валеева по восстановлению после перелома первой пястной кости:
До операции:
После операции:
Перелом II, III, IV, V пястных костей
Причина — удар кулаком или падение на сжатые в кулак пальцы. Могут быть одиночными, но чаще ломаются несколько пястных костей, обычно — четвертая и пятая. Проявляется болью, отеком и деформацией кисти, нередко возникает гематома. Диагностируется на основании жалоб, анамнеза травмы, объективного осмотра и результатов рентгенографии костей кисти. Для лечения перелома без смещения выполняется иммобилизация сроком на 4-5 недель. При смещении отломков показана закрытая репозиция, а при ее неэффективности — скелетное вытяжение или спицевой остеосинтез.
Травма шейки
Поражение пястных косточек в районе шейки образуется вследствие резкого толчка. В результате головка кости входит прямо в её тело без обратной амортизации. При этом сама кость не смещается, а остаётся на месте. Порой такое состояние могут посчитать нормальным, однако, при очень сильном ударе кость может глубоко войти в полость, что заметно укоротит палец.
Если при переломе угол отклонения незначительный, его можно вылечить без хирургического вмешательства, в противном случае потребуется срочная операция. Оставлять травму без лечения не рекомендуется, даже если она настолько мала, что кажется пустяком. Со временем она даст о себе знать: последствия могут быть разные, но ограничения двигательной функции и болезненность при попытке восстановить их, обеспечены.
Перелом фаланг пальцев
Причина — удар пальцами, травма при фиксации пальцев или прямой удар по фалангам. Переломы фаланг пальцев могут быть:
- внутрисуставными;
- внесуставными;
- одиночными;
- множественными — в пределах одного пальца или нескольких;
- сочетаться с вывихами в пястно-фаланговых или межфаланговых суставах.
Симптомы — боль, отек, гематома, деформация. Болевые ощущения усиливаются при попытке движения пальцами. Диагноз устанавливается на основании жалоб, данных анамнеза травмы, объективного осмотра и результатов рентгенографии. Для лечения перелома фаланг пальцев без смещения выполняется фиксация гипсовой повязкой на 3-4 недели. При переломовывихах проводят вправление суставов, при смещении отломков — закрытую репозицию. Если сопоставить отломков закрытым путем не удается, показаны скелетное вытяжение или спицевой остеосинтез.
Как определить травму
Происхождение переломов имеет очень разнообразный характер, однако, признаки, указывающие на травму, имеют аналогичные свойства. Общие признаки травматизма выражены следующим образом:
- проявление острых болей в пораженном месте;
- наличие синеватого или фиолетового оттенка на коже;
- значительная отечность;
- при некоторых травмах возникает внутренне кровотечение, образуя ярко выраженную гематому;
- в том случае если повреждены кости стопы, боль чувствуется при ходьбе, что делает передвижение болезненным;
- бывают случаи, когда при сильном ударе, кость подвергается сильной деформации, а её головку тяжело нащупать.
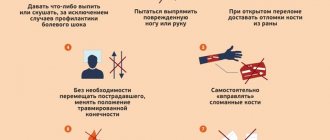
Первая помощь пострадавшему
Некоторые случаи требуют оказания первой помощи. К таким травмам относятся открытые повреждения с наличием кровотечения. Первым делом нужно принять меры по остановке кровотечения и вызвать неотложку. Дальнейшая госпитализация пострадавшего проводится под наблюдением травматолога или другого специалиста.
При закрытых поражениях, травмированную руку необходимо зафиксировать, чтобы обеспечить ограничение её подвижности. Это делается для того, чтобы случайно не задеть больное место, и избежать посттравматического шока или потери сознания при смещении повреждённых суставов. Руку можно подвязать любой тканью из подручных средств. Главное, чтобы пальцы сломанной кисти были в согнутом состоянии.
Профилактические мероприятия
Во избежание травматизма, специалисты рекомендуют придерживаться простых правил
- Соблюдать технику безопасности на производстве и в быту.
- Быть предельно внимательным, транспортируя тяжелые предметы, занимаясь спортом, а также при других обстоятельствах, связанных с повышенной опасностью травматизма.
- Постоянно следить за состоянием опорно-двигательного аппарата, выполнять физические упражнения, способствующие укреплению костных тканей.
- Принимать витаминные комплексы, минералы, содержащие богатое количество кальция.
Ни в коем случае не выполнять никаких физических действий в состоянии алкогольного опьянения.
Диагностика травм
Чтобы диагностировать состояние травмы, её особенности и степень сложности, специалисты используют следующие методы.
- В первую очередь необходимо опросить больного, а затем провести визуальный осмотр, сдачу необходимых анализов и определение причины появления травмы.
- Прохождение рентгена. Снимки кисти с обеих сторон и сбоку, зависит от локализации перелома.
- При многочисленных переломах с осложнениями необходима компьютерная томография.
Обычно для опытных травматологов постановка диагноза ограничивается простым осмотром, а для его подтверждения достаточно рентгеновского снимка.