Что собой представляет фиброзная ткань?
Фиброзная ткань – это разновидность соединительной ткани, состоящая преимущественно из волокон коллагена и аморфного вещества. Вырабатывают ее звездчатые клетки печени, которые являются основными клетками соединительной ткани в печени и активируются при хроническом воспалении.
В отличие от соединительной фиброзная ткань более грубая и волокнистая. Она содержит больше коллагена и аморфного межклеточного вещества. Такой состав ткани неизменный и не зависит от вида патологии, развивающейся в печени.
Патология мягких тканей области плечевого и тазобедренного суставов — диагностика и лечение
Периартикулярная патология широко распространена и включает в себя огромный спектр изменений от синдромов, выделенных в отдельные нозологические единицы, до симптомов, сопутствующих ревматологическим заболеваниям.
При описании мягкотканой патологии обычно используют следующие понятия:
- тендинит — воспаление ткани сухожилия;
- теносиновит/тендовагинит — воспаление ткани сухожилия и сухожильного влагалища;
- энтезит/энтезопатия — воспаление ткани сухожилия в месте прикрепления его к кости;
- бурсит — воспаление синовиальных сумок, тонкостенных полостей, выстланных синовиальной оболочкой, которые облегчают движение сухожилий и мышц над костными выступами.
Периартикулярные заболевания плечевого сустава представлены несколькими нозологическими формами:
1) изолированным поражением сухожилий мышц, окружающих сустав:
- тендинит мышц вращательной манжеты (с указанием конкретной мышцы);
- тендинит двуглавой мышцы плеча;
- кальцифицирующий тендинит;
- разрыв (частичный или полный) сухожилий мышц области плечевого сустава;
2) диффузным невоспалительным поражением капсулы плечевого сустава (ретрактильный капсулит);
3) субакромиальным синдромом (комплексное поражение структур, окружающих субакромиальную сумку).
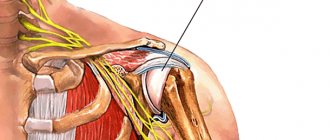
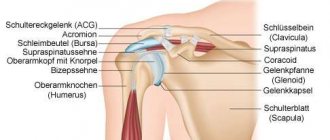
Шаровидное строение плечевого сустава позволяет производить в нем разнообразные движения: сгибание, разгибание, отведение, приведение и ротацию. Следует помнить, что угол движения в плечевом суставе без участия лопатки характеризует истинный объем движений в нем, а с участием их — полный объем. При тестировании отведения плеча боль в суставе может появляться лишь в момент, когда оно достигает 70–90°. При этом большой бугорок плечевой кости поднимается вплотную к акромиальному отростку и может сдавливать проходящие здесь структуры (сухожилие надостной мышцы и субакромиальную сумку). При продолжении подъема руки большой бугорок отходит от акромиального отростка и боли значительно уменьшаются. Такая болезненная дуга характерна для тендинита надостной мышцы или субакромиального бурсита. Появление боли в момент максимального отведения руки в плечевом суставе (до 160–180°) указывает на поражение ключично-акромиального сустава. При переднем вывихе отмечается смещение головки плечевой кости кпереди и книзу, что ведет к характерному изменению контуров плеча и резкому ограничению подвижности из-за болезненности (табл. 1).
При тендинитах мышц плеча рекомендуется следующее:
- избегать движений, вызывающих боль, в течение 2–3 нед;
- назначение нестероидных противовоспалительных средств (НПВС) на время выраженного болевого синдрома, воспаления;
- локальное применение мазей и гелей с НПВС 3 раза в день в течение 14 дней (в остром периоде), а также раздражающие мази, усиливающие кровоток (с капсаицином), — при хроническом течении;
- периартикулярное введение глюкокортикоидов (ГК) (избегать при тендините двуглавой мышцы);
- физиотерапевтические методы: фонофорез, электрофорез, криотерапия, магнитные токи, бальнеотерапия.
Лечение кальцифицирующего тендинита сухожилий вращательной манжеты плеча соответствует тем же принципам, что и при обычном тендините. Однако кальцифицирующий тендинит редко излечивается полностью и часто рецидивирует. Имеются данные об эффективности в ряде случаев экстракорпоральной ударноволновой терапии в отношении как болевого синдрома, так и самих кальцификатов.
Ретрактильный капсулит следует рассматривать как один из вариантов синдрома рефлекторной симпатической дистрофии (изолированно или в рамках синдрома «плечо–кисть»), который отличается от тендинитов отсутствием дегенеративного компонента в патогенезе, диффузностью поражения капсулы плечевого сустава, проявляющегося фиброзом, вовлечением костных структур в виде регионарного остеопороза.
Лечение ретрактильного капсулита направлено на физическую реабилитацию с восстановлением первоначального объема движений в плечевом суставе, подчиняется принципам лечения рефлекторной симпатической дистрофии.
Субакромиальный синдром (субакромиальный синдром столкновения) развивается вследствие нарушения баланса между мышцами — стабилизаторами и депрессорами головки плечевой кости (надостной, подостной, подлопаточной и двуглавой мышцы плеча), что приводит к уменьшению пространства между головкой плечевой кости и акромионом, к хронической травматизации сухожилий мышц вращательной манжеты плеча при движениях.
Выделяют стадии субакромиального синдрома.
I. Отек и кровоизлияния в сухожилиях. II. Фиброз, утолщение сухожилий, появление в них частичных надрывов. III. Полные разрывы сухожилий, дегенеративные костные изменения, вовлекающие нижнюю поверхность акромиона и большой бугорок плечевой кости.
Лечение субакромиального синдрома зависит от степени выраженности клинических проявлений и стадии процесса. При I стадии — избегать подъема руки над головой, пробная терапия полными дозами НПВС в течение двух недель, подакромиальное введение глюкокортикостероидов (ГКС) (повторная инъекция не ранее чем через 6 недель), физиотерапевтическое лечение при наличии слабости мышц плечевого пояса (через 1–2 недели). При II стадии — медикаментозное лечение (см. выше), при неэффективности в течение года — субакромиальная декомпрессия (пересечение клювовидно-акромиальной связки с передней акромионопластикой), при III стадии — артроскопическая ревизия субакромиального пространства, удаление остеофитов, восстановление целостности сухожилий.
Поражение периартикулярных тканей области тазобедренного сустава
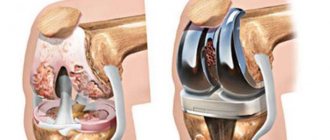
Тазобедренный сустав — крупный шаровидный сустав, который обладает значительным объемом движений: сгибание/разгибание, отведение/приведение, пронация/супинация. Подвижность тазобедренного сустава обусловливается удлиненной шейкой бедренной кости, которая образует с осью конечности угол 130°. Наиболее частыми причинами болей в тазобедренных суставах служат травмы, артриты (остеоартроз (ОА), ревматоидный артрит), асептический некроз головки бедренной кости, рассекающий остеохондрит (болезнь Пертеса), инфекции (например, остеомиелит, туберкулезный коксит). Однако нередко встречается и патология мягких тканей, окружающих сустав (табл. 2).
Наиболее трудная диагностическая ситуация возникает тогда, когда пациент жалуется на боли в области тазобедренного сустава, но при рентгенологическом исследовании изменений не обнаруживается. В этих случаях имеет значение:
- хорошо собранный анамнез;
- физическое обследование: сочетание болей при крайнем отведении и внутренней ротации позволяет подозревать артрит или остеонекроз; ограничение движений в прямой проекции у больных сахарным диабетом позволит заподозрить адгезивный капсулит;
- наличие таких общих признаков, как слабость, лихорадка, уменьшение массы тела или усиление боли ночью, требует специального лабораторного исследования для исключения опухоли или скрыто протекающих инфекционных процессов.
Наиболее частой причиной боли становятся бурситы в области больших вертелов, для которых характерны:
- боли глубокие, иногда жгучие, преимущественно по латеральной поверхности сустава и бедра. Боль возрастает при ходьбе по ровной поверхности и лестнице, сидении на корточках, сочетается с хромотой у 15% пациентов;
- боли уменьшаются в покое, но периодически могут усиливаться по ночам, особенно в положении лежа на больной стороне;
- при пальпации отмечается напряжение в зоне большого вертела;
- ощущается сопротивление при отведении бедра в положении пациента лежа в противоположном направлении, при этом может возникнуть ощущение дискомфорта.
Лечение околосуставной патологии области тазобедренного сустава должно учитывать основное заболевание (например, ОА — назначение «хондропротективных» средств, контроль массы тела; серонегативный спондилоартрит — назначение болезнь-модифицирующих препаратов (сульфасалазин, метотрексат и др.), туберкулезный коксит — противотуберкулезных специфических средств и т. д.). Нередко основными методами лечения становятся локальное введение ГК, проведение электрофореза и ионофореза, назначение миорелаксантов.
Одно из основных направлений в лечении околосуставной патологии мягких тканей — это назначение различных форм НПВС. Противовоспалительная и анальгетическая активность НПВС связана с уменьшением продукции простагландинов. Противовоспалительное действие НПВС обусловлено подавлением активности циклооксигеназы (ЦОГ) — основного фермента метаболизма арахидоновой кислоты на пути превращения ее в простагландины. Механизмы действия НПВС достаточно хорошо изучены, описаны также основные побочные эффекты данной группы лекарственных средств, ограничивающие их применение у пациентов в группах риска. Альтернативой пероральному и парентеральному использованию НПВС, а также важным вспомогательным компонентом комплексного лечения болевого синдрома при периартикулярной патологии является локальная терапия с применением НПВС. В настоящее время сформулированы основные требования к локальной терапии: препарат должен быть высокоэффективен, не должен вызывать местных токсических и аллергических реакций, а также обладать способностью к проникновению через кожу, достигая ткани-мишени, концентрация препаратов в сыворотке крови не должна достигать уровня, приводящего к побочным эффектам. Наиболее удачной формой для локальной терапии является использование геля, в составе которого спирт в качестве растворителя обеспечивает быстрое всасывание действующего вещества в поверхностно расположенные структуры сустава. Поэтому применение геля является оправданным по сравнению с мазями или кремами и более экономичным. Всем этим требованиям отвечает Дип Рилиф — двухкомпонентный гель для наружного применения на основе ибупрофена 5,0% и ментола 3,0% природного происхождения, в котором анальгетический и противовоспалительный эффекты ибупрофена дополняются и усиливаются терапевтическими свойствами левоментола (оптического изомера ментола) за счет рефлекторной реакции, связанной с раздражением нервных окончаний кожи, стимуляцией ноцицепторов. Благодаря компонентам основы геля молекулы ибупрофена в связанном состоянии проникают сквозь поверхностный слой кожи. Ментол обуславливает освобождение сосудорасширяющих пептидов, что приводит к дополнительному отвлекающему, обезболивающему эффектам, вызывая ощущение легкой прохлады. Для усиления локального противовоспалительного эффекта средство должно наноситься многократно в течение дня. Клинические исследования последних лет показали, что минимальным является 4-кратное нанесение локального средства в течение суток. При активном воспалении с максимально выраженными болями нанесение препарата следует увеличить до 6 раз в день.
Литература
- William J. Koopman (editor) et al. Arthritis and Allied Conditioins: A Textbook of Rheumatology, 13 th edition. Williams & Wilkins, 1997.
- Hakim A., Clunie G., Hag I. Oxford Handbook of Rheumatology, 2 nd edition. Oxford University Press, 2008. 606 p.
- John H. Klippel. Primer on the Rheumatic Diseases, 12 th edition. In: Leslie J. Grofford, John H. Stone, Cornelia M. Weyand. Atlanta, Georgia, 2001.
- R. Watts et al. Oxford Desk Reference: Rheumatology. Oxford University Press, 2009.
Н. А. Шостак, доктор медицинских наук, профессор Н. Г. Правдюк, кандидат медицинских наук А. А. Клименко, кандидат медицинских наук, доцент
ГБОУ ВПО РНИМУ им. Н. И. Пирогова Минздравсоцразвития, Москва
Контактная информация об авторах для переписки
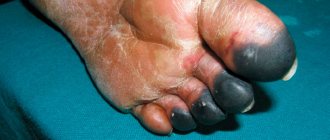
Причины фиброза
Фиброз является осложнением хронических процессов, протекающих как в самой печени, так и в других органах. Все причины можно разделить на две большие группы – врожденные и приобретенные.
Наиболее распространенные приобретенные причины – это алкогольная болезнь печени, вирусные и токсические гепатиты, неалкогольная жировая болезнь печени, циррозы.
Наследственные причины – это врожденные патологии, такие как болезнь Вильсона – Коновалова, дефицит альфа-1-антитрипсина, гемохроматоз и галактоземия.
Диагностика фиброза
Врач может заподозрить патологический процесс в печени на основании жалоб пациента, а также данных визуального осмотра, пальпации и перкуссии. Подтвердить наличие фиброза могут только инструментальные методы диагностики в сочетании с лабораторными или без них:
- эластография («фиброскан») – позволяет определить эластичность ткани;
- биопсия – забор материала на гистологию и цитологию, которые помогут подтвердить наличие фиброза и выявить его причину;
- узкоспецифические биохимические анализы крови – фибротест, фиброспект II, фибромакс, фиброметр V.
Такая диагностика может потребоваться для уточнения причины фиброза, его формы и степени тяжести процесса. Это позволит подобрать наиболее эффективные способы лечения.
Фиброзная дисплазия. Виды и терапия заболевания
Фиброзная дисплазия – это системное заболевание костной ткани, которое, в основном, поражает костную систему женщин и диагностируется в позднем возрасте, хотя возможны первые проявления болезни и у детей. Дисплазия относится к болезням, которые порождают рак, хотя и не является им изначально, а только преобразуется в него со временем, если не прикладывать усилий по ее ликвидации. В бездействии переходит в состояние доброкачественной опухоли и тогда уже требует совсем иного лечения. Причины дисплазии не установлены, хоть и есть предположения о наследственной предрасположенности, но исследованиями это не подтверждено.
Виды фиброзной дисплазии
Различаются две формы патологии, когда поражается одна кость – монооссальная форма, второй вариант – полиоссальная — поражение двух и более костей. В первом случае болезнь может развиваться в разных возрастных категориях, даже у людей преклонного возраста. Массовое же поражение костей в основном происходит в детстве, а то и внутриутробно и нарушает работу внутренних органов организма, особенно эндокринных желез. Характеризуется избыточной пигментацией (меланозом) и нарушениями со стороны сердечной деятельности.
Течение болезни может быть острым, либо проходить в стадии ремиссии. Обострения могут происходить несколько раз в год.
Существует несколько видов фиброзной дисплазии, а именно:
- Внутрикостная. Проявляется в виде появления одного или нескольких очагов фиброзной ткани внутри кости с частичным, либо полным ее замещением. Но так как остается нетронутой оболочка кости, то не приводит к деформации.
- Тотальная или полиоссальная. В данном случае поражается полностью структура и все костные элементы и происходит деформация и частые переломы.
- Синдром Олбрайта. Характеризуется полным поражением костных тканей с нарушениями внутренних органов, что в раннем возрасте приводит к дисфункции полового созревания, пигментации кожи и деформации не только отдельной кости, но и всего туловища, например. Форма может брать свое начало в виде нарушений осанки, таких как сколиоз позвоночника
, кифоз. - Фиброзно-хрящевая. Поражает хрящи и мышцы, и приводит к их трансформации, нередко предшествует появлению опухоли.
- Опухолевидная. Встречается очень редко. Появляется вследствие разрастания фиброзной ткани в больших количествах.
- Обызвествляющая. Особая форма дисплазии, чаще диагностируется на большеберцовой кости. Встречается крайне редко.
В зависимости от того, где находится очаг болезни, она может проявлять себя по-разному, но иметь общие признаки для своего выявления. От вида дисплазии зависит ее течение и тяжесть формы, что влияет на лечение и проявление.
Основные признаки
Фиброзная дисплазия имеет основные симптомы, такие как деформация костного скелета и болезненность. Очень часто не представляется возможным обнаружить болезнь до ее проявления. Патологические переломы являются одними из первых вестников, сигнализирующих о нарушениях в костной системе, и именно при диагностике перелома уже можно обнаружить данный недуг.
При очаговом поражении страдают обычно такие зоны кости:
- локтевая;
- лучевая;
- плечевая;
- большеберцовая;
- бедренная.
Могут страдать так же кости головы, лопаток, ребер и позвоночник. Из-за тяжести тела страдают чаще всего ноги, особенно бедро, что проявляется в виде деформаций, укорочения длины ног и как следствие хромота, боль при ходьбе.
При поражении малоберцовой кости не наблюдается никакой деформации, если же поражается большеберцовая кость, то происходит деформация голени, а также ее укорочение. Дисплазия седалищной кости разрушительно влияет на позвоночник, и если к ней добавляются еще очаги фиброзной дисплазии, то процесс искривления становится слишком выражен.
Очаговая форма протекает без выраженных симптомов, не причиняя вред остальным внутренним органам.
Симптомы:
- частые переломы;
- боли;
- плохое самочувствие;
- хромота;
- внешние изменения (укороченность пальцев, ног, голеней).
При тотальном поражении признаки заболевания дают о себе знать еще в раннем возрасте. В основном на начальном этапе все проходит бессимптомно.
Диагностика
Разнообразие симптомов не дает с точностью определить вид диагностики для постановки диагноза. Поэтому обычно заболевание определяют случайно, в ходе обследования, возможно, по каким- то другим причинам, например перелом ноги, либо же деформация кости или просто недомогание. Однако при обнаружении патологии, более точный диагноз помогает поставить:
- рентгенография;
- КТ (компьютерная томография);
- прием узких специалистов (терапевт, эндокринолог, хирург- ортопед).
Лечение и профилактика
Фиброзная дисплазия развивается еще во внутриутробном состоянии, поэтому лечению не поддается. К тому же не ясно, что становится причиной патологии, некоторые случаи и вовсе не поддаются объяснению. Можно произвести операционное удаление в очаге образования в некоторых случаях, но это существенных результатов может не оказать, либо, только приостановить на какое- то время развитие болезни. Поэтому проводится довольно часто именно ортопедическое лечение, с целью уменьшить проявление патологии. Хирургическое лечение проводится по показаниям врача в особых случаях. Сюда относят:
- Переломы, которые угрожают жизни.
- Быстрое прогрессирование.
- Кисты.
- Боли, которые не купируются медикаментами.
У детей применяется именно радикальное лечение, с резекцией всего очага патологии и замещением на имплантат. В дальнейшем медикаментозно корректируется рост стимуляцией остеобластов. Профилактические меры не выявлены, так как не выяснена этиология данного заболевания.
Автор: К.М.Н., академик РАМТН М.А. Бобырь