В первом Даниловском многопрофильном медицинском центре на Автозаводской проводится лечение всех видов гепатита. В клинике вы можете пройти лабораторную диагностику, сделать УЗИ печени и получить персональную терапию от врачей высшей категории.
Гепатит D имеет несколько вариантов развития:
-коинфекция (болезнь протекает совместно с гепатитом В);
– суперинфекция (накладывается на вирус гепатита В).
Основные факты
- Вирус гепатита D – это вирус, для репликации которого требуется присутствие вируса гепатита B. Инфицирование вирусом гепатита D происходит либо одновременно с заражением вирусом гепатита B (коинфекция), либо после заражения вирусом гепатита В (суперинфекция).
- Во всем мире вирусом гепатита D заражено почти 5% всех людей с хроническим гепатитом В; вирус гепатита D передается через кровь или другие биологические жидкости инфицированных.
- Существует несколько очагов высокой распространенности гепатита D, в том числе в Монголии, Республике Молдова и ряде стран Западной и Центральной Африки.
- К группам высокого риска коинфекции вирусами гепатита В и D относятся представители коренных народов, пациенты на гемодиализе и лица, употребляющие инъекционные наркотики.
- С 1980-х годов в мире наблюдается снижение общего числа случаев гепатита D. Эта тенденция связана, главным образом, с успехами глобальной программы вакцинации против гепатита В.
- Коинфекция вирусами гепатита D и гепатита B считается наиболее тяжелой формой хронического вирусного гепатита ввиду более стремительного развития печеночной недостаточности, приводящей к летальному исходу, или гепатоклеточной карциномы.
- На сегодняшний день показатели успешности лечения этой формы инфекции, как правило, низкие.
- Заражение гепатитом D можно предотвратить посредством иммунизации против гепатита В.
Гепатит D — это воспалительное поражение печени, вызванное вирусом гепатита D, которому для репликации необходимо присутствие вируса гепатита B. Без наличия у пациента гепатита В заражение гепатитом D невозможно. Коинфекция вирусами гепатита D и B считается самой тяжелой формой хронического вирусного гепатита ввиду более стремительного развития печеночной недостаточности, приводящей к летальному исходу, или гепатоклеточной карциномы.
Единственным способом профилактики гепатита D является вакцинация против гепатита B.
Как обезопасить себя от гепатита D?
Потому как вакцины от гепатита D пока не существует, избежать инфицирования можно с помощью нескольких правил. Поскольку чаще всего гепатит передаётся половым путём, с новыми партнёрами следует обязательно предохраняться презервативами. Для профилактики хотя бы раз в год можно сдавать анализы на вирус гепатита.
Золотое правило, о котором все знают с детства – это то, что все предметы гигиены должны быть индивидуальными. Никогда не используйте чужие зубные щётки, мочалки и полотенца. Имейте индивидуальный набор посуды, собственные тарелки, приборы и кружки.
С осторожностью выбирайте стоматологии, салоны красоты и тату-салоны. Вирус гепатита можно занести даже через небольшую рану. Инфекция передаётся через кровь, поэтому её легко можно получить через нестерилизованные инструменты.
Территориальное распределение
Согласно оценкам, представленным в исследовании, которое было выполнено в сотрудничестве с ВОЗ и опубликовано в 2021 г. в Журнале гепатологии1, вирусом гепатита D заражено во всем мире почти 5% людей, страдающих хроническим гепатитом В, и примерно каждый пятый случай болезни печени и рака печени у инфицированных гепатитом В связан с коинфекией гепатитом D. В исследовании было установлено несколько географических районов высокой распространенности гепатита D, в том числе Монголия, Республика Молдова и ряд стран Западной и Центральной Африки.
Вирусный гепатит — симптомы и лечение
Детальный патогенез каждого вида вирусного гепатита целесообразно рассмотреть в отдельных статьях. Достаточно понимать варианты нормального функционирования печени и общие механизмы её патологии.
Образование и обмен билирубина в норме
Билирубин — продукт превращения гемоглобина (Hb), своеобразный «отход», который должен быть удалён из организма. Он образуется в основном из Hb, который освобождается из эритроцитов (срок жизни 120 дней). Разрушение гемоглобина и образование билирубина происходит в клетках системы фагоцитирующих мононуклеаров:
- клетках Высоковича — Купфера, которые осуществляют захват и переработку старых нефункциональных клеток крови печени;
- селезёночных фагоцитах — клетках иммунной системы, которые защищают организм путём поглощения вредных чужеродных частиц или погибающих клеток.
Краткая схема образования билирубина выглядит так:
Эритроциты (в селезёнке) — Гемоглобин (в селезёнке) — Вердоглобин (продукт ферментативного окисления небелковой части гемоглобина, образующийся в клетках системы макрофагов) — Биливердин (промежуточный продукт распада гемоглобина).
Этапы образования и выведения билирубина:
- Первая фаза: образование свободного (непрямого) билирубина в селезёнке и гепатоцитах (клетках ткани печени).
- Вторая фаза: его поступление в кровь и перенос альбуминами (простыми растворимыми в воде белками) в гепатоциты.
- Третья фаза: связывание свободного билирубина с глюкуроновой кислотой в гепатоцитах (образование связанного, или прямого, билирубина).
- Четвёртая фаза: выделение прямого билирубина гепатоцитами в составе желчи в желчный капилляр.
- Пятая фаза: попадание билирубина-диглюкоронида (прямого билирубина) в двенадцатиперстную кишку в виде желчи.
Билирубин-диглюкоронид может проходить двоякую трансформацию:
- В толстом кишечнике он преобразуется в стеркобилиноген — вещество, создаваемое с помощью толстокишечных бактерий. Стеркобилиноген имеет жёлтый цвет и далее выделяется с калом в виде стеркобилина (обеспечивает нормальный коричневый цвет кала).
- В тонком кишечнике превращается в уробилиноген — бесцветный продукт восстановления билирубина, формирующийся под действием тонкокишечных бактерий. Он выводится через почки с мочой в виде уробилина, а также поступает по системе воротной вены в печень с последующим разрушением.
Патология обмена билирубина при вирусных гепатитах
Поражение гепатоцитов приводит к ослаблению захвата свободного билирубина и нарушению процесса присоединения к нему глюкуроновой кислоты (3 фаза). Как следствие, в крови повышается содержание свободного билирубина. Нарушение транспортировки связанного билирубина в желчный капилляр (4 фаза) приводит к повышению связанного билирубина в крови. В то же время наблюдается внутрипечёночный холестаз, т. е. в крови повышается уровень как свободного билирубина, так и связанного, причём последнего больше (кожа желтеет).
Из крови в мочу проникает связанный билирубин (моча приобретает тёмный цвет) и желчные кислоты, которые понижают поверхностное натяжение мочи и заставляют её легко вспениваться. В кишечник связанного билирубина поступает мало — кал обесцвечивается. Из-за внутрипечёночного холестаза и нарушения секреции желчи в кишечник попадает мало желчи. Так как желчь необходима для переваривания жирной пищи и усвоения жирорастворимых витаминов, из-за её недостатка в кале остаётся много жира (стеаторея), нарушается всасывание витамина К. Из-за низкого уровня витамина К снижается синтез протромбина в печени, в результате ухудшается свёртываемость крови.
Общие патогенетические механизмы в печени при гепатитах
Синдром цитолиза (цитолитический синдром) — совокупность признаков, свидетельствующих о нарушении работы печени вследствие нарушения целостности клеток печени и выхода печёночных ферментов в кровь. Степень подъёма активности аминотрансфераз (ферментов, которые отражают функциональность печени человека) говорит о выраженности цитолитического синдрома, но не указывает прямо на глубину нарушения функции органа.
Существует эмпирический коэффициент де Ритиса — АсАТ/АлАТ. Он отражает соотношение активности сывороточных АСТ (аспартатаминотрансфераза) и АЛТ (аланинаминотрансфераза). Коэффициент де Ритиса ориентировочно указывает на преимущественное поражение того или иного паренхиматозного органа. При гепатитах его значение менее чем 1,33. У здорового человека он в пределах 0,91-1,75.
Синдром холестаза характеризуется нарушением оттока желчи. Она задерживается во внутрипечёночных желчных ходах, в результате чего ткани печени отекают и набухают. Происходит накопление в крови билирубина, холестерина, β-липопротеидов и щелочной фосфатазы. Также характерно появление холемии — патологического синдрома, характеризующегося накоплением в крови желчных кислот. В норме содержание кислот в крови составляет 5-25 мМ/литр. Если их количество увеличивается, развивается холемия, которая сопровождается зудом, расчёсами, поражением центральной нервной системы (ЦНС) и окрашиванием кожи посредством желчи (80 % желчные кислоты + билирубин).
Мезенхимально-воспалительный синдром — поражение паренхимы печени, соединительнотканной стромы, ретикулоэндотелия. Клинически выражается увеличением печени и селезёнки, повышением температуры тела, острофазовых показателей, а также уровня аутоантител, тимоловой пробы, β и γ протеинов.
Синдром иммунодепрессивного воздействия (вторичный иммунодефицит) — временное или постоянное угнетение иммунной системы, развивающееся под влиянием определённых химических и физических воздействий на организм, а также вследствие некоторых инфекционных процессов.
Синдром дискинезии желчевыводящих путей — нарушение их моторики. Может возникнуть из-за изменения иннервации желчевыводящих путей за счёт относительного преобладания тонуса блуждающего или симпатического нерва.
Печёночно-клеточная недостаточность — патологический процесс, при котором происходит массовая гибель клеток печени. Для данного состояния характерно снижение альбуминов (проявляется отёчным синдромом) и снижение протромбина (проявляется вялостью, утомляемостью, тошнотой, рвотой, геморрагической сыпью) [2][3][5][7][9].
Симптомы
Острый гепатит: одновременное инфицирование вирусами гепатита B и D может приводить к умеренным или тяжелым формам гепатита и в некоторых случаях к фульминантному гепатиту, однако, как правило, за этим следует полное выздоровление, и хроническая форма гепатита D развивается редко (менее чем в 5% случаев острого гепатита).
Суперинфекция: вирусом гепатита D может заразиться человек, уже имеющий хронический гепатит B. Суперинфекция гепатитом D на фоне хронического гепатита B приводит к ускоренному развитию более тяжелых форм болезни у 70-90% пациентов независимо от возраста. У пациентов с суперинфекцией гепатитом D цирроз печени развивается почти на 10 лет быстрее, чем у пациентов, инфицированных только гепатитом В. Пациенты с циррозом, обусловленным вирусом гепатита D, подвержены повышенному риску развития гепатоклеточной карциномы. Причина, по которой вирус гепатита D вызывает более тяжелую форму заболевания и ускоренное развитие фиброза по сравнению с моноинфекцией гепатитом В, остается неизвестной.
Сдача анализов на гепатит и его лечение
Для определения наличия вируса гепатита D сдаётся кровь, рано утром, натощак. При исследовании можно получить следующие виды результатов:
- IgG анти-HDV – показывает наличие антител класса G. Они свидетельствуют о перенесённой инфекции или инфицированности больного.
- Показатель IgM анти-HDV определяет антитела класса M и отражает размножение вируса в организме человека.
- HDAg – специальный маркер, указывающий на наличие вируса.
- HDV-RNA – показатель, по которому можно судить о наличии, а так же размножении вируса дельта-гепатита.
Лечение гепатита D проводится строго в стационаре. Врач должен подходить к этому процессу комплексно в зависимости от тяжести и стадии заболевания. К основному лечению добавляются симптоматические препараты и иммуномодуляторы.
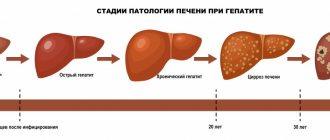
Окончание острого гепатита может привести как к выздоровлению, так и к хронической форме. Только при условии выполнения всех рекомендаций врача, надлежащем режиме питания, отдыха и труда, эмоциональных нагрузок и, конечно же, приёма препаратов, можно добиться наиболее лёгкого течения заболевания и продлить жизнь.
Кто находится в группе риска?
Риску заражения гепатитом D подвержены носители хронического гепатита В.
Лица, не имеющие иммунитета к гепатиту В (т.е. не перенесшие заболевание или не вакцинированные от гепатита В) подвержены риску заражения гепатитом В, что в свою очередь является фактором риска заражения гепатитом D.
К группам наиболее высокого риска коинфекции вирусами гепатита В и D относятся представители коренных народов, ВИЧ-инфицированные и лица, употребляющие инъекционные наркотики.
Как представляется, к группам повышенного риска коинфекции также относятся пациенты на гемодиализе, мужчины, вступающие в половые отношения с мужчинами, а также работники секс-индустрии.
Миграция из стран с высокой распространенностью гепатита D в районы с более низкой распространенностью этой инфекции может оказывать негативное влияние на эпидемиологическую обстановку по гепатиту D в принимающей стране.
Вирусный Гепатит D (Гепатит Д, Гепатит Дельта, Hepatitis delta virus, HDV)
Гепатит
Желтуха
9148 16 Декабря
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирусный гепатит D: причины появления, симптомы, диагностика и способы лечения.
Гепатит D (дельта-агент) — это заболевание печени, вызываемое вирусом гепатита дельта. Открытие этого вируса состоялось в середине 70-х годов прошлого века и было связано с выявлением нового антигена в ядрах гепатоцитов у больных тяжелыми формами гепатита В. По данным Всемирной организации здравоохранения, гепатитом D в мире болеют от 15 до 20 млн человек – в основном, взрослое население.
Гепатит D — это вирусное заболевание печени, протекающее как в острой, так и хронической формах, для развития которого необходимо присутствие вируса гепатита B. Без наличия в организме пациента гепатита В заражение гепатитом D невозможно.
HDV относится к числу дефектных РНК-вирусов. Дефектность состоит в том, что дельта-вирус не обладает собственным суперкапсидом (оболочкой) и необходимым набором ферментов, и для его размножения требуется антиген гепатита В (HBsAg). Таким образом, гепатит D не существует сам по себе, но только вместе с гепатитом В.
Вирус гепатита D повреждает непосредственно клетки печени. Этим он отличается от инфицирования вирусом гепатита В, при котором большая часть повреждений печени происходит из-за попыток собственной иммунной системы организма уничтожить пораженные клетки.
Причины появления гепатита D
Гепатит D является инфекцией, переносимой с кровью, передаваемой при контакте с кровью или жидкостями организма инфицированного человека.
Основные пути передачи вируса гепатита D:
- хирургические вмешательства, переливание крови;
- контакт с кровью или с предметами, загрязненными кровью больного (с бритвой, зубной щеткой, маникюрными принадлежностями, медицинским инструментарием);
- во время немедицинских манипуляций — употребления инъекционных наркотиков, выполнения пирсинга, татуировки;
- незащищенные сексуальные контакты;
- во время родов — вертикальная передача вируса (от матери к ребенку).
Больные гемофилией и с другими состояниями, нуждающиеся в регулярных трансфузиях, составляли основную группу инфицированных в 80-е годы прошлого века. Однако со временем их доля в общем числе зараженных постепенно уменьшается, что связывают с введением массовой вакцинации населения против гепатита В и рутинного скрининга продуктов крови на HBsAg.
Причиной вновь возросшей распространенности HDV-инфекции в последние годы, скорее всего, стала миграция населения из неблагополучных и эндемичных по гепатиту дельта регионов, что подтверждается высоким уровнем носительства HDV среди некоренного населения развитых стран.
Классификация заболеванияКоинфекция
– одновременное инфицирование вирусами гепатита D и гепатита В.
Суперинфекция
– инфицирование вирусом гепатита D ребенка с хроническим гепатитом В или носителя HBsAg (латентной формы НВV-инфекции).
По характеру течения гепатит D делится на острый и хронический.
Симптомы гепатита D
Люди, не имеющие иммунитета к гепатиту В (т.е. ранее не перенесшие заболевание или не вакцинированные от гепатита В), подвержены риску заражения гепатитом В, что в свою очередь является фактором риска заражения гепатитом D.
Несмотря на то что симптомы гепатита D идентичны тем, что проявляются при других формах вирусных гепатитов, заболевание протекает в более тяжелой форме. Инкубационный период гепатита D колеблется в пределах от 21 до 180 дней, однако может быть короче в случаях дополнительного инфицирования.
Преджелтушный период длится от 4 до 10 дней и отличается следующими симптомами: повышенной утомляемостью, эпизодическими подъемами температуры тела, потерей аппетита, периодическими болями в мышцах и суставах. Желтушному периоду соответствуют более характерные симптомы: пожелтение кожных покровов, слизистых оболочек, белков глаз, потемнение мочи, кал светлого цвета, тошнота и рвота, острые боли в животе (в области печени и желудка), кожный зуд. Желтушный период длится в среднем от двух до шести недель.
Выделяют два варианта острого гепатита D, существенно отличающиеся по течению и исходам — коинфекция и суперинфекция.
Коинфицирование происходит, если пациент одновременно инфицируется вирусом гепатита D и вирусом гепатита В. В подавляющем большинстве случаев (более 95%) заболевание носит циклическое течение и заканчивается спонтанным выздоровлением, однако при этом наблюдается больший уровень злокачественных нарушений функции печени и смертности, чем при инфицировании только вирусом гепатита В.
Суперинфицирование происходит, если больной с хроническим инфицированием вирусом гепатита В заражается вирусом гепатита D. У таких пациентов, как правило, наблюдается внезапное ухудшение состояния, примерно в 90% случаев отмечается развитие хронического гепатита D, цирроза печени и терминальных стадий заболеваний печени, что делает суперинфицирование очень опасным.
Диагностика гепатита D
Вирус гепатита D состоит из молекулы РНК и группы белков. Для организма человека данные белки являются чужеродными молекулами – антигенами. В ответ на заражение вирусом организм начинает вырабатывать антитела — anti-HDV.
Инфекция HDV диагностируется путем выявления антител к вирусу гепатита D класса иммуноглобулинов G (IgG) и иммуноглобулина M (IgM), подтверждается путем выявления HDV RNA (РНК) в сыворотке крови методом ПЦР.
- Вирус гепатита D, суммарные антитела. Анализ позволяет определить наличие в крови антител к вирусу гепатита D. Их наличие будет указывать как на присутствие вируса в организме, так и на то, что организм ведет борьбу с вирусом. Антитела будут также выявляться у людей, успешно излечившихся от гепатита D.
Скрининг и диагностика
Диагностика гепатита D осуществляется путем обнаружения высокой концентрации антител к вирусу гепатита D класса иммуноглобулинов G (IgG) и иммуноглобулинов M (IgM); для подтверждения диагноза проводится исследование на наличие РНК вируса гепатита D в сыворотке крови.
Тем не менее, средства диагностики гепатита D доступны слабо, и тесты на РНК вируса гепатита D, которые используются для мониторинга ответа на противовирусную терапию, не стандартизованы.
Если возможность выполнения количественного исследования на РНК вируса гепатита D отсутствует, для мониторинга ответа на терапию целесообразно проводить количественное исследование на HBsAg. Снижение титра HBsAg часто свидетельствует об исчезновении этого поверхностного антигена и клиренсе вируса гепатита D, хотя исчезновение поверхностного антигена у пациентов, проходящих лечение, встречается редко.
Лечение
В текущих руководствах, как правило, рекомендуется назначение пегилированного интерферона альфа с продолжительностью курса не менее 48 недель независимо от динамики ответа на лечение. Общий уровень устойчивого вирусологического ответа низкий, однако это лечение является независимым фактором, ассоциированным с меньшей вероятностью прогрессирования заболевания.
В текущих руководствах, как правило, рекомендуется назначение пегилированного интерферона альфа с продолжительностью курса не менее 48 недель независимо от динамики ответа на лечение. При таком лечении общий уровень устойчивого вирусологического ответа низкий, однако его назначение является независимым фактором, ассоциируемым с меньшей вероятностью прогрессирования заболевания. Тем не менее, лечение интерфероном ассоциируется со значительными побочными эффектами и противопоказано пациентам с декомпенсированным циррозом печени, психиатрическими заболеваниями в активной фазе и аутоимунными заболеваниями.
Для сокращения глобального бремени хронического гепатита В и разработки безопасных, эффективных и доступных по цене лекарственных средств против гепатита D требуются дополнительные усилия; это позволило бы обеспечить широкий доступ к лечению для тех, кто в нем остро нуждается.
Использованная литература
- Ивашкин, В.Т., Ющук, Н.Д., Маевская, М.В. и др. Клинические рекомендации Российской гастроэнтерологической ассоциации и Российского общества по изучению печени по диагностике и лечению взрослых больных гепатитом B. — Российский журнал гастроэнтерологии, гепатологии, колопроктологии, 2014. — Т. 26(4). — P. 71-102.
- Ahmad Shah, P., Choudhry, S., Reyes, K. et al. Daryl T Y Lau, An update on the management of chronic hepatitis D. — Gastroenterology Report, 2021. — Vol. 7(6). — P. 396-402.
- Masood, U., John, S. Hepatitis D. — StatPearls Publishing, 2020.
Деятельность ВОЗ
В мае 2021 г. Всемирная ассамблея здравоохранения приняла первую «Глобальную стратегию сектора здравоохранения по вирусному гепатиту на 2016-2021 гг.». В этой стратегии подчеркивается решающая роль всеобщего охвата услугами здравоохранения, а задачи стратегии находятся в соответствии с задачами в рамках Целей в области устойчивого развития на период до 2030 г. Главной целью стратегии является ликвидация вирусного гепатита в качестве проблемы общественного здравоохранения, и это отражено в глобальных задачах по сокращению числа новых случаев инфекции вирусного гепатита на 90% и сокращению смертности от вирусного гепатита на 65% к 2030 году. В стратегии изложены меры, которые должны быть приняты странами и Секретариатом ВОЗ для реализации этих задач.
ВОЗ не публиковала специфических рекомендаций в отношении гепатита D; эффективными средствами профилактики заражения гепатитом D признаются профилактика передачи гепатита В путем вакцинации, включая своевременное введение первой дозы вакцины сразу после рождения, дополнительная профилактическая противовирусная терапия беременных с соответствующими показаниями, обеспечение безопасности крови, соблюдение безопасности выполнения инъекций при оказании медицинской помощи, а также услуги по снижению вреда, связанного с потреблением инъекционных наркотиков, например, снабжение стерильными иглами и шприцами. ВОЗ оказывает государствам-членам поддержку по расширению масштабов проведения этих научно обоснованных мероприятий.
Кроме того, для оказания поддержки странам в ходе выполнения глобальных целей по гепатиту в рамках Повестки дня в области устойчивого развития на период до 2030 г. ВОЗ проводит работу по следующим направлениям:
- повышение осведомленности, содействие созданию партнерств и мобилизация ресурсов;
- разработка основанной на фактических данных политики и сбор данных для информационного обеспечения практических действий;
- повышение справедливости в области здравоохранения в рамках мер по борьбе с гепатитом;
- профилактика передачи инфекции;
- расширение охвата услугами по скринингу, оказанию помощи и лечению.
В 2021 г. ВОЗ проводит Всемирный день борьбы с гепатитом под лозунгом «Борьба с гепатитом не ждет», чтобы подчеркнуть неотложный характер задачи по элиминации гепатита для достижения соответствующих целей к 2030 г. Основные тезисы касаются последних оценок бремени вирусного гепатита и смертности от вирусного гепатита на глобальном и региональном уровнях, а также необходимости обеспечения сертификации элиминации гепатита как угрозы общественному здоровью к 2030 г.
Симптоматика
Гепатит D характеризуется очень кратким инкубационным периодом при одновременном инфицировании В (при коинфекции). В этом случае дельта вирус HDV начинает активно размножаться уже на 4-5-й день, усугубляя течение печеночной инфекции.
Инкубационный период суперинфекции – когда дельта вирус HDV «наслаивается» на уже внедренный вирус гепатита В – длится от 3-х недель до полутора-двух месяцев.
Общими симптомами гепатита D для обоих типов инфекции являются следующие признаки и состояния:
- изменение (пожелтение) цвета кожи, слизистых оболочек, белков глаз;
- изменение цвета мочи в сторону потемнения;
- значительное осветление кала;
- боль в верхней части живота;
- интоксикация организма – тошнота, рвота;
- утрата аппетита;
- общее недомогание и слабость, быстрое уставание;
- повышение температуры тела;
- мышечные и суставные боли.
Характерным является стремительное развертывание клинической картины и быстрый переход заболевания в хроническую форму, которая имеет общие черты с хронизацией вирусных гепатитов иного происхождения:
- общее недомогание, быстрая утомляемость, слабость;
- лихорадка и озноб при отсутствии катаральных проявлений;
- желтуха, сменяемая аномальным покраснением кожи;
- появление сосудистых звездочек;
- увеличение печени в размерах;
- отеки печени, асцит.
При хроническом гепатите D сменяются периоды обострений и ремиссий, а при отсутствии адекватного лечения очень быстро развивается цирроз печени – процесс необратимого разрушения печеночной ткани при этом виде инфекции занимает всего 1,5-2 года.