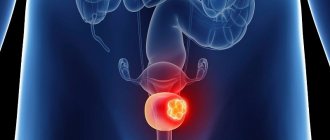
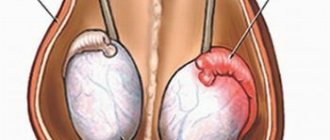
Что обычно называют «рак яичка», на самом деле не рак, а другая злокачественная опухоль яичка. Рак развивается исключительно в эпителиальной ткани, формирующей слизистые оболочки, нет слизистой — нет рака, но есть злокачественная опухоль.
Рак в яичке тоже бывает, но это особый эмбриональный рак, развивающийся у взрослого мужчины из эпителия гонад, его относят к герминогенным злокачественным опухолям яичка. Предполагается, что герминогенные опухоли закладываются ещё в период эмбрионального развития в утробе матери, когда в первую половину беременности половая клетка плода приобретает злокачественный потенциал.
- Причины развития и факторы риска опухоли яичка
- Классификация. Виды опухолей яичка
- Симптомы опухолей яичек
- Диагностика рака яичка
- Лечение рака яичка
- Прогноз при раке яичка
- Профилактика рака яичка
- Цены на лечение в «Евроонко»
Злокачественные опухоли яичка не очень часты, на их долю приходится не более 2% от всех злокачественных новообразований, но последние 2–3 десятилетия они демонстрируют удвоение заболеваемости. Россияне болеют злокачественными опухолями яичка раза в 4 реже европейцев, правда, по скорости ежегодного прироста заболеваемости опухоли прочно вышли в топ, занимая второе место. Благо, что на сегодняшний день от рака яичка, который совсем не рак, а другая злокачественная опухоль, излечивается до 90% больных.
Распространение их необъяснимо. Никто не скажет, почему испанцы и португальцы болеют в 5 раз реже датчан, и даже ближайшие к Дании северные соседи финны страдают раком яичка в 4 раза реже. К злокачественным опухолям яичка более склонны белокожие мужчины, для чернокожих они совсем не характерны. Главную озабоченность вызывает то, что болеют злокачественными опухолями яичка молодые мужчины от 15 до 44 лет.
При неуклонном росте заболеваемости, с 1970-х годов смертность от злокачественных опухолей яичка снизилась почти четырёхкратно. В ХХ веке смертность от опухолей яичка росла ровно до времени выхода на фармацевтический рынок препаратов платины, совершивших химиотерапевтическую революцию. Препаратам платины очень помогли новые диагностические методики, а особенно, определение опухолевых маркёров. Всё это в совокупности обеспечивает крайне низкую смертность: один на 300 тысяч мужского населения.
Симптомы
Первые признаки рака яичка проявляются не сразу. На ранних стадиях течение болезни обычно бессимптомное, лишь иногда появляется ощущение тяжести, наблюдаются изменения размеров яичка либо мошонки. Это уже повод немедленно обратиться к урологу и пройти обследование.
По мере развития заболевания могут появляться такие симптомы и признаки рака яичек (по нарастающей):
- болевые ощущения в мошонке;
- возникновение уплотнения, которое можно прощупать самостоятельно;
- изменение консистенции яичка (если сравнивать с другим) — пациент тоже может ощутить это сам;
- болевые ощущения в спине — с этого признака и дальше говорится о симптомах, свойственных течению болезни при метастазировании;
- отечность нижних конечностей;
- проблемы с мочеиспусканием, в работе почек;
- одышка и кашель при поражении легких;
- увеличение надключичных лимфатических узлов.
Если вовремя не начать лечение рака яичка, метастазы будут распространяться очень быстро, подрывая здоровье мужчины.
Иногда случается, что симптомы рака яичка сопровождаются дополнительными изменениями на фоне сильных гормональных нарушений. В таком случае выделяют еще ряд признаков:
- гинекомастия — то есть увеличение молочных желез у мужчины;
- эректильная дисфункция и снижение либидо у взрослых;
- частые и долгие эрекции у мальчиков — симптомом является именно длительность и частота, а не сам факт эрекции, что для мальчиков нормально;
- преждевременное увеличение полового члена, а также раннее появление волос на лобке;
- развитие костей и мышц, которое опережает возраст.
Даже с учетом того, что симптомов много, не стоит ждать, пока организм будет сообщать о серьезных неполадках. Первые признаки рака яичка в виде ощущения тяжести и изменений размеров уже говорят о том, что необходима срочная квалифицированная помощь.
Распространенность заболевания
Среди молодых мужчин (в возрасте 20-40 лет) рак яичка является самой распространенной злокачественной опухолью. Заболеваемость за последние несколько десятилетий в индустриально развитых странах выросла. Раком яичка в течение жизни заболевает 1 из 300 мужчин, однако умирает от него 1 из 5000. Низкая по сравнению с заболеваемостью смертность связана с тем, что в отличие от большинства других форм рака, рак яичка хорошо отвечает на лечение и характеризуется благоприятным прогнозом. Большая часть мужчин с этим диагнозом успешно излечивается
и забывают о болезни навсегда.
Причины и факторы риска
К факторам риска, потенциально влияющим на рак яичка у мужчин, относят:
- наследственность;
- травмы мошонки;
- неопустившееся яичко или врожденная недоразвитость яичек;
- невусы и родинки, которые могут переродиться в злокачественные образования;
- болезни эндокринной патологии;
- лучевое, радиационное, химическое воздействие;
- постоянный перегрев мошонки;
- раннее половое созревание мальчика;
- нездоровый образ жизни: злоупотребление никотином, алкоголем, отсутствие активности.
Чаще всего подвержены раку придатка яичка и самого яичка высокие мужчины худощавого телосложения, а также представители белой расы.
Классификация. Виды опухолей яичка
Опухоли яичка по клеточному строению весьма разнообразны, но 90–95% их относится к компании герминогенных опухолей:
- внутриканальцевая неоплазия;
- опухоль желточного мешка;
- семинома;
- тератома;
- трофобластическая опухоль (хориокарцинома);
- эмбриональный рак;
- смешанные опухоли
Остальные 5–10% составляют доброкачественные и злокачественные опухоли из клеток Лейдига или Сертоли, взрослые и ювенильные гранулёзоклеточные опухоли, тека-фибромы и смешанные.
Дающую начало раковой инвазии — проникновении клеток через ограничительную базальную мембрану — внутриканальцевую неоплазию (TIN) или carcinoma in situ часто находят в окружении опухоли яичка, и у 2–5% больных обнаруживают её даже в здоровом яичке, поэтому лечение её очень серьёзное. Поскольку четыре из 10 герминогенных опухолей — семиномы, а остальные — все прочие гистологические типы с одинаковым ответом на лечение, то клинически все герминогенные опухоли яичка (ГОЯ) делят на две группы: семиномы и несеминомы, которые лечатся по-разному.
Стадии
Одна из классификаций, которыми пользуются онкологи, выделяет четыре стадии рака яичек:
- 1-я. Припухлость и патологические узелки наблюдаются только в одном отделе мошонки.
- 2-я. Новообразования растут (от 2 до 5 см), в процесс вовлекаются близлежащие лимфоузлы.
- 3-я. Опухоль хорошо видна даже без специальных приспособлений. Лимфоузлы на груди и шее увеличены.
- 4-я. Наблюдаются метастазы в разные органы и ткани, в том числе в головной мозг. Лечение заключается в паллиативной поддержке.
Наиболее благоприятны для лечения первая и вторая стадии заболевания.
Материалы конгрессов и конференций
Рак яичка: клиническая картина и стадии заболевания.
Вильям Г. Джонс Leeds Teaching Hospital NHS Trust, Cookridge Hospital, Leeds, UK
Клиническая картина.
Рак яичка является сравнительно редкой опухолью, и обычно практикующие врачи нечасто сталкиваются с этой патологией. Как правило, раком яичка болеют мужчины работоспособного возраста от 15 до 50 лет [1]. Клиническая картина заболевания складывается из симптомов, обусловленных наличием первичной опухоли яичка и метастазов, либо их сочетанием. Наиболее частыми признаками первичной опухоли яичка являются боль, увеличение в размерах или отек органа с появлением в нем пальпируемого опухолевого образования. Эти симптомы встречаются у 80-90% пациентов [2]. Лишь 10% больных жалуются на боли, часто сильные, свидетельствующие об ущемлении опухолевых масс, кровотечении или инфаркте в ткани опухоли или о сопутствующем остром эпидидимите. Часто в анамнезе пациентов имеются указания на недавнюю травму области мошонки. Больные могут сообщить также, что пораженное яичко за последнее время изменилось в консистенции и размерах, став более плотным, или, что встречается реже, став мягче и меньше (за счет атрофии). Часто пациенты отмечают возникшее чувство тяжести в мошонке или тупой боли внизу живота или в области мошонки. Нередко первым обнаруживает образование в яичке и настаивает на консультации врача половой партнер пациента. В 5% случаев единственным симптомом заболевания может быть боль в спине. Это очень частый и неспецифический симптом в данной возрастной группе, но он может быть проявлением метастазов рака яичка [3]. Около 3% пациентов имеют признаки гинекомастии, которая возникает в результате секреции опухолевой ткани значительного количества хорионического гонадотропина [4].
Часто симптомы, связанные с наличием метастазов, преобладают над симптомами поражения яичка. Сильные боли в спине могут свидетельствовать об увеличении забрюшинных лимфоузлов, которые сдавливают корешки нервов, или о вовлечении в процесс поясничной мышцы. Часто встречаются желудочно-кишечные симптомы, потеря веса, иногда в брюшной полости пальпаторно обнаруживается опухолевое образование. Распространение опухоли выше диафрагмы может привести к обнаружению в левой надключичной области видимых опухолевых масс и жалобам на одышку, боли в грудной клетке [5]. Очень редко пациенты жалуются на боли в костях, возникающие в результате метастатического поражения скелета. При вовлечении в процесс центральной нервной системы появляются симптомы повышенного внутричерепного давления, эпилептиформные припадки или другие неврологические симптомы. Более 50% пациентов с несеминомой и 25% с семиномой имеют метастазы при обращении к врачу, которые клинически проявляются только в 10% случаев.
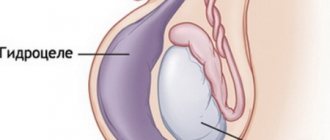
Для дифференциального диагноза различных патологических образований в мошонке может использоваться ультразвуковая диагностика [1,6]. Ввиду того, что рак яичка имеет короткий период удвоения клетки (для несеминомы в среднем 3 недели), опухоль может увеличиваться в размерах очень быстро. Поэтому представляется особенно важным быстрое направление такого пациента к специалисту. Это особенно касается пациентов, у которых длительно не может разрешиться гидроцеле или пациентов с эпидидимоорхитом, не отвечающих на терапию антибиотиками более 2 недель. Дифференциальный диагноз рака яичка проводится с эпидидимоорхитом, туберкулезом яичка, гранулематозным орхитом, гидроцеле, гематоцеле, гематомой или грыжей, а также с гуммой и перекрутом яичка. Как бы то ни было, любое образование в яичке должно рассматриваться как возможный рак яичка и любой пациент с подозрением на злокачественную опухоль яичка должен быть немедленно осмотрен хирургом-урологом или онкологом [1].
Несвоевременное (позднее) установление диагноза.
Задержка в диагностике встречается редко и обычно происходит по вине пациента, который долго откладывал визит к врачу [7-10]. Совершенно очевидно, что поздняя диагностика приводит к необходимости лечить более распространенное заболевание и соответственно к худшему прогнозу. Пациенты откладывают визит к врачу по разным причинам: во-первых, это страх венерического заболевания (особенно в случае супружеской неверности), во-вторых, страх того, что лечение может нарушить их сексуальную функцию. Небольшая часть пациентов стесняется обсуждать этот вопрос или даже позволить доктору осмотреть себя, особенно если доктор — женщина.
Для того чтобы уменьшить невежество населения в этом вопросе и уменьшить количество случаев поздней диагностики, необходимы популярные образовательные программы [11]. Они должны объяснять серьезность и потенциальный риск этого заболевания у мужчин в возрасте от 15 до 50 лет, обучить методике самообследования и показать реальную возможность излечения при своевременном обращении к врачу. С другой стороны, доктора должны всегда помнить о том, что любое опухолевое образование в яичке следует расценивать как злокачественное, пока не доказано обратное. В качестве примера можно привести репортажи о спортсмене-велосипедисте, добившемся победы на прошлогоднем турнире Тур-де Франс после излечения рака яичка. Информация об этом случае помогла уменьшить неосведомленность общественности и уменьшить социальные табу на обсуждение данного вопроса в прессе.
Осмотр пациента.
Осмотр пациента начинается с осторожной пальпации яичка. В норме яички имеют плотную, но гомогенную консистенцию и достаточно подвижны. Придаток яичка обычно пальпируется как отдельное образование. Подозрение на опухоль яичка обычно возникает, когда яичко становится более плотным и увеличивается в размерах. Реже яичко становится атрофичным и уменьшается в размерах. При продолжении осмотра производится пальпация паховых областей, живота и надключичных областей для того, чтобы исключить метастатическое поражение лимфоузлов в этих зонах. Осмотр не будет полным без клинического обследования органов грудной клетки и осмотра грудных желез.
Ультразвуковое исследование (УЗИ) области мошонки должно быть включено в обследование пациента с подозрением на злокачественную опухоль яичка и может быть легко выполнено в любом стационаре. УЗИ — неинвазивный, сравнительно недорогой метод, который способен отличить нормальную ткань яичка от опухолевого образования практически в 100% случаев. Магнитно-резонансная томография (МРТ) — более точный метод, однако не может использоваться в рутинной практике ввиду высокой себестоимости метода. Однако в некоторых случаях МРТ может быть использована для разрешения возникающих противоречий между данными УЗИ и физикального осмотра. Орхофуникулэктомия и гистологическое исследование полученного материала уточняют диагноз опухоли яичка. Эта процедура позволяет удалить яичко и не повредить белочную оболочку, что позволяет избежать локального метастазирования или локального рецидива.
Стадирование рака яичка.
Стадия рака яичка устанавливается в соответствии со степенью распространения процесса до удаления первичной опухоли. Как известно, стадирование различных злокачественных опухолей отличается в разных анатомических областях. Рак яичка метастазирует гематогенным и/или лимфогенным путем. По лимфатическим сосудам метастазирование идет в забрюшинное пространство, преимущественно в районе почек. Правосторонние опухоли преимущественно метастазируют в лимфоузлы аорто-кавального промежутка, прекавальные и правые парааортальные лимфоузлы, в то время как опухоли левого яичка имеют тенденцию распространяться в левые парааортальные и преаортальные лимфоузлы. Около 1/5 опухолей правого яичка могут также контралатерально метастазировать в забрюшинные лимфоузлы слева, что нехарактерно для опухолей левого яичка. В дальнейшем метастазы распространяются в лимфлузлы ворот почки и ножек диафрагмы. Наддиафрагмальное метастазирование идет через грудной проток, достигая верхних медиастинальных и надключичных лимфоузлов. Проникновение раковых клеток (эмболов) через надключичную вену в легочный кровоток приводит к появлению легочных метастазов. Прямое лимфогенное распространение через диафрагму, возможно, приводит к появлению метастазов в заднем и нижнем средостении. Гематогенным путем рак яичка метастазирует в легкие, печень, кости, костный мозг, кожу. Это в большей степени характерно для несемином, чем для семином.
Задачей стадирования процесса является определение распространенности и характера метастазов, что в дальнейшем определяет тактику лечения пациента. Уровень сывороточных маркеров ХГ (хорионический гонадотропин), АФП (альфа-фетопротеин) и ЛДГ (лактатдегидрогеназа) должен определяться в пре- и послеоперационном периоде, а в дальнейшем — с недельным интервалом. Ситуация, когда после операции уровень АФП и ХГ не нормализуется, свидетельствует о распространенности заболевания, что делает оправданным выполнение этих серологических проб. В такой клинической ситуации в ближайшее время после орхофуникулэктомии должна быть выполнена КТ (преимущества МРТ пока не доказаны) органов грудной клетки, брюшной полости и таза. КТ или МРТ головного мозга показаны пациентам с множественными метастатическими очагами в легких или при послеоперационном уровне ХГ более 10000 МЕ/мл, т.к. они имеют высокий риск церебральных метастазов.
Стадии рака яичка до 1997 г.
В обход генерального соглашения о том, что I стадия заболевания — это стадия, когда поражено только яичко, в мире до 1997 г. использовались различные классификации. Эта рассогласованность между отдельными центрами не позволяла анализировать результаты различных нерандомизированных исследований. С появлением эффективных схем химиотерапии пришло понимание того, что успех лечения и, соответственно, прогноз заболевания зависят от степени распространенности заболевания. Важными для прогноза являются масса метастатической опухоли, количество вовлеченных групп лимфоузлов и локализация метастазов. Повышенный уровень экспрессии сывороточных опухолевых маркеров АФП и ХГ также стали рассматриваться как индикатор биологической агрессивности опухоли. Предпринималось много попыток, в частности EORTC и MRC [13,14], определить прогностические группы пациентов. Основной задачей была выработка классификации, которая бы определяла прогноз пациента и соответствующую ему терапевтическую тактику.
Классификация.
Анатомическая классификация, предложенная Royal Marsden Hospital (Великобритания) использовалась в Соединенном королевстве и Европе более 20 лет (табл.1) [15]. Эта система отражала вовлечение в патологический процесс лимфоузлов различных локализаций, размеры и количество легочных метастазов. Внелегочные висцеральные метастазы относились к IV стадии заболевания. Эта классификация продолжает использоваться, хотя недавно была несколько изменена. Она остается актуальной для ведения семином и других, более редких видов опухолей, таких как опухоль из клеток Лейдига. Попытки создания классификации с прогностическим значением привели к созданию в 1997 г. новой классификации IGCCCG [16]. Эта классификация была создана благодаря сотрудничеству клиницистов из 10 стран, обобщивших опыт лечения большой группы пациентов (5202 больных несеминомной опухолью яичка и 660 больных семиномной герминогенной опухолью) с использованием комбинаций на основе платиновых производных. Был произведен мультивариантный анализ прогностических факторов этих пациентов по выживаемости и прогрессированию. Как видно из табл.2, было выделено 3 прогностические группы больных (хороший, промежуточный и плохой прогноз). Тремя наиболее важными прогностическими факторами стали: уровень сывороточных маркеров (включая ЛДГ как прогностический индикатор, но не специфический маркер), наличие или отсутствие легочных метастазов, наличие или отсутствие внелегочных висцеральных метастазов и наличие внегонадной опухоли средостения. Важно подчеркнуть, что группа больных с семиномой яичка включала пациентов в большинстве своем (около 80%) имевших I или II стадии заболевания и получавших чаще лучевую терапию, чем химиотерапию. Международный противораковый союз (UICC) признал важность этой работы и включил эту классификацию в 5-ое издание международной TNM-классификации в 1997 г. [17]. Конспект классификации изложен в табл.3. Стадии заболевания представлены табл.4. Эта новая классификация оказалась значительным подспорьем для клиницистов при планировании терапии у пациентов с герминогенными опухолями.
Симптомы заболевания, не связанные с основной опухолью в яичке.
Боль в спине. Опухолевое образование в животе.
Пациенты с метастазами рака яичка в забрюшинное пространство страдают от болей в спине, желудочно-кишечных расстройств (запоры или другие симптомы). Пациент может не заметить опухолевое образование в одном из яичек, а если и заметит, то, как правило, не придает этому большого значения. Такие больные, как правило, жалуются на слабость, быструю умственную и физическую утомляемость. При дальнейшем обследовании может оказаться, что имеются метастазы опухоли и в других органах. Если пациент в тяжелом состоянии, актуальным становится вопрос о начале химиотерапии до удаления первичной опухоли. В таких случаях диагноз герминогенной опухоли яичка ставится на основании повышенных опухолевых маркеров.
Внегонадные забрюшинные герминогенные опухоли.
Первичная внегонадная опухоль при неопределяемой опухоли в яичке в большинстве случаев все-таки оказывается вторичной. При внимательном расспросе в анамнезе у таких пациентов имеются указания на небольшое увеличение яичка в течение нескольких дней или недель в прошлом, зачастую имевшее место много месяцев и даже лет назад. Механизм развития внегонадных опухолей в данной ситуации таков: рост опухоли яичка был настолько стремителен, что он опережал собственный ангиогенез, и ткань опухоли яичка подверглась некрозу, успев, однако дать метастатические отсевы в забрюшинное пространство или средостение. Часто в таких случаях при гистологическом исследовании после орхофуникулэктомии в яичке может быть обнаружен рубец. При осмотре такое яичко атрофично, а при УЗИ возможно обнаружение патологии в яичке [18].
Герминогенные опухоли средостения.
Около 5-7% всех герминогенных опухолей развиваются вне гонад — в средостении или забрюшинном пространстве. В то время как большинство забрюшинных внегонадных опухолей на самом деле имеют гонадное происхождение, внегонадные опухоли средостения чаще истинно внегонадные и имеют отличную от истинных опухолей яичка природу и биологические характеристики [19]. Для внегонадной несеминомной герминогенной опухоли средостения прогноз совершенно другой, и по последней IGCCCG классификации эта группа опухолей отнесена в категорию плохого прогноза. Первичные семиномы, которые составляют приблизительно 30-40% злокачественных опухолей средостения, имеют хороший прогноз и хорошо поддаются стандартной химиотерапии. Большой объем опухоли в средостении у таких пациентов обычно обнаруживается случайно при обследовании по поводу жалоб на одышку или дискомфорт (боли) в области сердца. Молодые пациенты с признаками гинекомастии для исключения опухоли, продуцирующей ХГ, должны подвергаться рентгенографии легких.
Другие метастатические проявления.
У пациентов с агрессивным диссеминированным раком яичка (обычно это несеминома с элементами трофобласта) могут встречаться метастазы любой локализации: в головной мозг, печень, кости, костный мозг, кожу, лимфоузлы грудной и брюшной полости, головы и шеи. Иногда диагноз ставится на основании биопсии материала из этих очагов. Очень часто морфологическая интерпретация затруднена, особенно в случае опухоли с низкой степенью дифференцировки. Морфологи часто дают ответ «метастазы аденокарциномы из не выявленного первичного очага». Поэтому у любого пациента молодого возраста с метастатическими проявлениями вышеуказанных локализаций должен проводиться дифференциальный диагноз с герминогенной опухолью яичка. Уровень АФП и ХГ может дать полезную информацию в данной ситуации. При лечении такого пациента, даже при отсутствии четких данных в пользу этого диагноза, необходимо рассмотреть перспективу проведения химиотерапии с включением препаратов платины.
Таблица 1.
Классификация Royal Marsden Hospital [15]
| Стадии | |
| I IM | Нет признаков заболевания за пределами яичка Повышение маркеров только |
| II IIA IIB IIC IID* | Вовлечение лимфоузлов ниже диафрагмы Максимальный размер Максимальный размер 2-5 см Максимальный размер >5 Максимальный размер >10 см |
| III | Вовлечение лимфоузлов выше и ниже диафрагмы Забрюшинные лимфоузлы A, B, C, как выше Медистинальные лимфлузлы M+ Шейные лимфоузлы N+ |
| IV | Висцеральные метастазы Забрюшинные лимфозлы как при стадии II Медистинальные или шейные лимоузлы как при стадии III Метастазы в легкие: — L1 — L2 множественные метастазы максимальным размером — L3 множественные метастазы максимальным размером >2 см Метастазы в печени H+ Метастазы в другие органы и ткани указать дополнительно |
Таблица 2.
Классификация IGCCC. [16]
| Несеминомные опухоли | Семинома |
| Хороший прогноз при наличии всех признаков: | |
| Опухоль яичка/внегонадная забрюшинная Метастазы в лимфоузлы и/или легкие AФП ХГ ЛДГ 56% всех больных с несеминомами 5-летняя выживаемость 92% | Любая локализация первичной опухоли Метастазы в лимфоузлы и/или легкие Нормальный АФП Любой ХГ Любая ЛДГ 90% с метастатической семиномой 5-летняя выживаемость 86% |
| Умеренный прогноз при наличии всех признаков: | |
| Опухоль яичка/внегонадная забрюшинная Метастазы в лимфоузлы и/или легкие AФП * 1000 и *10000 нг/мл или ХГ * 5000 ед/л или * 50000 ед/л или ЛДГ* 1.5 норм * 10 норм 28% всех больных с несеминомами 5-летняя выживаемостьl 80% | Любая локализация первичной опухоли Метастазы в печень, кости, головной мозг Нормальный АФП Любой ХГ Любая ЛДГ LDH 10% семином 5-летняя выживаемость 73% |
| Плохой прогноз при наличии хотя бы одного признака: | |
| Внегонадная опухоль средостения Метастазы в печень, кости, головной мозг АФП>10000 нг/мл или ХГ>50000 ед/л или ЛДГ>10 норм 16% всех больных с несеминомами 5-летняя выживаемостьl 48% | Больные семиномы не подподают под понятие плохого прогноза |
Tаблица 3.
Классификация TNM 1997 года [17]
| Яичко | |
| PTis pT1 pT2 pT3 pT4 | Внутриканальцевая опухоль Яичко и придаток, нет инвазии венозных и лимфатических сосудов Яичко и придаток, есть инвазия венозных и лимфатических сосудов Опухоль прорастает канатик Опухоль прорастает белочную оболочку |
| Забрюшинные лимфоузлы | |
| N1 N2 N3 | >2 >5 cm |
| Отдаленные метастазы | |
| M1a M1b | Метастазы в лимфоузлы выше диафрагмы и/или легкие Метастазы в печень, кости, головной мозг |
Tаблица 4.
Распределения по стадиям согласно классификации TNM, 1997. [17]
| Стадии | Т | N | М | Маркеры |
| Стадия 0 | pTis | NO | MO | SO, SX |
| Стадия I | pT1-4 | NO | MO | SX |
| Стадия IA | pT1 | NO | MO | SO |
| Стадия IB | pT2 | NO | MO | SO |
| pT3 | NO | MO | SO | |
| pT4 | NO | MO | SO | |
| Стадия IS | любая pT/TX | NO | MO | S1-3 |
| Стадия II | любая pT/TX | N1-3 | MO | SX |
| Стадия IIA | любая pT/TX | N1 | MO | SO |
| любая pT/TX | N1 | MO | S1 | |
| Стадия IIB | любая pT/TX | N2 | MO | SO |
| любая pT/TX | N2 | MO | S1 | |
| Стадия IIC | любая pT/TX | N3 | MO | SO |
| любая pT/TX | N3 | MO | S1 | |
| Стадия III | любая pT/TX | любая N | M1, M1a | SX |
| Стадия IIIA | любая pT/TX | любая N | M1, M1a | SO |
| любая pT/TX | любая N | M1, M1a | S1 | |
| Стадия IIIB | любая pT/TX | N1-3 | MO | S2 |
| любая pT/TX | любая N | M1, M1a | S2 | |
| Стадия IIIC | любая pT/TX | N1-3 | MO | S3 |
| любая pT/TX | любая N | M1, M1a | S3 | |
| любая pT/TX | любая N | M1b | любая S |
Опухолевый маркеры — S
| ЛДГ | ХГ (mIU/мл) | АФП (ng/мл) | ||
| SX | опухолевые маркеры не определялись или неизвестны | |||
| S0 | опухолевые маркеры в пределах нормы | |||
| S1 | S2 | 1.5 — 10 x ВГН* | 5000 — 50000 | 1000 — 10000 |
| S3 | >10 x ВГН* | >50000 | >10000 | |
* ВГН -верхняя граница нормы
Список литературы.
1. Scottish Intercollegiate Guidelines Network (SIGN). Guidelines on the management of adult testicular germ cell tumours. Royal College of Physicians of Edinburgh. Edinburgh, 1998.
2. Cancer Research Campaign. Factsheet 16 1998: Testicular Cancer — UK. London, CRC, 1998.
3. Cantwell BMJ, Macdonald I, Campbell S, Millward MJ, Roberts JT. Back pain delaying diagnosis of metastatic testicular tumours. Lancet 1989, ii, 739-740.
4. Rustin GJ, Vogelzang NJ, Sleiffer DT, Nisselbaum JN. Consensus statement on circulating tumour markers and staging patients with germ cell tumours. In: Newling DWW, Jones WG (eds): EORTC Genitourinary Group Monograph 7: Prostate and Testicular Cancer. Wiley-Liss, New York. Prog Clin Biol Res 1989; 357: 277-284.
5. Kennedy BJ. Testis Cancer: Clinical signs and symptoms. In: Vogelzang NJ, Scardino PT, Shipley WU, Coffey DS. (eds). Comprehensive Textbook of Genitourinary Oncology. (2nd Edition). Lippincott Williams and Wilkins, Philadelphia, 2000. pp 877-879.
6. Thomas G, Jones W, van Oosterom A, Kawai T: Consensus statement on the investigation and management of testicular seminoma 1989. In: Newling DWW, Jones WG (eds): EORTC Genitourinary Group Monograph 7: Prostate and Testicular Cancer. Wiley-Liss, New York. Prog Clin Biol Res 1989; 357: 285 — 294.
7. Jones WG, Appleyard I. Delay in diagnosing of testicular tumours. Br Med J 1985, 290: 1550.
8. Thornhill JA, Fennelley JJ, Kelly DG, Walsh A, Fitzpatrick JM. Patients delay in the presentation of testis cancer in Ireland. Br J Urol 1987, 59: 447.
9. Medical Research Council Working Party on Testicular Tumours. Prognostic factors in advanced non-seminomatous germ-cell testicular tumours: results of a multicentre study. Lancet 1985, i: 8-12.
10. Chilvers C, Saunders M Bliss J, Nicholls J, Horwich A. Influence of delay on prognosis in testicular teratoma. Br J Cancer 1989, 59:126-128.
11. Jones WG. Testicular cancer. Br Med J 1987, 295:1488.
12. Stoter G, Sylvester R, Sleijfer DT, et al: Multivariate analysis of prognostic factors in patients with disseminated nonseminomatous testicular cancer: Results from an EORTC multiinstitutional phase III study. Cancer Res 1987; 47: 2714 -2718.
13. Mead GM, Stenning SP: Prognostic factors in metastatic non-seminomatous germ cell tumours: the Medical Research Council studies. Eur Urol 1993;23:196-200.
14. Mead GM, Stenning SP, Parkinson MC et al: The Second Medical Research Council study of prognostic factors in nonseminomatous germ cell tumors. Medical Research Council Testicular Tumour Working Party. J Clin Oncol 1992; 10:85-94.
15. Peckham MJ: Investigation and staging: general aspects and staging classification; in Peckham M (ed): The management of Testicular Tumours. Edward Arnold, London, 1971, pp 89 — 101. 19.
16. The International Germ Cell Cancer Collaborative Group: International Germ Cell Consensus classification: A prognostic factor-based staging system for metastatic germ cell cancers. J Clin Oncol 1997; 15: 594 — 603.
17. Sobin LH, Wittekind Ch, (eds): TNM classification of Malignant Tumours (UICC — International Union Against Cancer). Wiley-Liss, New York, 1997, pp 174 — 179
18. Azzopardi JG, Mostofi FK, Theiss EA. Lesions of testes observed in certain patients with widespread choriocarcinoma and related tumors. Am J Pathol 1961, 38: 207-225.
19. Nichols CR. Mediastinal Germ Cell Tumours. In: Jones WG, Appleyard I, Harnden P, Joffe JK. (eds). Germ Cell Tumours IV. John Libbey, London, 1998. pp. 197-201
Диагностика
Для постановки диагноза необходимо записаться на прием к андрологу или урологу. Обследование состоит из таких составляющих:
- Осмотр, пальпация проблемных зон, опрос пациента и сбор анамнеза.
- УЗИ. Эффективность ультразвукового исследования в этом случае очень высока.
- МРТ либо КТ.
- Остеосцинтиграфия — необходима для выявления метастазов.
- Анализы крови на онкомаркеры.
- Биопсия через паховый доступ.
Интересный факт: один из опухолевых маркеров — ХГЧ. У женщин уровень этого вещества повышается во время беременности. Так что некоторые виды рака яичка на ранних стадиях можно обнаружить при помощи теста на беременность.
Боли и увеличение размеров мошонки
Основными симптомами рака яичек становятся боли и наблюдающееся увеличение мошонки.
Болевые ощущения могут появиться в области мошонки, они бывают как ноющими, так и тупыми. Характерны боли внизу живота, которые начинаются с разной силой, могут длиться недолго.
Иногда внизу живота появляется тяжесть. Боль наблюдается в поражённом яичке. Кроме того, необходимо обращать внимание и на нехарактерные боли в спине. Они тоже могут являться симптомом развивающегося рака яичек.
Когда рак уже прогрессирует, мошонка отекает, становится асимметрично увеличенной.
Утомляемость, снижение веса тела, субфебрильная температура
Для рака яичек характерны такие признаки, как небольшое повышение температуры тела, слабость, ухудшение эмоционального состояния, депрессия. У больного снижается аппетит, может появиться головокружение, утомляемость резко повышается. Ощущение усталости появляется даже после незначительных нагрузок. Вес снижается. Температура держится около 37, 5, резких скачков обычно не наблюдается.
Лечение
Онкология яичек лечится тремя способами:
- Хирургическое вмешательство. При операции удаляют поврежденное яичко — либо только его, либо с прилежащими лимфоузлами.
- Химиотерапия. Обычно назначается после операции.
- Лучевая терапия — также назначается после операции. Конкретная программа выбирается индивидуально.
При лечении рака яичка есть риск развития бесплодия и/или импотенции (часто это временные явления). Если мужчина еще планирует становиться отцом, ему рекомендуется заморозить сперматозоиды методом криоконсервации.
Что касается реабилитации после хирургического вмешательства, то сроки и длительность индивидуальны. Это зависит в том числе и от выбранных препаратов химиотерапии — от того, как человек переносит воздействие таких лекарств. Клинические рекомендации при раке яичка направлены на то, чтобы по возможности восстановить полноценную жизнь пациента.
Прогнозы
Если симптомы и признаки рака яичек не были проигнорированы на первых этапах, при своевременном обращении за помощью пятилетняя выживаемость составляет 90-95%, то есть прогноз благоприятный. Когда лечение начинается со 2-3 стадий, при правильном лечении можно достигнуть процента выживаемости до 85%. Четвертая стадия имеет менее благоприятный прогноз — около 57%. Но если ситуация запущена, риски летального исхода в ближайшие три года очень высоки.
Причины возникновения рака яичка
Ведущей причины возникновения опухолей половых желез у мужчин не определено.
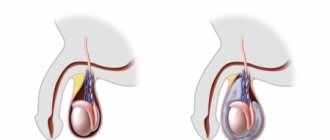
Значимым фактором риска развития злокачественного новообразования является крипторхизм – неопущение яичек в мошонку. При одном неопустившемся яичке риск возникновения рака увеличивается в 5 раз, при двустороннем крипторхизме – в 10 раз. При этом риск развития опухолей существует как при оставлении яичка в брюшной полости, так и при низведении его в мошонку.
Иногда рак яичка развивается из тератомы – опухоли, которая закладывается еще в период развития плода под влиянием материнских гормонов – эстрогенов. Факторами риска считаются сильный токсикоз беременных и прием препаратов, содержащих эстрогены.
К развитию рака яичек могут привести и другие причины:
- атрофия желез, которая возникает при крипторхизме, эпидемическом паротите, травме яичек;
- эндокринные заболевания – гинекомастия, гипогонадизм;
- генетические патологии – синдром Клайнфельтера;
- ВИЧ;
- радиационное излучение, воздействие химических веществ.
К причинам, которые напрямую не влияют на развитие патологии, но увеличивают риск ее появления, относятся наследственная предрасположенность, вредные привычки, низкая физическая активность, постоянный перегрев яичек.
Профилактика
Чтобы снизить риски развития рака яичка, необходимо придерживаться следующих профилактических мер:
- Регулярно (минимум раз в месяц) проводить самообследование мошонки и яичек на предмет разных уплотнений, образований, изменений размера и т. д.
- При появлении любых непонятных изменений обращаться за консультацией к урологу, андрологу.
- Вести здоровый образ жизни: отказаться от курения, алкоголя, достаточно времени проводить в движении, питаться здоровой пищей.
- Исключить перегрев мошонки, а также ношение слишком тесной натирающей одежды.
- Избегать различных травм половых органов. Если травма все же произошла, обязательно показаться андрологу.
Внимание к собственному здоровью поможет избежать серьезных последствий или обнаружить онкологию яичек на самом начальном этапе, что значительно повысит шансы на выздоровление.
Психологическая реабилитация
Удаление яичка является мощной психологической травмой для мужчины. Даже несмотря на благоприятный прогноз, излечение от жизнеугрожающей болезни, сохранность эрекции и полового влечения, нормальную способность к воспроизведению потомства, многие мужчины ощущают себя неполноценными из-за наличия одного яичка в мошонке. К счастью, на сегодняшний день эту проблему можно легко решить путем имплантации в мошонку силиконового протеза яичка. Вид мошонки после имплантации и сам протез на ощупь совершенно неотличимы от реального органа.
Почему стоит приехать на лечение рака яичек в Израиль в МЦ Сорока?
Борьба с раковыми опухолями в израильской клинике проводится путем сочетания современных, наиболее эффективных методик. Комплексное лечение включает операцию с последующим протезированием удаленного органа, химиотерапию, лучевую терапию, причем, каждый пациент проходит лечение по программе, разработанной лично для него.
При разработке персональной лечебной программы учитывается не только стадия, но и вид опухоли. Если новообразование герминогенное, то лечение проводится с помощью первичного облучения.
Лечение рака яичек без удаления
Несеминомные опухоли ранних стадий размером не более 3 см лечатся с помощью профилактической химиотерапии или лучевой терапии. Количество курсов терапии зависит от величины новообразования. Перед началом лечения пациентам всегда предлагают законсервировать сперму.
Если на фоне проведенной терапии опухоль продолжает расти, то меняется комбинация лекарственных препаратов. При этом увеличение опухоли до размера более 3 см является показанием для проведения хирургического вмешательства.
Как развиваются рак и злокачественные опухоли?
Заболевание начинается с появления в организме всего лишь одной измененной клетки. Она образуется из-за различных проблем со здоровьем или наследственных особенностей, размножается и постепенно формирует опухоль, увеличивающуюся и прорастающую в окружающие ее ткани. С большинством таких клеток справляется наш иммунитет – он выявляет и уничтожает их, но некоторым все же удается выжить. Кроме того, у них есть одно опасное свойство – они попадают в кровеносную или лимфатическуюЛимфатическая система дополняет сердечно-сосудистую. Циркулирующая в ней лимфа – межклеточная жидкость – омывает все клетки организма и доставляет в них необходимые вещества, забирая из них отходы. В лимфатических узлах, выполняющих роль «фильтров», опасные вещества обезвреживаются и выводятся из организма. системы, и с их помощью распространяются по всему телу. После чего закрепляются в различных его областях и создают в них метастазы – дополнительные новообразования.
Отзывы о лечении рака яичек в Израиле в МЦ Сорока
Дмитрий, Омск
«Четыре года назад у меня обнаружили рак яичек. Сразу поехал в частную московскую клинику, чтобы пройти полное обследование. По результатам обследования врачи вынесли вердикт – необходимо удалять оба яичка, а затем проходить лучевое облучение и химиотерапию. Возможно, что от отчаяния я и согласился бы на такое лечение, но друзья подсказали воспользоваться возможностью получить консультацию заграничных специалистов. Обратился за помощью к врачам израильской клиники Сорока и уже через неделю поехал в эту клинику на лечение. Оказалось, что для лечения необходимо удалить только одно яичко и пройти несколько курсов химиотерапии. Лечением в МЦ Сорока доволен на 100%, очень рад, что обратился к специалистам именно этой клиники».
Стоимость лечения рака яичек в Израиле
Стоимость зависит от стадии опухоли, сложности применяемых методик, продолжительности госпитализации и прочих ценообразующих факторов.
В сравнении с ценами в клиниках разных стран, цены на лечение в Израиле являются наиболее доступными:
| Консультация хирурга-уролога | 573$ |
| Анализы крови | от 23$ |
| МРТ, ПЭТ-КТ | от 1495$ |
| Ультразвуковое исследование | 487$ |
| Орхиэктомия, в т.ч. госпитализация 1 сутки | 4896$ |
| Безоперационное лечение | от 1029$ |