Симптомы высокого сахара в крови могут появиться в любом возрасте. Их нужно знать, чтобы вовремя обратиться в больницу, чтобы врач назначил лечение. Норма сахара в крови зависит от возраста человека: у младенцев до года она варьирует от 2,8 до 4,4 ммоль/л, у лиц старше этого возраста она от 3,3 до 5,5 ммоль/л.
Когда они выше этих значений, то говорят о гипергликемии. Она может быть вызвана различными патологическими процессами в организме, как правило, повышенный уровень сахара в крови связан с расстройством углеводного метаболизма.
Поэтому важно вовремя заменить признаки гипергликемии, чтобы своевременно обратиться к врачу. Также нужно знать причины, которые могут спровоцировать рост глюкозы в крови, чтобы по возможности их исключить.
Сахарный диабет у женщин: основные признаки и симптомы
В большинстве случаев причины сахарного диабета у женщин те же самые, что и у мужчин, однако его возникновение и проявление имеют ряд отличий из-за физиологических особенностей женского организма. Заболевание возникает из-за нарушений в работе эндокринной системы, которая становится более уязвимой в периоды деторождения, менопаузы и на постменопаузальном этапе жизни 1.
Плюс ко всему женский организм в большей степени склонен к ожирению, которое предрасполагает к сбоям в обмене веществ и гормональным расстройствам, влияющим на показатели глюкозы крови. Выделяют два типа сахарного диабета – первый (СД1) и второй (СД2)1.
Симптомы
Характерные симптомы гипергликемии появляются не сразу. Из-за смазанной клинической картины не всегда удается заподозрить у себя патологию и вовремя начать терапию. Обратиться в больницу, чтобы сдать анализы нужно при появлении следующих признаков:
- Сильная жажда. Это один из основных симптомов высокого сахара в крови. Глюкоза вытягивает воду из периферических тканей и человек все время чувствует жажду. Когда сахара становится 10 ммоль, то он начинает выделяться с мочой, а с ним вода, что становится причиной частого опорожнения мочевого пузыря и дегидратации.
- Сухость в ротовой полости.
- Головные боли, которые вызваны нарушением водно-солевого равновесия и обезвоживанием.
- Кожный зуд.
- Ослабление зрения.
- Онемение и покалывания пальцев верхних и нижних конечностей.
- Боли при ходьбе.
- Руки и ноги холодные на ощупь. Это связано с тем, что нарушается периферическое кровообращение.
- Нефропатия.
- Набор или потеря веса, которые связаны с нарушением функции инсулина.
- Нарушения в работе пищеварительного тракта, из-за чего наблюдаются задержка стула или расстройство желудка.
- Снижение аппетита.
- Запах ацетона изо рта.
- Плохая регенерации кожи, при гипергликемии даже мелкие раны заживают долго.
- Нарушение сердечного ритма;
- Тяжелое неспокойное дыхание;
- Быстрая утомляемость;
- Ослабление иммунитета, из-за чего человек часто болеет.
При выраженной гипергликемии развивается сильное обезвоживание и кетоацидоз, нарушается сознание. Она может стать причиной комы.
Симптомы повышенного сахара в крови у мужчин и женщин во многом схоже, но все-таки у последних чаще наблюдаются:
Патология сахарного диабета 1 и 2 типа
При СД1 организм перестаёт вырабатывать вообще или существенно сокращает выработку гена инсулина из-за гибели бета-клеток поджелудочной железы. Происходит это потому, что иммунная система даёт сбой и вместо чужеродных микробов и бактерий по ошибке начинает уничтожать клетки и структуры собственного организма.
Это называется аутоиммунным патологическим процессом, пусковым механизмом для которого могут стать:
- генетическая предрасположенность;
- вирусные инфекции;
- некоторые химические вещества1.
При СД2 инсулинозависимые ткани организма – жировая, мышечная и печень – перестают давать адекватный метаболический ответ на ген инсулина. Рецепторы плохо взаимодействуют с инсулином, затрудняя его проникновение к тканям. Чтобы преодолеть препятствие, поджелудочная железа начинает вырабатывать больше инсулина 1.
Это влечёт за собой истощение бета-клеток, отвечающих за выработку гена. Со временем инсулина начинает не хватать для поддержания глюкозы крови на нормальном уровне. Нечувствительность инсулинозависимых тканей к инсулину называется инсулинорезистентностью. Основной причиной развития сахарного диабета у женщин является ожирение. В числе других – генетика, семейная наследственность, возраст 1.
Признаки у женщин за 40
После 40 лет возникает опасность получения расстройства как первого, так и второго типа. Основные причины получения такой патологии — сидячий образ жизни и переедание. Аутоиммунная система начинает атаковать поджелудочную железу, в которой и происходит выработка инсулина. Неизвестно почему, но у худощавых женщин выше риск получить сахарный диабет, симптомы которого не проявляются активно.
Уколы инсулина требуются редко. Основной упор в лечении делают на диету с низким содержанием углеводов. Здоровый образ жизни поможет поддерживать организм в борьбе с проблемой. Главное, не срываться на вредные сладости и прочие соблазны. В противном случае все предыдущее лечение пойдет прахом.
Симптомы диабета 1 типа у женщин
Сахарный диабет 1 типа отличает ранний возраст проявления, хотя в небольшом проценте случаев (5%) он возникает и у старших поколений. В основном им страдают девочки, девушки и молодые женщины до 25 лет. В 50% случаев заболевание диагностируется у детей до 10 лет 1.
Симптомы проявляются неожиданно и скоро, распознать которые несложно:
- обильное количество мочи при учащённом мочеиспускании;
- непреодолимое чувство голода и жажды (из-за потери жидкости с мочой);
- внезапное снижение массы тела даже при повышенном аппетите;
- вялость, апатия, сонливость (из-за отсутствия инсулина организму не хватает энергии);
- временные проблемы со зрением;
- резкий запах ацетона из ротовой полости;
- рвота и тошнота 1.
Университет
→ Главная → Университет → Университет в СМИ → Современная классификация и диагностика сахарного диабета
Фото носит иллюстративный характер. Из открытых источников
Актуальность изменения подходов к классификации сахарного диабета (СД) обусловлена многообразием клинических проявлений и необходимостью дифференцированного выбора тактики лечения. Работа над данной публикацией совпала с завершающим этапом подготовки рабочей группой национальных протоколов диагностики и лечения СД, рабочая версия которых доступна на сайте Республиканского центра медицинской реабилитации и бальнеолечения, которая использована при указании диагностических критериев.
Навигатор подходов
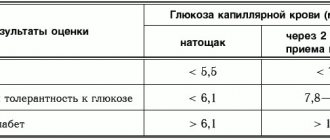
Понимание СД как синдрома хронической гипергликемии определяет его диагностические критерии, приведенные в табл. 1.
Диагноз СД устанавливается на основании сочетания двух лабораторных показателей, соответствующих диагностическим критериям СД:
- глюкоза крови натощак (два анализа, выполненные в разные дни);
- глюкоза крови натощак и HbA1c;
- глюкоза крови натощак и через 2 часа после нагрузки 75 г глюкозы или
- глюкоза крови в случайном анализе при наличии классических симптомов гипергликемии или дегидратации и катаболизма.
При впервые выявленной гипергликемии на фоне критического состояния для установления диагноза необходимо оценить HbA1c: уровень HbA1c >6,5 % свидетельствует в пользу СД.
Причины, определяющие необходимость использования новых классификационных подходов, включают:
- уменьшение различий в фенотипах СД 1-го типа и 2-го типа по мере увеличения распространенности ожирения в детском и молодом возрасте;
- выявление СД 1-го типа в зрелом возрасте, в том числе при ассоциации с аутоиммунными заболеваниями;
- разработки в области молекулярной генетики, позволяющие выявлять моногенные формы СД.
В 1980 году ВОЗ предложила широко известную этиологическую классификацию СД, которая периодически изменяется. В последние годы прозвучали призывы обновить систему классификации СД, так как многие пациенты не соответствовали ни одному из типов.
Накопление новых данных привело к тому, что в 2021 году ВОЗ обновила классификацию СД, которая построена по этиопатогенетическому принципу. Предложенная классификация основана на потенциальной возможности использования в реальной клинической практике, так как многие лабораторные тесты, которые могут улучшить дифференцирование типов СД и повысить эффективность лечения, недоступны для большинства клинических учреждений во всем мире. Классификация СД 2021 года приведена в табл. 2.
Сахарный диабет 1-го типа
Несмотря на то, что СД 1-го типа многие годы называется «детским» или «юношеским», данные о глобальных тенденциях свидетельствуют о том, что 42 % СД 1-го типа манифестирует у лиц старше 30 лет.
Диагностические критерии СД 1-го типа:
- острое начало;
- наличие и прогрессирование клинических симптомов;
- кетонурия;
- молодой возраст;
- наличие родственников первой линии с СД 1-го типа и/или аутоиммунной патологии у пациента.
При необходимости дифференциальной диагностики диагноз подтверждается сниженным уровнем С-пептида и выявлением повышенных уровней диабет-ассоциированных антител. Подтверждение СД 1-го типа определяет необходимость заместительной инсулинотерапии (ИТ).
Сахарный диабет 2-го типа
Составляет 90–95 % всех типов СД, наиболее часто встречается у взрослых, но с учетом распространенности избыточной массы тела и ожирения у детей отмечается рост количества детей с этим заболеванием.
Общепринятые характеристики включают сочетание дисфункции β-клеток с относительной недостаточностью инсулина и инсулинорезистентностью (ИР) на фоне избыточного веса или ожирения (преимущественно висцерального). Патофизиологические механизмы развития СД 2-го типа отражают различные механизмы, поэтому вероятно, что в будущем будут определены его подтипы.
СД 2-го типа часто остается недиагностированным в течение многих лет в связи с олигосимптомностью, но хроническая гипергликемия, не приводящая к заметным симптомам СД, определяет повышение риска сердечно-сосудистой патологии и микрососудистых осложнений.
Факторы риска развития СД 2-го типа:
- избыточная масса тела или ожирение;
- возраст старше 45 лет;
- семейный анамнез (СД у родственников первой степени родства);
- артериальная гипертензия;
- наличие других сердечно-сосудистых заболеваний;
- гиперхолестеринемия, гипертриглицеридемия;
- привычно низкая физическая активность;
- рождение ребенка с массой >4 кг или данные о наличии гестационного СД в анамнезе;
- синдром поликистозных яичников.
Риск СД 2-го типа расценивают как высокий при избыточной массе тела или ожирении и наличии одного (или более) любого другого фактора риска.
Клинические диагностические критерии СД 2-го типа:
- возраст 40 лет и старше;
- избыточная масса тела или ожирение по абдоминальному типу;
- отсутствие кетонурии;
- отягощенная по СД 2-го типа наследственность.
В связи с олигосимптомностью для установления диагноза требуется двукратное получение патологических лабораторных данных.
HbA1c не рекомендуется при анемии, гемоглобинопатии, проведении гемодиализа, недавней кровопотере или после переливания крови, лечении эритропоэтином.
Пероральный глюкозотолерантный тест с нагрузкой 75 г глюкозы (ПГТТ) проводится при получении сомнительных значений гликемии. ПГТТ не проводится:
- на фоне острых заболеваний;
- на фоне краткосрочного приема лекарственных средств, повышающих уровень гликемии;
- при диагностированном СД или выявленной тощаковой гликемии более 7,0 ммоль/л или случайной гипергликемии более 11,1 ммоль/л.
Для большинства людей с СД 2-го типа лечение инсулином не является обязательным, но может потребоваться для снижения уровня гипергликемии и предотвращения хронических осложнений. Как правило, пациенты получают лечение пероральными глюкозоснижающими препаратами, действие которых направлено на различные звенья патогенеза.
Гибридные формы СД
Выделение этого типа (выделен впервые) является следствием сложностей в дифференциации СД 1-го и 2-го типов. На основании особенностей клинических проявлений гибридные формы СД включают:
- медленно развивающийся иммуноопосредованный СД;
- СД 2-го типа, склонный к кетозу.
Медленно развивающаяся форма аутоиммунного СД у взрослых описывалась как СД, манифестирующий подобно СД 2-го типа, но с доказанными признаками аутоагресии (повышением АТ к декарбоксилазе глутаминовой кислоты (GAD), к тирозинфосфатазе (IA-2), инсулину или к 8-му транспортеру цинка (ZnT8)). Эту форму СД называют латентным аутоиммунным диабетом у взрослых (LADA — Latent Autoimmune Diabetes of Adult), что подвергается критическому осмыслению. Важно, что потребность в ИТ при установлении диагноза не облигатна и имеется возможность контролировать заболевание коррекцией образа жизни и пероральными препаратами.
В 2021 году опубликовано консенсусное заявление экспертов по LADA, определяющее диагностические критерии патологии:
- возраст более 30 лет;
- анамнез по наличию аутоиммунной патологии;
- редкость выявления компонентов метаболического синдрома и отсутствие сердечно-сосудистых заболеваний;
- снижение уровня С-пептида более медленное, чем при СД;
- позитивные АТ GAD (наиболее чувствительный маркер) и другие диабет-ассоциированные АТ;
- не нуждается в ИТ при манифестации СД (Management of Latent Autoimmune Diabetes in Adults: A Consensus Statement From an International Expert Panel. Buzzetti R., Tuomi T. et al. Diabetes 2020, 69 (10) 2037-2047).
Подтверждение диагноза LADA осуществляется на основании приведенного алгоритма и основано на определении уровня С-пептида у пациентов с позитивными АТ GAD.
Приведенный на рис. 1 алгоритм определяет пациентов с уровнем С-пептида от 0,3 до 0,7 нмоль/л как пациентов с LADA.
Рис. 1
При уровне С-пептида 0,3–0,7 нмоль/л рекомендуется старт лечения с ингибиторов дипептидилпептидазы 4, ингибиторов натриевого котранспортера 2, агонистов рецептора глюкагонподобного пептида 1 или тиазолидиндионов (не производными сульфонилмочевины) (см. рис. 2). При недостижении целевых уровней гликемии могут быть использованы комбинированная терапия, и только при исчерпанности всех возможностей инициируется ИТ.
Рис. 2
Дискуссии по вопросу медленно развивающегося иммуноопосредованного СД продолжаются. Вопрос о том, является это состояние отдельным заболеванием или стадией процесса, ведущего к СД 1-го типа, остается открытым.
Склонный к кетозу СД 2-го типа
Необычная форма неиммунного СД, склонного к кетозу, впервые была описана у молодых афроамериканцев, позднее в других популяциях. Характерными признаками патологии является сочетание кетоза и признаков выраженной инсулиновой недостаточности с развитием ремиссии и отсутствием потребности в ИТ с течение достаточно длительного времени (до 10 лет), что напоминает течение СД 2-го типа. Чаще этот тип СД выявляется у мужчин и вне связи с массой тела. Основные патогенетические особенности этого заболевания неясны.
Склонный к кетозу СД 2-го типа можно дифференцировать от СД 1-го типа и классического СД 2. Глюкозотоксичность рассматривается в качестве фактора, вызывающего острую и повторяющуюся недостаточность β-клеток. Восстановление нормогликемии после инициации ИТ приводит к оптимизации секреторной функции β-клеток и исключению потребности в ИТ.
Другие специфические типы СД
Специфический СД — группа гетерогенных заболеваний, характеризующихся синдромом хронической гипергликемии, обусловленной абсолютным или относительным дефицитом инсулина с дисфункцией жизненно важных органов и систем, за исключением других типов СД, включенных в данную классификацию (см. табл. 3).
Моногенные формы СД основываются на выявлении патологического мутировавшего гена, что влечет развитие клинических проявлений. Диагноз может быть достоверно установлен только по результатам генетического тестирования. Перечисленные варианты моногенных форм СД включают семейные формы (MODY — maturity onset diabetes of the young) с ранним началом (в возрасте до 25 лет), который является инсулинонезависимым и возникает в результате дисфункции β-клеток. Наиболее частые генетические подтипы связаны с мутациями в гене глюкокиназы (GCK MODY) и гене гепато-ядерного фактора (HNF1α MODY и HNF4α MODY).
Фенотипические проявления и реакции на лечение при разных формах моногенного СД различаются. Например, при GCK MODY сохраняется пожизненная легкая тощаковая гипергликемия с редким развитием осложнений, не требующая фармакотерапии. Самая распространенная форма — HNF1α MODY, наоборот, приводит к прогрессирующей и выраженной гипергликемии с высоким риском сосудистых осложнений, но у пациентов с этой патологией сохраняется высокая чувствительность к производным сульфонилмочевины.
Клинические проявления определяются степенью декомпенсации углеводного обмена и основным заболеванием. Наиболее часто регистрируется специфический СД, вызванный панкреатогенным фактором. В качестве потенциальных клинических проявлений учитываются глухота, нарушения зрения с атрофией сетчатки, проявления энцефалопатии, изменения внешности (нарушения роста, эльфоподобное лицо, крыловидные складки шеи, большие уши, микрогнатия, отсутствие подкожно-жировой клетчатки, нарушение полового развития, acantosis nigricans и др.). Облигатными являются оценка семейного и лекарственного анамнеза. Форма специфического СД устанавливается по данным анамнеза и обследования, подтверждающего наличие патологии, которая может вызвать СД. Тактика лечения определяется индивидуально.
Неклассифицированный СД
Проведение полноценного диагностического поиска при выявлении заболевания, направленного на уточнение типа СД, становится все более сложным и не всегда доступно в полном объеме, что привело к включению категории «неклассифицированный СД». Установление этого диагноза правомочно до установления причины патологии с использованием данных анамнеза, осмотра и современных методов обследования (наличие или отсутствие кетоза или кетоацидоза, диабет-ассоциированные АТ, секреция С-пептида и др.).
Гипергликемия, впервые выявленная во время беременности
Следует квалифицировать как СД, диагностированный во время беременности, либо как гестационный СД (ГСД), что заимствовано из публикации ВОЗ «Критерии диагностики и классификации гипергликемии, впервые выявленной во время беременности» (2013).
Диагноз «СД во время беременности» следует ставить при наличии одного или нескольких критериев:
- уровень глюкозы плазмы натощак ≥7,0 ммоль/л;
- уровень глюкозы плазмы через 1 ч после приема внутрь глюкозы в дозе 75 г ≥11,1 ммоль/л;
- уровень глюкозы плазмы ≥11,1 ммоль/л в любое время при наличии симптомов СД;
- НbA1c более 6,5 % на ранних сроках беременности.
Критерии диагностики ГСД приведены в табл. 4.
Диагноз ГСД может быть установлен при повышении одного из показателей после нагрузки 75 г глюкозы.
При ГСД и СД и беременности в качестве лечебных опций могут быть использованы только коррекция образа жизни и ИТ, все таблетированные антигипергликемические средства противопоказаны.
Заключение
Очевидно, что современная классификация СД построена на потенциальной оценке новых данных по особенностям развития и лечения СД и будет полезна в реальной клинической практике. Татьяна Мохорт, заведующая кафедрой эндокринологии БГМУ, доктор мед. наук, профессор; Наталия Карлович, главный врач Республиканского центра медицинской реабилитации и бальнеолечения, главный внештатный эндокринолог Минздрава, кандидат мед. наук Медицинский вестник, 10 декабря 2020
Поделитесь
Симптомы диабета 2 типа у женщин
Сахарный диабет 2 типа характерен для людей в возрасте от 40 до 60 лет, страдающих от избыточного веса 2. Инсулинорезистентность развивается у них на фоне употребления больших объёмов углеводистой пищи. К данному типу относятся 80-90% из всех случаев заболеваний, и наследуется он в 90-95% случаев 1. Симптомы заболевания 2 типа не отличаются от симптомов диабета 1 типа, так как причина у них одна – высокий уровень глюкозы крови.
Другими признаками могут выступать:
- кожный зуд;
- слабость;
- инфекционные поражения кожи (фурункулы, карбункулы, мелкие язвы);
Дополнительные симптомы диабета у женщин при несвоевременно выявленной болезни 2 типа проявляются в виде катаракты, суставных болей, стенокардии 1.
Особенности протекания у девушек
Статистика показывает, что женщины намного чаще страдают от проявления патологии. Особенно это относится ко второму типу болезни. Это вызвано тем, что жировой ткани у слабого пола больше, а мышечной массы, наоборот, меньше, чем у мужчин. Дело в том, что жировая ткань не усваивает инсулин, в ней плохо утилизируется глюкоза. Также девушки более подвержены стрессам, что провоцирует выброс стероидных гормонов и повышению уровня глюкозы.
Особую опасность при формировании патологии представляет любовь к сладкому. Частые заедания проблем тортиками и пирожными приводят к увеличению жировой прослойки. Это ведет к активизации заболевания у женщин. Также у девушек случается развитие еще одного вида патологии — гестационного. Но о нем мы поговорим позже.
Особенности проявления болезни у женщин
Специфические особенности женского организма оказывают влияние на проявления заболевания. Поскольку женщина больше, чем мужчина, зависит от жирового обмена в организме, диабет вне зависимости от возраста может проявляться как:
- быстрый набор избыточного веса, переходящий в ожирение;
- резкое похудение;
- чрезмерный аппетит 1.
Признаками болезни 2 типа часто являются зуд и жжение кожных покровов, сухость слизистой наружных половых органов 1. Неприятные ощущения в области гениталий являются следствием множества причин, в том числе гормональных изменений, которые, например, происходят в период менопаузы, беременности, менструации. Поэтому из-за неясности их происхождения женщина не всегда своевременно обращается к врачу.
К первичным проявлениям сахарного диабета у женщин также относятся:
- покалывание и временная потеря чувствительности кожи рук, ног, в области половых органов;
- нарушение менструального цикла;
- вагинальный и оральный кандидоз;
- синдром поликистозных яичников, выраженный в потемнении кожи на локтевых сгибах, шее, в подмышках (при превалировании мужских гормонов над женскими)1
Как устранить
При обнаружении симптомов высокого сахара в крови нужно безотлагательно обратиться в больницу, чтобы выявить причину гипергликемии. В зависимости от фактора-провокатора прописывают необходимую терапию.
В противном случае гипергликемия в организме человека приведет к необратимым процессам и спровоцирует развитие заболеваний сосудов и кожных покровов, вялотекущих инфекций, депрессии, появятся проблемы со сном.
В зависимости от причин и тяжести гипергликемии врач может прописать лекарственные препараты. Чтобы снизить высокий уровень сахара в крови важно научиться правильно переносить стрессовые ситуации, регулярно уделять время физическим нагрузкам.
Также важно особое внимание уделять диете, выбирать продукты с невысоким гликемическим индексом.
Можно включать в рацион:
- морепродукты и нежирные сорта рыба, в том числе омары, крабы и лангусты;
- грибы;
- овсяные хлопья;
- овощи и зелень, такие как капуста, брокколи, кабачки, редис, тыква, шпинат, морковь, томаты, огурцы, болгарский перец, сельдерей, спаржа, хрен, лук, топинамбур;
- соя и соевые сыры, в том числе тофу;
- льняное, сливочное и рапсовое масло;
- ягоды и фрукты, такие как вишня, малина, авокадо, яблоки, киви, грейпфруты и лимоны;
- пряности, такие как горчица, корица и имбирь;
- бобовые культуры, в том числе чечевицу;
- грецкие орехи, миндаль, кешью;
- молоко и молокопродукты, такие как нежирный творог и кефир;
- нежирные сорта мяса;
- яйца, но не больше 1 штуки в сутки.
Блюда рекомендуется готовить на пару, тушить, запекать, варить. Пищу нужно принимать маленькими порциями, в одно и то же времени, что уменьшить риск резкого скачка сахара.
Сахарный диабет во время менопаузы
Максимальному риску заболевания женщина подвержена в возрасте 50 лет и старше, в то время как мужчина в среднем заболевает раньше – в 35-40 лет 1. Это связано с наступлением менопаузы. В женском организме резко снижается производство эстрогенов, которые стимулируют секрецию гормона инсулина эндокринным аппаратом поджелудочной железы, влияя тем самым на уровень сахара в крови. В период менопаузы нарушается обмен веществ и распределение жира, что в свою очередь препятствует эффективному участию инсулина в поддержке гликемии на стабильном уровне 2. Таким образом, менопауза оказывает непосредственное влияние на риск появления и развития заболевания.
Сахарный диабет и беременность
Если признаки сахарного диабета у женщин выявляются во время беременности, он получает техническое название «гестационный», указывающее на период времени от зачатия (дня последней менструации) до рождения ребёнка 1. Этот тип болезни связан с перестройкой женского организма и изменением объёмов вырабатываемых гормонов. Некоторые из них препятствуют действию инсулина. Первые признаки заболевания проявляются, как правило, на 24-й неделе развития плода, оно протекает как диабет 2 типа 1.
В число факторов риска возникновения болезни в период беременности входят:
- семейная наследственность;
- ожирение;
- возраст (от 25-30 лет);
- наблюдавшийся ранее повышенный уровень глюкозы в крови;
- артериальная гипертензия;
- глюкозурия;
- прибавление в весе в период беременности;
- невыявленный преддиабет 1
Необходимо подчеркнуть, что при правильном лечении у беременных рождаются совершенно нормальные дети. Отсутствие грамотного лечения и наблюдения со стороны медперсонала, напротив, опасно для женского здоровья и плода.
Если диагноз не подтвердился
Если проведённое обследование не подтвердило наличие сахарного диабета, но выявило факторы его развития, значит, вам нужно быть внимательными к своему здоровью и не пренебрегать профилактикой. Не забывайте, что болезнь всегда лучше предупреждать, чем лечить. Пациентам из группы риска рекомендуется соблюдать режим питания, вести активный образ жизни и раз в год делать исследование глюкозы крови.
Если выявлен предиабет
Отсрочить или предотвратить появление сахарного диабета поможет правильный режим питания и образ жизни. Предиабет указывает на раннее нарушение углеводного обмена. К признакам предиабета относятся нарушенная гликемия натощак и нарушенная толерантность к глюкозе. Пациентам рекомендуют потреблять меньше легкоусвояемых углеводов и увеличить физическую активность. Кроме того, рекомендуется не реже одного раза в год обследоваться у терапевта и исследовать глюкозу крови.
Если диагностировали сахарный диабет второго типа
После подтверждения диагноза о наличии сахарного диабета, не стоит откладывать лечение. Для начала нужно пойти на приём к врачу-эндокринологу, чтобы уточнить сопутствующую патологию и подобрать индивидуальное лечение. Направление к эндокринологу даст терапевт или врач общей практики, если в результате обследования окажется, что уровень глюкозы крови по венозной плазме превышает 7,0 ммоль/л, а гликированный гемоглобин выше 6,5%. Врач-эндокринолог определяет индивидуальный целевой уровень гликированного гемоглобина (HbA1c) для пациента и разрабатывает сахароснижающую терапию, исходя из результатов обследования и наличия сопутствующих заболеваний.
Дополнительные обследования
Врач-эндокринолог может назначить пациенту дополнительные обследования. Это необходимо, чтобы предусмотреть возможные осложнения СД2. В качестве дополнительного обследования эндокринолог может направить пациента к врачу-офтальмологу, чтобы тот проверил состояние глазного дна и оценил остроту зрения на момент выявления сахарного диабета второго типа.
Есть ряд обязательных обследований, которые пациент с СД2 должен проходить каждый год. К ним относятся ЭКГ и рентгенография лёгких. При наличии показаний пациента могут направить на дополнительные обследования:
- К кардиологу при артериальной гипертензии и дислипидемии;
- К нефрологу или урологу при патологии почек;
- К неврологу при жалобах на потерю чувствительности в конечностях и плохое заживление ран.
Подбор лечения и бесплатные лекарства
Программу лечения для пациента составляет врач-эндокринолог. Стандартной программы нет, поскольку лечение подбирается с учётом образа жизни больного, наличия сопутствующих заболеваний и склонности к гипогликемии. Пока идёт подбор и коррекция инсулиновой терапии, пациент должен регулярно посещать эндокринолога.
Полезно знать, что пациенты с сахарным диабетом могут получать льготное лекарственное обеспечение, льготы распространяются на:
- сахароснижающие препараты и другие лекарственные препараты, предписанные лечащим врачом;
- средства для введения инсулина;
- средства для проведения самоконтроля гликемии;
- расходные материалы к инсулиновой помпе.
Лекарства можно получить по рецепту, который выписывает врач. Выдаются они в аптечном пункте поликлиники, к которой прикреплён пациент. Рецепты выписываются на срок не больше 90 дней. Если препарат отсутствует, то рецепт регистрируется в специальном журнале по установленной форме, а препарат доставляется в пункт в течение 10 дней.
Диагностика заболевания
На начальном этапе диагностика заключается в лабораторных исследованиях. В первую очередь проводится общий анализ мочи и крови. Также выполняется биохимический анализ крови, определяющий количественное содержание глюкозы, азота мочевины, продуктов метаболизма – креатинина и электролитов, определяется газовый состав и т.д. 3.
Состав мочи тестируется на наличие кетоновых тел. В случае обнаружения таковых определяется их присутствие в сыворотке крови.
Для диагностики заболевания могут использоваться дополнительные методы обследования:
- электрокардиография активности сердечной мышцы;
- рентгенография грудной клетки;
- анализ биологического материала жидкостей тела.
СД2
Сахарным диабетом второго типа (СД2) чаще всего страдают люди после 40 лет. Эта форма диабета характеризуется относительной инсулиновой недостаточностью. Долгое время болезнь может совсем не проявлять себя, симптомы появляются постепенно, поэтому люди часто обращаются за помощью с опозданием. Со временем пациенту может понадобиться инсулиновая терапия. Лечится сахарный диабет второго типа в основном амбулаторно.
Риск возникновения СД2 выше у следующих групп людей:
- возраст больше 45 лет;
- избыточная масса тела (индекс массы тела больше 25 кг/м²);
- повышенное артериальное давление (артериальная гипертензия, выше 140/90 мм РТ.ст.);
- генетическая предрасположенность (близкие родственники страдают СД2);
- низкая физическая активность;
- повышенный уровень триглицеридов крови (≥ 2,82 ммоль/л) и пониженный уровень холестерина ЛВП ≤0,9 ммоль/л.
Людям, которые находятся в группе риска, врачи рекомендуют хотя бы раз в год делать анализ крови и следить за уровнем глюкозы.
Симптомы СД2
У Сахарного диабета второго типа отсутствуют специфические симптомы, которые позволяют однозначно идентифицировать болезнь, однако появление нескольких симптомов заболевания одновременно может быть признаком развития СД2. Проверьте, если у вас наблюдается три или более симптомов из списка ниже, это повод сходить на приём к врачу:
- вы чувствуете сухость во рту и постоянно хотите пить;
- у вас обильное мочеотделение, в том числе по ночам;
- у вас зудят кожа и слизистые;
- вы быстро устаёте и испытываете слабость;
- у вас медленно заживают ранки и повреждения кожи;
- на коже появляются гнойнички;
- вы сильно и резко похудели без видимых причин.
Что делать, если есть подозрение на наличие СД2?
Если вы чувствуете недомогание и наблюдаете у себя симптомы сахарного диабета, в первую очередь нужно обратиться к врачу. Выявить СД2 поможет обследование, которое проводит терапевт или врач общей практики. Для записи в поликлинику необходимы будут паспорт и полис ОМС. Решение о необходимости дальнейшего обследования врач примет по результатам осмотра.
Выявить СД2 помогают следующие анализы:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови с исследованием глюкозы крови;
- биохимический анализ крови по оценке нарушений липидного обмена;
- определение уровня гликированного гемоглобина в крови;
- пероральный глюкозотолерантный тест.
Все перечисленные анализы можно сделать в поликлинике по месту прикрепления. Результаты будут готовы через 1-2 дня после сдачи. Диагноз может быть следующим:
- сахарный диабет не подтвердился, но есть факторы его развития;
- выявлен предиабет;
- выявлен сахарный диабет второго типа.
Лечение диабета
После подтверждения диагноза «сахарный диабет 1 типа» назначается лечение инсулином, который компенсирует отсутствие выработки гена собственным организмом 3. Важнейший элемент лечения заболевания 2 типа – диета.
В первом случае также необходима диета, причём пациентка должна внимательно следить за рационом, оценивать и учитывать количество углеводов в блюдах, сахара, чтобы правильно рассчитать дозу инсулина.
Во втором случае главная цель – борьба с ожирением. Она ведётся не только с помощью диеты, но и физических нагрузок, путём отказа от вредных привычек и т.п. При патологическом ожирении показана бариатрическая операция — уменьшение размеров желудка хирургическим способом 1.
Обязательным условием терапии сахарного диабета у женщин является постоянный контроль уровня сахара в крови. Для этого используются специальные приборы – глюкометры, которые могут работать с кровью из пальца и других частей тела.
Усиленные жажда и мочеиспускание.
Это самый распространенный признак диабета. Поскольку инсулин не вырабатывается организмом, или вырабатывается в недостаточном количестве, сахар оказывается в «свободном полете». Попадая в почки, сахар выводится вместе с мочой, попутно собрав жидкость из других тканей, таким образом, нагружая почки и обезвоживая организм. В результате человек начинает употреблять больше воды, увеличиваются походы в туалет, образуя некий замкнутый круг. Человек становится постоянно усталым и раздражительным (кому приятно дни напролет невольно заниматься «круговоротом воды в природе»!), в стрессовом состоянии помимо почек, находится и сердце, т.к. из кровеносной системы сахар благополучно «уводит» жидкость, кровь становится вязкой и густой, и сердцу приходится с удвоенной силой проталкивать ее к перифериям, поднимая кровяное давление.
Медикаментозное лечение
Современная концепция терапии диабета 1 типа заключается в инъекциях инсулина, который производится фармацевтической промышленностью в виде шприцов-ручек.
Режим инъекций состоит из двух частей:
- введение под кожу гормона длительного действия, на 12–24 часа (вводится 1–2 раза в сутки), которым закрывается потребность организма в инсулине ночью и между приёмами пищи;
- введение «ультракороткого» инсулина или, как его ещё называют, инсулина «на еду». Его используют после приёма пищи или при признаках плохого самочувствия для снижения избыточного повышения глюкозы1
При лечении заболевания 2 типа инсулин используют редко, только если иные подходы оказываются неэффективными. В обоих случаях больные принимают дополнительные сахароснижающие препараты, а также медикаменты, препятствующие развитию возможных осложнений 3.
Оценка эффективности лечения
Эффективность назначенного лечения необходимо контролировать и, при необходимости, корректировать лечебную программу. Кроме того, важно на ранней стадии выявлять возникающие осложнения. Для этого пациентам рекомендуется раз в три месяца проверять гликированный гемоглобин, раз в полгода микроальбуминурию (МАУ) и раз в год проходить диспансерное обследование.
Пациенты с сахарным диабетом первой группы состоят на учёте у врача-эндокринолога, а пациенты с СД2 после подбора подходящей терапии при отсутствии тяжёлых сердечно-сосудистых заболеваний наблюдаются у терапевта или врача общей практики. Если состояние пациента будет ухудшаться, то терапевт может повторно направить его к врачу-эндокринологу, чтобы скорректировать терапию. Если возникшие осложнения приводят к утрате человеком трудоспособности, ему присваивается инвалидность, но делается это на основании заключения медико-социальной экспертизы.
Диета
Диета при сахарном диабете направлена на уменьшение массы тела главным образом у диабетиков со 2 типом заболевания. Она подразумевает отказ от блюд, богатых углеводами. Главная же сущность диеты заключается в организации своевременного питания качественными по составу продуктами и поддержание целевых значений глюкозы в крови.
Выбор продуктов питания, а также режим их потребления, определяется квалифицированным диетологом или эндокринологом. При составлении рациона обязательно учитывается тип заболевания, т.е. вырабатывается ли инсулин организмом самостоятельно или требует инъекции в определённой дозе.
Профилактика заболевания
Лучшими методами профилактики сахарного диабета у женщин являются регулярная физическая активность, правильное питание и ведение здорового образа жизни в целом. Физическая активность в виде ходьбы и бега трусцой, плавания, катания на велосипеде, занятий фитнесом ускоряет метаболизм, стабилизирует уровень гормонов, сглаживает колебания гормонального фона, помогает 4:
- сжигать калории;
- контролировать массу тела;
- минимизировать уровень «плохого» холестерина;
- усвоению кислорода организмом;
- препятствовать развитию болезней сердца;
- улучшить сон.
Здоровое и правильное питание не требует обязательного отказа от блюд традиционной или национальной кухни. Главное в нём – баланс белков, жиров и в первую очередь углеводов, для чего достаточно придерживаться общих правил употребления продуктов.